Что такое нейропатия: причины, признаки, симптомы и лечение
причины, симптомы, диагностика и лечение
Что такое нейропатия
Нейропатия – патология нервной системы, которая возникает на фоне поражения периферических нервов вследствие компрессии или травмы, носит не воспалительный характер. При поражении нескольких нервов, расположенных в одной зоне, применяется термин «полинейропатия».
От различных проявлений нейропатии страдает до 15% взрослого населения. Предположительно, количество пациентов с недугом больше, т.к. часть из них не обращается к врачу с начальными проявлениями.
Причины возникновения нейропатии
На сегодняшний день точной причины возникновения нейропатии не установлено. На появление и развитие заболевания сказывается множество факторов, такие как: сахарный диабет, ВИЧ-инфекции, хронический алкоголизм, органические заболевания, внешние факторы. Помимо этого, выделяют формы наследственной патологии, связанной с генетическими дефектами.
Внутренние патологии, которые могут повлиять на развитие нейропатии:
- эндокринные заболевания;
- авитаминоз;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит.
К внешним факторам относятся:
- травмы;
- интоксикация;
- инфекции;
- алкоголизм.
В зависимости от причин возникновения, нейропатию классифицируют:
- посттравматическая – появляется вследствие травм нервного волокна и его ответвлений (при ушибах, порезах, вывихах, переломах). В большинстве клинических случаев данная форма заболевания поражает локтевой нерв, лицевой, седалищный, нервы нижних конечностей;
- диабетическая – развивается при сахарном диабете;
- ишемическая – развивается в результате сдавливания нервных пучков в области позвоночника или мышечно-костных соединений;Вследствие чего нарушается снабжение кровью нервных окончаний. Развивается на фоне сосудистых заболеваний и при большой кровопотери. В большинстве случаев поражает зрительный нерв;
- алкогольная – возникает по причине употребления больших доз алкоголя, продукты распада которого усложняют процесс метаболизма.
Симптомы нейропатии
Клиническая картина заболевания может быть самой разной и касаться любого места в организме. В зависимости от характера поражения нейропатию подразделяют на:
- сенсорную – нарушение чувствительности пораженного органа. Пациент может ощущать онемение конечностей, покалывание, чувство ползающих мурашек без нанесения раздражения, жжение, болевой синдром, шаткость походки;
- периферическую – нарушение проводимости импульса от центральной нервной системы к органам, которые связаны с поражёнными нервными волокнами. Сопровождается пощипыванием и покалыванием в месте повреждённого нерва, онемением конечностей, снижением чувствительности к боли и температурным изменениям. Выражается жгучей болью, потерей равновесия, нарушением координации;
- моторную – неполноценная двигательная активность. При этой форме снижение чувствительности не наблюдается. Пациент ненамеренно совершает неконтролируемые движение конечностями, частично пропадают мышечные рефлексы, постепенно начинает проявляться мышечная слабость. Сопровождается болью и на начальной стадии судорогами;
- автономную – поражает внутренние органы. Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
Заболевание проявляться по-разному, наиболее характерные симптомы:
- нарушение чувствительности поврежденного участка;
- болевой синдром различной выраженности и интенсивности;
- мышечная слабость;
- спазмы и судороги;
- затрудненные движения.
Диагностика
Нейропатия считается довольно сложным заболеванием для диагностики. Болезнь может долгое время не давать о себе знать и не проявляться определенными симптомами. Поэтому врачу необходимо собрать полный анамнез для постановки верного диагноза.
На приеме пациенту важно рассказать неврологу об образе жизни, сообщить принимались ли медикаменты и какие, переносились ли вирусные заболевания, есть ли хронические и наследственные патологии, проводилось ли хирургическое лечение. После устного опроса врач осматривает пациента, обязательно проводится пальпация нервных стволов, выявляя болезненность и утолщения по их ходу. Проводится поколачивание по нервным окончаниям и выявляются покалывания в чувствительной зоне. Далее пациенту необходимо пройти ряд инструментальных исследований и сдать лабораторные анализы:
- клинический и биохимический анализ крови;
- эластография;
- ультразвуковое исследование;
- компьютерная томография;
- электромиография;
- МРТ и рентген;
- консультация смежных специалистов (офтальмолог).
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, поэтому диагностировать заболевание может только высококвалифицированный специалист. В нашем центре ФНКЦ ФМБА работают лучшие неврологи с многолетней практикой. Современное оборудование и собственный клинико-диагностический центр позволяют быстро и точно установить проблему, это ускоряет процесс начала лечения. Оперативное реагирование на проблему помогает избежать непоправимых процессов в организме и исключить развитие патологии.
Профилактика
Главная задача профилактики заключается в своевременном лечении инфекционных и системных заболеваний. Пациентам с сахарным диабетом и другими предрасполагающими патологиями необходимо регулярно посещать врача и четко следовать его назначениям и рекомендациям. Остальные меры профилактики сводятся к простым правилам:
- откажитесь от пагубных привычек;
- ведите активный образ жизни с умеренными физическими нагрузками;
- следите за правильным и сбалансированным питанием;
- носите удобную одежду и обувь, не сдавливающую стопы и лодыжки;
- больше времени проводите на свежем воздухе и совершайте пешие прогулки.
Как лечить нейропатию
В многопрофильном центре ФНКЦ ФМБА терапия всегда проводится комплексно с одновременным лечением сопутствующего заболевания, которое вызвало нейропатию. После тщательной диагностики невролог определяет тактику лечения в зависимости от формы заболевания, тяжести ее течения и причин, спровоцировавших поражение нервно-мышечной проводимости.
Лечение всегда последовательное. Первоначально устраняется повреждающий фактор (компрессия), затем снимается воспаление и боль, восстанавливается полноценное функционирование пораженного участка, проводится стимулирование регенеративных процессов. Назначается медикаментозное лечение с использованием противовоспалительных, противовирусных, обезболивающих и других препаратов, в том числе улучшающих нервную проходимость. К лекарственной терапии может быть показан курс витаминов.
Хорошие результаты в лечении показывает физиотерапия:
- лечебная физкультура;
- электрофорез;
- магнитотерапия;
- лезеротерапия;
- водолечение;
- массаж;
- иглоукалывание.
Когда медикаментозной терапии недостаточно, невролог направляет пациента к нейрохирургу. ФНКЦ ФМБА предлагает современное и эффективное хирургическое лечение:
- протезирование или пластика нерва;
- невролиз;
- невротизация;
- транспозиция сухожилий и мышц.
Что такое нейропатия зрительного нерва?
Нейропатия зрительного нерва — опасная патология, которая может привести к потере зрения. Недуг не является самостоятельным и часто становится следствием других заболеваний. Из этой статьи Вы узнаете все подробности об этом состоянии: его формы, причины развития, признаки, а также особенности диагностики и дальнейшего лечения.
Что такое нейропатия зрительного нерва?
Одним из важнейших элементов структуры глазного яблока является зрительный нерв. Его анатомия достаточно сложная и имеет большое значение в обеспечении четкого зрения. С помощью зрительного нерва происходит передача нервных импульсов от глаз к мозгу и обратно. Важную роль в этом процессе играет состояние интрабульбарного отдела. Он расположен в пределах глазного яблока от стекловидного тела до наружного слоя склеральной оболочки. Из-за нарушения кровообращения в интрабульбарном отделе зрительный нерв повреждается. Его ткани получают меньше питательных веществ, которые необходимы для нормальной работы. Следствием этого становится нейропатия глаза.
Патология обычно развивается у людей в возрасте 50-60 лет. Чаще всего этому недугу подвержены мужчины. Это опасное состояние, которое может привести к снижению зоркости, нарушению периферического зрения, «цветовой слепоте», образованию скотом — темных пятен, которые нарушают видимость. Самым серьезным следствием патологии является полная слепота. Нейропатия зрительного нерва не относится к самостоятельным офтальмологическим заболеваниям. Это одно из проявлений других болезней. К таковым врачи относят:
- атеросклероз;
- сахарный диабет;
- сердечную дисфункцию;
- ревматоидный артрит;
- гипертонию.
Второе название нейропатии зрительного нерва — нейрооптикопатия или ишемическая нейропатия. Это состояние легко спутать с невритом. На самом же деле это разные патологии и отличать их очень важно. Для того, чтобы не спутать нейропатию глаза с другими нарушениями в работе органов зрения, важно знать причины развития такого состояния, его характерные признаки, методы диагностики и лечения.
Симптомы нейропатии зрительного нерва
Патологии присуще стремительное развитие. Она возникает внезапно. Основной симптом этого недуга — снижение зоркости. Ухудшение зрения, ставшее следствием нейропатии, обычно носит временный характер. Проблемы с видимостью могут продолжаться от 10-15 минут до нескольких часов. У многих людей нейропатия становится причиной нарушения светоощущения — главной функции палочкового аппарата сетчатки. Обычно такое бывает при слабых поражениях зрительного нерва. Если же повреждения более серьезные, то резко может наступить полная слепота. К основным симптомам этого состояния окулисты относят:
- боль в глазах;
- затуманивание зрения;
- нарушение цветовосприятия;
- туннельное зрение;
- головные боли.
Сужение поля зрения, выпадение частей изображения, нарушение восприятия цветов — все это симптомы, которыми характеризуется нейропатия. Для зрительного нерва очень важна целостность. Если она нарушается может возникнуть такое состояние, как атрофия. Так называется полное или частичное разрушение волокон зрительного нерва. При неполной атрофии зрение снижается не окончательно. Это связано с тем, что нервная ткань поражена только в определенной области. Данное состояние часто приводит к проблемам с периферическим зрением — видимость за пределами фокуса внимания нарушается. Полноту изображения прерывают скотомы — «слепые» участки в поле зрения.
Передняя ишемическая нейропатия зрительного нерва
Врачи выделяют несколько видов нейропатии глаза. Наиболее распространенной является ишемическая форма этой патологии. Это состояние развивается из-за поражения зрительного нерва, которое становится следствием нарушения кровоснабжения. Происходит сдавливание нервных пучков в области глаза, что приводит к дефициту питательных компонентов. Такая форма патологии считается вторичной. Обычно ее развитие связано с сердечно-сосудистыми болезнями. К нейропатии зрительного нерва часто приводят нарушения в работе эндокринной и центральной нервной систем. Ухудшение гемодинамики в области глазных яблок врачи называют «передней нейропатией». Нарушение кровотока возникает в переднем отрезке зрительного нерва.
Патология бывает двух видов. Различаются они в зависимости от того, страдает ли человек артериитом — воспалением артериальных стенок, или нет. Неартериитическая нейропатия глаза обычно возникает внезапно. Развивается она на фоне таких заболеваний, как:
- апноэ во сне;
- коагулопатия;
- сахарный диабет;
- микроскопический полиангиит;
- микроангиопатия;
- гипертония.
У человека обычно ухудшается зрение в одном глазу. Отчетливо видно только верхнюю или нижнюю часть изображения. Поражение двух глаз одновременно встречается не часто — примерно в 15% случаев. Но ухудшиться зрение во втором глазу может не сразу. Иногда это происходит в течение 5-7 лет. Патологии чаще подвержены люди старше 50 лет. У детей это нарушение встречается крайне редко. На фоне артериита этот недуг развивается реже. Его симптомы схожи с признаками неартериитической нейропатии. В группе риска этой патологии люди старше 50 лет, которые мучаются от головных болей, челюстно-мышечных спазмов, миалгии, алопеции, снижения аппетита. Любые изменения формы диска зрительного нерва также являются причиной развития патологии.
Задняя ишемическая оптическая нейропатия
Вторая форма нейропатии возникает из-за нарушения гемодинамики в задних отделах зрительного нерва. Часто это состояние развивается вследствие сужения артерий глазного яблока. Исследования ученых позволили сделать вывод, что задняя нейропатия является одной из основных причин снижения зрения, полной слепоты у людей разного возраста. Многие заболевания, которые связаны с ишемическими нарушениями, «помолодели» за последние годы. С гипертонией, гипотонией, атеросклерозом все чаще сталкиваются люди среднего возраста и молодежь.В случае острого нарушения кровообращения зрительного нерва факторами, которые предшествуют возникновению патологии, выступают склеротические поражения и тромбоэмболии. Основная причина этого состояния — снижение гемодинамики из-за сужения артериального просвета. Такое нарушение врачи называют ишемией. Она часто приводит к нарушению функционирования зрительного нерва. Скорость развития патологии зависит от многих факторов. Среди них:
- атеросклероз;
- длительность ишемии;
- быстрота снижения кровотока;
- снижение содержание кислорода в тканях;
- нарушения центральной нервной системы;
- поражения почечных тканей;
- гипертония.
В отличии от передней формы нейропатии глаза, задняя возникает спонтанно. В группе риска — люди, которые страдают сердечно-сосудистыми заболеваниями. Но наличие в анамнезе пациента этих недугов не является обязательным условием развития зрительной патологии. Часто задняя форма нейропатии возникает из-за поражения центральной вены сетчатки, диабетической ангиоретинопатии, сужения глазничных артерий, черепно-мозговых травм. Задняя ишемическая оптическая нейропатия опасна тем, что может привести к полной слепоте. Исследования ученых позволили сделать вывод, что задняя нейропатия является одной из основных причин снижения и утраты зрения у людей разного возраста.
Диагностика нейропатии зрительного нерва
При обнаружении симптомов данного недуга пациенту следует записаться на прием к окулисту. Обследование у врача должно включать в себя осмотр структур глаза, проверку остроты зрения, офтальмоскопию — осмотр глазного дна. В зависимости от состояния глаз перечень исследований может быть дополнен. Тест на преломление, цветовое тестирование, периметрия — обследование полей зрения с помощью специального устройства — это наиболее распространенные процедуры, которые окулисты проводят дополнительно. При тяжелых формах недуга врач может назначит УЗИ глаза, электроокулографию, реоофтальмографию. Эти исследования позволяют окулисту детально оценить состояние глазного кровотока.
В некоторых случаях врач рекомендует пациенту посетить и узких специалистов: невролога, кардиолога, гематолога, эндокринолога. Консультация широкого круга профессионалов позволяет назначить эффективное лечение, приступать к которому следует незамедлительно.
Лечение зрительной нейропатии
Обязательное условие лечения недуга — его незамедлительность. Важно не допустить гибели нервных клеток, которая наступает в результате продолжительного нарушения гемодинамики. При ишемии рекомендуется вызвать «скорую помощь». Фельдшер внутривенно введет раствор «Эуфиллина» — 5 или 10 мл, в зависимости от тяжести состояния больного. Неотложная терапия также включает в себя прием «Нитроглицерина» и, при необходимости, вдыхание паров нашатырного спирта.
Лечение нейропатии зрительного нерва должно проводиться в условиях стационара. Для устранения этого состояния врачи используют кортикостероидные препараты, например:
- «Кенакорт»;
- «Преднизолон»;
- «Гидрокортизон»;
- «Синафлан»;
- «Локоид».
Кортикостероидные препараты врачи назначают для снятия отека. Эти лекарственные средства являются гормональными, потому допустимость их использования в лечении нейропатии глаза должна быть согласована после полного обследования больного.
Терапия патологии обязательно должна включать в себя назначение антикоагулянтов — препаратов, которые улучшают свертываемость крови. Они препятствуют образованию тромбов и способствуют нормализации гемодинамики. Это такие препараты, как:
- «Гепарин»;
- «Варфарин»;
- «Дикумарин»;
- «Фенилин»;
- «Гирудин».
Особое внимание при лечении нейропатии зрительного нерва необходимо уделять основному заболеванию, на фоне которого развилась офтальмологическая патология. Для нормализации артериального давления врачи обычно назначают:
- «Эналаприл»;
- «Метопролол»;
- «Верошпирон»;
- «Кизиноприл»;
- «Верапамил».
При лечении недуга врачи часто назначают ноотропные препараты. Это своеобразные «таблетки для мозга», прием которых улучшает умственные процессы. В терапии патологии они помогают активизировать обмен веществ в нервных клетках. Особенно эффективны:
- «Глицин»;
- «Пирацетам»;
- «Фенотропил»;
- «Пиритинол»;
- «Пантогам».
Прием целого комплекса лекарственных средств негативно сказывается на общем состоянии организма. Иммунитет человека снижается. Поэтому следует поддерживать иммунную систему. Для того, чтобы лечение нейропатии оказалось эффективным и не нанесло вреда здоровью, рекомендуется дополнить список препаратов витаминами групп В, С и Е. Они могут быть назначены в форме таблеток и внутримышечных инъекций. Любые лекарства должен назначать только врач.
Периферическая нейропатия: причины, симптомы, диагностика, лечение
Лечение основывается на устранении основной патологии, которая вызвала развитие периферической нейропатии. К примеру, если фактором развития заболевания стал сахарный диабет, то нужно первоочередно установить контроль над содержанием сахара в крови. Если периферическая нейропатия была спровоцирована авитаминозом B, то важно наладить дополнительное поступление поливитаминов, а также скорректировать пищевой рацион больного.
Зачастую своевременное медицинское вмешательство не только облегчает состояние больного, но и позволяет остановить дальнейшее прогрессирование периферической нейропатии. Однако лучше использовать сочетание различных лечебных методик.
Пациентам с периферической нейропатией могут быть назначены такие лекарства:
- Анальгетики – например, Парацетамол, нестероидные антивоспалительные средства (Ибупрофен, Ортофен).
- Средства, действие которых направлено на улучшение кровообращения (Актовегин, Пентоксифиллин).
- Витамины B-группы (Ундевит, Нейрорубин).
- Антихолинэстеразные препараты (Аксамон, Прозерин).
Если периферическая нейропатия отличается тяжелым течением, то доктор может дополнительно назначить противосудорожные средства (например, Сибазон), антидепрессанты (препараты зверобоя).
При сильнейших болях применяют рецептурные анальгетики (Трамадол).
При периферической нейропатии аутоиммунного происхождения подключают плазмаферез, внутривенное введение иммуноглобулина – это позволяет подавить активность собственного иммунитета и остановить атаку на нервные волокна.
Способ применения и дозы | Побочные проявления | Особые указания | |
Ортофен | Суточная доза составляет 100-150 мг, принимается за 2-3 приема. | Депрессия, боль в голове, боль в желудке, дрожь в пальцах, раздражительность. | Если препарат предполагается принимать длительно, то необходимо заранее предусмотреть дополнительную защиту пищеварительной системы. |
Актовегин | Вводят внутривенно, по 20-30 мл с 200 мл основного раствора, ежедневно в течение месяца. | Имеется вероятность аллергии, вплоть до развития анафилаксии. | Перед началом лечения обязательно проводится пробная инъекция для исключения аллергии – вводят 2 мл внутримышечно. |
Нейрорубин | Вводят внутримышечно по одной ампуле в сутки, до устранения острых клинических признаков. | Ощущение беспокойства, тахикардия, расстройства пищеварения. | Длительное применение препарата (больше полугода) может вызвать развитие обратной периферической сенсорной нейропатии, поэтому вопрос о длительном лечении обсуждается с врачом индивидуально. |
Аксамон | Вводят внутримышечно по 5-15 мг до 2-х раз в сутки, в течение 10-15 дней, иногда – до месяца. | Тахикардия, тошнота, повышение слюноотделения и потоотделения. | Аксамон усиливает седативное действие многих препаратов, поэтому необходимо проявлять осторожность при вождении автомобиля и при работе с различными механизмами. |
Трамадол | Назначаются только врачом при сильных болях, по 50 мг на прием. Суточное ограничение препарата – 400 мг. | Тахикардия, тошнота, головокружение, повышение потоотделения, ухудшение зрения и вкуса. | В период лечения запрещено употребление алкоголя в любом виде. |
Физиотерапевтическое лечение
Физиотерапию при периферической нейропатии применяют достаточно часто. Регулярные и правильно подобранные процедуры помогают вернуть мускулатуре утраченную функциональность и восстановить кровоснабжение тканей. Однако методы физиотерапии разрешается применять лишь после завершения острого периода заболевания, а также при проведении реабилитационных мероприятий.
Успешно применяют электрофорез с лекарственными средствами, улучшающими метаболизм и сосудистое кровообращение. Процедуры миоэлектростимуляции помогают нейронам восстановить чувствительную и двигательную способность. Однако лучше, если перечисленные методы применяются в комплексе.
Массаж, в том числе и водный массаж, оказывают механическое воздействие, ускоряющее кровообращение и обменные процессы в больных руках или ногах.
В обязательном порядке назначаются занятия ЛФК, позволяющие поддержать тонус мускулатуры.
Народное лечение
В народе известно множество способов облегчить состояние больного периферической нейропатией. Тем не менее, мы настоятельно советуем: при использовании таких народных средств необходимо предварительно проконсультироваться со своим лечащим доктором.
Следующие рецепты в народе считаются наиболее эффективными.
- Коктейль с яичными желтками и медом.
В качестве ингредиентов требуются один свежий желток яйца, 4 ч. л. нерафинированного растительного масла, 100 мл свежевыжатого сока моркови и 2 ч. л. меда. Все ингредиенты нужно хорошо смешать в блендере. Полученное количество лекарства нужно выпивать ежедневно за два раза (утром и вечером) до еды.
- Солевая ванночка.
В таз наливают горячую воду (примерно 55°C) до половины емкости. Добавляют 200 г соли и 150 мл столового уксуса. Опускают в раствор пораженные конечности на 20 минут. Процедуру проводят ежедневно, в течение 4-х недель.
- Маска из глины.
Разводят с водой 120 г косметической глины, до консистенции сметаны. Массу наносят на пораженное место, оставляют до высыхания. Процедуру проводят ежедневно, до стойкого улучшения состояния.
- Массаж с камфорным маслом.
Камфорное масло втирают в пораженное место легкими массирующими движениями, после чего оставляют для впитывания на четверть часа. Далее пораженную зону интенсивно натирают спиртом и тепло укутывают. Процедуру повторяют каждый день, лучше на ночь, в течение 4-х недель.
 [74], [75], [76], [77], [78], [79], [80]
[74], [75], [76], [77], [78], [79], [80]
Лечение травами
К народному лечению можно добавить и лечение лекарственными растениями. Самым простым и действенным способом считается такой: листья весенней крапивы раскладывают на полу и ходят по ним голыми ступнями.
Улучшить эффект основного медикаментозного лечения могут и такие методы:
- Готовят настой из лаврового порошка и семени пажитника (фенугрека). Для приготовления настоя заваривают в 1 л термосе 2 ч. л. лаврового порошка и 2 полные столовые ложки семени пажитника. Настаивают 2 ч, фильтруют и пьют понемногу на протяжении дня.
- Заваривают 2 ст. л. календулы в 200 мл кипящей воды, настаивают полчаса. Принимают по 100 мл в сутки, на протяжении месяца.
- Готовят ванночку с хвойными ветками и красным острым перцем. Половину килограмма хвойных веток кипятят в 3-х л воды, добавляют 2 ст. л. молотого перца, наливают в таз. Разводят водой, чтобы раствор был не очень горячим. Парят ноги около получаса, на ночь.
Гомеопатия
В качестве дополнения к основной терапии можно рассмотреть и применение гомеопатических средств:
- Аконит – используют при сухости кожи, покалываниях, дрожи, судорогах.
- Алюмен – применяют при нестерпимом зуде, образовании язв, парестезиях.
- Аргентум нитрикум – подходит для лечения диабетической нейропатии.
- Карцинозинум – показан при замедленном ранозаживлении, при гнойных процессах на пораженных нейропатией конечностях.
- Колхикум – применяют при нейропатии, которая сопровождается поражением суставов.
- Графитис – особенно подходит для лечения синдрома диабетической стопы.
- Меркуриус солюбилис – показан при кожном зуде, трофических нарушениях.
- Фосфор – используют при осложнениях нейропатии.
- Секале корнутум – рекомендуется при сухих гангренах, парестезиях.
Дозировки у перечисленных препаратов индивидуальные: их назначает врач гомеопат после личной консультации.
Хирургическое лечение
Помощь хирурга может понадобиться в случае, если периферическая нейропатия связана с опухолевыми процессами, сдавливающими нервы. Также хирургическое лечение уместно при позвоночных грыжах и мононевропатиях. Так, сдавливание нерва можно устранить путем надрезания сухожильных или мышечных волокон. Именно так лечат синдром запястного канала.
Нейропатия нижних конечностей: что это такое, причины, симптомы, лечение, препараты

Полинейропатия нижних конечностей – это общее название группы заболеваний, которые объединяет поражение периферических нервов ног. Симптоматика этих недугов может включать двигательные, сенсорные, вегетативно-трофические нарушения и зависит от того, какие именно нервы затронуты. Чаще всего страдают бедренный и срединный нервы.
Суть патологии состоит в нарушении обменных процессов в тканях нервных волокон. В результате этого волокна утрачивают свои функции, в первую очередь основную – проведение импульсов центральной нервной системы к коже, мышцам, рецепторам конечности. Происходит нарушение иннервации.
Нейропатия нижних конечностей хорошо поддается лечению на ранних стадиях. При более позднем начале терапии полностью устранить проявления болезни удается не всегда. Запущенная стадия нейропатии приводит к потере трудоспособности и инвалидности больного.

Причины нейропатии нижних конечностей
Полинейропатия ног может развиваться по самым разным причинам. В основе лежит нарушение обмена веществ после серьезной интоксикации организма. Может происходить отравление веществами, поступившими извне (яды) или выработанными болезнетворными бактериями.
Чаще всего нервные заболевания в тканях ног вызывают:
- систематическое употребление спиртных напитков или наркотиков,
- работа или проживание в экологически вредной обстановке,
- отравление свинцом, ртутью, мышьяком, другими веществами,
- травмы ног,
- заболевания, влияющие на обмен веществ в организме (патологии щитовидной железы, сахарный диабет, почечная недостаточность),
- тяжелые вирусные и инфекционные заболевания (СПИД, дифтерия, тяжелое протекание ветряной оспы или гриппа и т.д.),
- хронически бедный рацион, приводящий к недостатку основных элементов питания клеток, особенно витаминов и микроэлементов,
- нейропатия может возникать как побочный эффект действия некоторых медицинских препаратов, принимаемых при онкологических заболеваниях (противоопухолевые средства), туберкулезе (Изониазид), нарушениях сердечного ритма (Амиодарон),
- осложнение аутоиммунных заболеваний,
- наследственность по заболеваниям, проявлениями которых является нейропатия ног (амиотрофия Шарко-Мари-Тута и др.).
При большинстве болезней, дающих различные обменные осложнения, ноги страдают одними из первых. Это обусловлено как большой нагрузкой на данную часть тела, так и большой протяженностью периферических нервов в ногах.

Основные симптомы
Полинейропатия может проявляться по-разному в зависимости от конкретного вида патологии. Может поражаться один нерв или сразу несколько нервов. Например, при сахарном диабете обменные нарушения распространяются на все нервы, расположенные в ногах.
Нейропатия ног может проявляться нарушениями чувствительности, проблемами с движениями, вегетативно-трофическими изменениями в тканях конечностей. Все эти формы со временем прогрессируют.

Чувствительные расстройства
При этом виде расстройств дисфункция распространяется на сенсорные волокна нервных тканей.
Симптомы болезни:
- неприятные ощущения в конечностях: «ползание мурашек», ощущение прикосновения, инородного тела внутри, онемения пальцев, стопы и т.п., по мере развития болезни эти ощущения беспокоят больного все больше, в том числе мешая ночному отдыху,
- боли различного характера: ломота, тупые ноющие боли, иногда острые, «простреливающие»,
- утрата чувствительности кожных покровов: нет реакции на прикосновение, не ощущается разница между холодным и горячим, меняется реакция на болевое воздействие (боль либо не чувствуется, либо чувствуется сильнее обычного),
- следствием нарушения чувствительности является утрата ощущения поверхности стопами, что ведет к нарушениям равновесия и координации при ходьбе.
В результате трудностей при передвижении появляется дополнительная нагрузка на зрение. Больному тяжело, практически невозможно ходить в темное время суток, когда он не может четко увидеть поверхность под ногами. При некоторых болезнях (например, сахарном диабете) параллельно происходит нарушение зрения без привязки к нейропатии ног.

Двигательные нарушения
Двигательные нарушения возникают из-за патологических процессов в нервных волокнах, отвечающих за моторику. В результате у пациента наблюдаются:
- при осмотре врачом-невропатологом обнаруживается снижение рефлексов (ахиллова, коленного рефлекса и других), не проявляется на уровне ощущений,
- в мышцах с нарушенной иннервацией начинаются судороги, спазмы,
- прогрессирующая слабость мышц (сначала кратковременно, после физической нагрузки, но по мере развития болезни ощущается даже в состоянии покоя),
- трудности при ходьбе из-за мышечной слабости, больному необходима дополнительная опора (палочка, трость и т.п.),
- симптомы атрофии мышц: похудение конечностей, истончение мышечной ткани, происходит медленно, постепенно, в течение нескольких лет параллельно с развитием мышечной слабости.

Вегетативно-трофические изменения
В составе нерва имеются вегетативные волокна, регулирующие работу внутренних органов и желез. Если их функции нарушаются, происходит ряд изменений в органах и тканях. При нейропатии эти изменения хорошо заметны визуально:
- кожа больного становится сухой, дряблой, истонченной,
- нарушается потоотделение,
- происходит усиленное выпадение волос,
- у многих наблюдаются отеки нижних конечностей,
- плохо заживляются, часто гноятся мелкие ранки, царапины, порезы,
- на коже могут появляться пигментные пятна,
- на тяжелой стадии болезни возникают язвочки, которые плохо заживают, могут нагнаиваться,
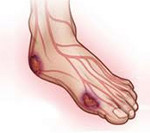
- изменение цвета кожи на ноге на красноватый, фиолетовый, начинается со стоп, икр, затем постепенно переходит на бедро,
- трофические изменения тканей в наиболее тяжелых случаях заканчиваются гангреной конечности.

Диагностика
Для установления диагноза требуется осмотр больного врачом-невропатологом. Клиническая картина складывается из визуальных признаков, жалоб пациента, обследования на наличие рефлексов, изучения анамнеза.
Затем назначаются лабораторные исследования (общий и биохимический анализ крови, анализ мочи). Для уточнения вида нейропатии, дифференциальной диагностики назначается современный аппаратный методы электронейромиография. Эта процедура помогает выявить отдел поражения нервной системы на всех уровнях, установить локализацию и вид поражения (тела нейронов, их оболочки, нервные волокна и т.п.).
Для успешного лечения полинейропатии важно бороться с ее причиной. Часто ею бывает фоновое заболевание с хроническим течением. Для конкретизации причин болезни ног больного отправляют на дополнительные обследования, перечень которых зависит от индивидуальной клинической картины:
- УЗИ почек, щитовидной железы, других внутренних органов,
- спинномозговая пункция,
- анализ крови на содержание глюкозы (на сахар) и другие исследования.

Виды лечения
Успех лечения нейропатии возможен только при комплексном подходе. Цель терапии в том, чтобы восстановить нервные волокна и проводимость импульсов по нервным путям. Для этого необходимо улучшить питание тканей, восстановить кровообращение, обменные процессы. Добиться улучшений можно, комбинируя различные виды терапии. Также необходимо пролечить фоновое заболевание.
Медикаментозная терапия
Пациенту проводится курс лечения с назначением лекарственных средств:
- вазоактивных препаратов для улучшения питания тканей (Трентал, Эмоксипин, Никотиновая кислота и других),
- антиоксиданты (витамин Е, Актовегин, Мексидол и т.п.),
- витамины группы В для улучшения проводимости, восстановления нервных оболочек,
- антихолиэстеразные препараты, улучшающие проводимость нервных импульсов (Амиридин, Эпидакрин),
- с некоторой осторожностью используются миорелаксанты для восстановления мышц (Мидокалм, Баклофен), однако следует помнить, что они подходят не всем пациентам (могут усилить мышечную слабость),
- для обезболивания применяются нестероидные противовоспалительные препараты (Нимесулид, Кетопрофен, Мелоксикам), а также мази и пластыри с их содержанием (мазь Лидокаин, пластырь Вольтарен и другие),
- антидепрессанты (Дулоксетин, Сертралин, Кетадолон),
- противосудорожные средства (Прегабалин, Нейронтин),
- в тяжелых случаях для снятия болей прописывается наркосодержащие обезболивающие средства (Трамадол и т.п.).
Кроме перечисленных лекарств, пациенту назначаются препараты и процедуры по борьбе с основным заболеванием. В случае диабета это будут препараты, корректирующие уровень сахара в крови. При токсической нейропатии принимаются меры по очистке организма от токсинов. При патологиях щитовидной железы, аутоиммунных заболеваниях возможна гормональная терапия, и так далее.

Физиотерапия
Физиотерапевтические процедуры призваны «разработать» ногу, вернуть ее мышцам, связкам, нервам утраченные функции. С этой целью могут назначаться:
- массаж,
- иглорефлексотерапия,
- лечебная гимнастика,
- грязелечение,
- электрофорез,
- магнитотерапия.
Чтобы лечение нейропатии имело успех, больному необходимы настойчивость, терпение и большое желание быть здоровым. Обязательным условием является избавление от употребления спиртного, других вредных привычек, соблюдение режима дня, здоровый рацион питания. При некоторых заболеваниях, вызвавших нейропатию ног, показана строгая диета (диабет, болезни почек и т.д.).
Что такое нейропатия и как ее лечить 🚩 как лечить нейропатию 🚩 Заболевания
Симптоматика нейропатии зависит от характера повреждения нервов и их расположения. При вовлечении сенсорных волокон больной может ощущать снижение чувствительности в ногах или руках, он слабо воспринимает прикосновения, холод или тепло. Иногда чувствительность, наоборот, возрастает. Появляются парестезии, ощущения песка в обуви, кажется, что по телу бегают насекомые. Часто беспокоят стойкие, ноющие боли в конечностях. Появляется нарушение координации движений.
Поражение двигательных волокон ведет к слабости мышц, их постепенной атрофии. Могут возникать судороги и спазмы мышц. Нарушается питание кожи с развитием сухости, снижением ее защитных свойств. В дальнейшем это приводит к гнойным процессам, омертвению тканей, медленному заживлению повреждений.

Причинами этого расстройства могут быть такие заболевания, как сахарный диабет, артрит с ревматоидной симптоматикой, почечная и печеночная недостаточность, гипотиреоз, опухоли, туберкулез, ВИЧ, рассеянный склероз.
Иногда нейропатии не являются результатом болезней и развиваются в случае недостатка фолиевой кислоты или витаминов группы В. Причиной поражения нервов может быть интоксикация — отравление парами ртути, мышьяком, ацетоном или другими другими видами ядовитых веществ. Нейропатию может вызвать действие некоторых лекарств. Алкогольная нейропатия является наиболее частым осложнением злоупотребления алкоголя и его суррогатов.
Посттравматическая нейропатия развивается при сдавливании и нарушении питания нервных волокон вследствие острой травмы, сильного удара, грыже межпозвонкового диска, неправильного образования посттравматических рубцов.
Лечение этого заболевания зависит от причины нарушения проводимости нервных волокон. Мероприятия направлены на восстановление функции страдающего нерва.
При токсическом поражении нужно выявить и прекратить токсическое воздействие — заменить лекарственный препарат, уйти с вредного производства и т.д. Лечение диабетической формы направлено на поддержание нормального уровня сахара крови. Посттравматические поражения нервных волокон лечатся избавлением от последствий травмирующего фактора.
Больному назначаются обезболивающие средства, группы витаминов, препараты, улучшающие обменные процессы. Проводится физиотерапевтического лечение.
Учитывая, что нейропатия часто переходит в хроническую форму, принимаются все меры для профилактики обострения. Они сводится к своевременному лечению инфекционных и системных заболеваний, стимуляции мышц при ортопедическом лечении. Больным с нейропатией в стадии ремиссии рекомендуется санаторно-курортное лечение, где применяются такие процедуры, как психотерапия, иглорефлексотерапия, массаж, ЛФК, магнитотерапия, светолечение, лазеротерапия.

Связанная статья
Берлитион: инструкция по применению, показания, цена
Источники:
- Нейропатия диабетическая
Диабетическая нейропатия — причины, симптомы, диагностика и лечение
Диабетическая нейропатия – специфическое поражение периферического отдела нервной системы, обусловленное дисметаболическими процессами при сахарном диабете. Диабетическая нейропатия проявляется нарушением чувствительности (парестезиями, онемением конечностей), вегетативной дисфункцией (тахикардией, гипотензией, дисфагией, диареей, ангидрозом), мочеполовыми расстройствами и т. д. При диабетической нейропатии производится обследование функционирования эндокринной, нервной, сердечной, пищеварительной, мочевыводящей систем. Лечение включает инсулинотерапию, применение нейротропных препаратов, антиоксидантов, назначение симптоматической терапии, акупунктуры, ФТЛ, ЛФК.
Общие сведения
Диабетическая нейропатия – одно из наиболее частых осложнений сахарного диабета, выявляемое у 30-50% пациентов. О диабетической нейропатии говорят при наличии признаков поражения периферических нервов у лиц с сахарным диабетом при исключении других причин дисфункции нервной системы. Диабетическая нейропатия характеризуется нарушением нервной проводимости, чувствительности, расстройствами со стороны соматической и/или вегетативной нервной системы. Ввиду множественности клинических проявлений с диабетической нейропатией приходится сталкиваться специалистам в области эндокринологии, неврологии, гастроэнтерологии, подиатрии.

Диабетическая нейропатия
Причины
Диабетическая нейропатия относится к метаболическим полиневропатиям. Особая роль в патогенезе диабетической нейропатии принадлежит нейрососудистым факторам – микроангиопатиям, нарушающим кровоснабжение нервов. Множественные метаболические нарушения, развивающиеся на этом фоне, в конечном итоге приводят к отеку нервной ткани, расстройству обменных процессов в нервных волокнах, нарушению проведения нервных импульсов, усилению окислительного стресса, выработке аутоиммунных комплексов и, в конечном итоге, – к атрофии нервных волокон.
Факторами повышенного риска развития диабетической нейропатии служат:
Классификация
В зависимости от топографии различают периферическую нейропатию с преимущественным вовлечением в патологический процесс спинномозговых нервов и автономную нейропатию – при нарушении иннервации внутренних органов. Согласно посиндромной классификации диабетической нейропатии выделяют:
I. Синдром генерализованной симметричной полинейропатии:
- С преимущественным поражением чувствительных нервов (сенсорная нейропатия)
- С преимущественном поражением двигательных нервов (моторная нейропатия)
- С комбинированным поражением чувствительных и двигательных нервов (сенсомоторная нейропатия)
- Гипергликемическая нейропатия.
II. Синдром вегетативной (автономной) диабетической нейропатии:
- Кардиоваскулярная
- Гастроинтестинальная
- Урогенитальная
- Респираторная
- Судомоторная
III. Синдром фокальной или мультифокальной диабетической нейропатии:
- Краниальная нейропатия
- Тоннельная нейропатия
- Амиотрофия
- Радикулонейропатия/плексопатия
- Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП).
Ряд авторов выделяет центральную нейропатию и следующие ее формы: диабетическую энцефалопатию (энцефаломиелопатию), острые сосудистые мозговые расстройства (ПНМК, инсульт), острые психические расстройства, обусловленные декомпенсацией метаболизма.
По клинической классификации, учитывающей проявления диабетической нейропатии, различают несколько стадий процесса:
1. Субклиническую нейропатию.
2. Клиническую нейропатию:
- хроническую болевую форму
- острую болевую форму
- безболевую форму в сочетании со снижением или полной потерей чувствительности
3. Стадию поздних осложнений (нейропатическая деформация стоп, диабетическая стопа и др.).
Симптомы диабетической нейропатии
Периферическая полинейропатия
Периферическая полинейропатия характеризуется развитием комплекса двигательных и чувствительных расстройств, которые наиболее выражены со стороны конечностей. Диабетическая нейропатия проявляется жжением, онемением, покалыванием кожи; болью в пальцах ног и стопах, пальцах кистей рук; кратковременными судорогами мышц.
Может развиваться нечувствительность к температурным раздражителям, повышенная чувствительность к прикосновениям, даже к очень легким. Данные симптомы, как правило, усиливаются в ночное время. Диабетическая нейропатия сопровождается мышечной слабостью, ослаблением или потерей рефлексов, что приводит к изменению походки и нарушению координации движений. Изнуряющие боли и парестезии приводят к бессоннице, потере аппетита, похуданию, угнетению психического состояния больных – депрессии.
Поздними осложнениями периферической диабетической нейропатии могут являться язвенные дефекты стопы, молоткообразная деформация пальцев ног, коллапс свода стопы. Периферическая полинейропатия довольно часто предшествует нейропатической форме синдрома диабетической стопы.
Автономная нейропатия
Автономная диабетическая нейропатия может развиваться и протекать в виде кардиоваскулярной, гастроинтестинальной, урогенитальной, судомоторной, респираторной и др. форм, характеризующихся нарушением функций отдельных органов или целых систем.
Кардиоваскулярная форма диабетической нейропатии может развиваться уже в первые 3–5 лет течения сахарного диабета. Она проявляется тахикардией в покое, ортостатической гипотензией, изменениями ЭКГ (удлинением интервала QT), повышенным риском безболевой ишемии миокарда и инфаркта.
Гастроинтестинальная форма диабетической нейропатии характеризуется вкусовой гиперсаливацией, дискинезией пищевода, глубокими нарушениями моторно-эвакуаторной функции желудка (гастропарезом), развитием патологического гастро–эзофагеального рефлюкса (дисфагии, изжоги, эзофагита). У пациентов с сахарным диабетом часты гипоацидные гастриты, язвенная болезнь желудка, ассоциированная с Helicobacter pylori; повышен риск дискинезии желчного пузыря и желчнокаменной болезни. Поражение кишечника при диабетической нейропатии сопровождается нарушением перистальтики с развитием дисбактериоза, водянистого поноса, стеатореи, запоров, недержания кала. Со стороны печени нередко выявляется жировой гепатоз.
При урогенитальной форме автономной диабетической нейропатии нарушается тонус мочевого пузыря и мочеточников, что может сопровождаться задержкой мочеиспускания или недержанием мочи. Пациенты с сахарным диабетом склонны к развитию мочевых инфекций (цистита, пиелонефрита). Мужчины могут предъявлять жалобы на эректильную дисфункцию, нарушение болевой иннервации яичек; женщины – на сухость влагалища, аноргазмию.
Судомоторные нарушения при диабетической нейропатии характеризуются дистальным гипо– и ангидрозом (снижением потливости стоп и ладоней) при развитии компенсаторного центрального гипергидроза, особенно во время приема пищи и по ночам. Респираторная форма диабетической нейропатии протекает с эпизодами апноэ, гипервентиляцией легких, снижением выработки сурфактанта. При диабетической нейропатии нередко развивается диплопия, симптоматическая гемералопия, нарушения терморегуляции, бессимптомная гипогликемия, «диабетическая кахексия» — прогрессирующее истощение.
Диагностика
Диагностический алгоритм зависит от формы диабетической нейропатии. На первичной консультации тщательно анализируются анамнез и жалобы на изменения со стороны сердечно-сосудистой, пищеварительной, дыхательной, мочеполовой, зрительной систем. У пациентов с диабетической нейропатией необходимо определение уровня глюкозы, инсулина, С-пептида, гликозилированного гемоглобина крови; исследование пульсации на периферических артериях, измерение АД; проведение осмотра нижних конечностей на предмет наличия деформаций, грибковых поражений, натоптышей и мозолей.
В зависимости от проявлений в диагностике диабетической нейропатии, кроме эндокринолога и диабетолога, могут участвовать другие специалисты – кардиолог, гастроэнтеролог, невролог, офтальмолог, подолог. Первичное обследование сердечно-сосудистой системы заключается в проведении ЭКГ, кардиоваскулярных тестов (пробы Вальсальвы, ортостатической пробы и др.), ЭхоКГ; определении уровня холестерина и липопротеидов.
Неврологическое обследование по поводу диабетической нейропатии включает проведение электрофизиологических исследований: электромиографии, электронейрографии, вызванных потенциалов. Производится оценка рефлексов и различных видов сенсорной чувствительности: тактильной с использованием монофиламента; вибрационной — с помощью камертона; температурной — путем прикосновения холодного или теплого предмета; болевой — методом покалывания кожи тупой стороной иглы; проприоцептивной – с помощью пробы на устойчивость в позе Ромберга. К биопсии икроножного нерва и биопсии кожи прибегают при атипичных формах диабетической нейропатии.
Гастроэнтерологическое обследование при диабетической нейропатии предполагает проведение УЗИ органов брюшной полости, ЭГДС, рентгенографии желудка, исследования пассажа бария по тонкой кишке, тестов на хеликобактер. При жалобах со стороны мочевыводящей системы исследуется общий анализ мочи, выполняется УЗИ почек, мочевого пузыря (в т. ч. УЗИ с определением остаточной мочи), цистоскопия, внутривенная урография, электромиография мышц мочевого пузыря и др.
Лечение диабетической нейропатии
Лечение диабетической нейропатии проводится последовательно и поэтапно. Эффективная терапия диабетической нейропатии невозможна без достижения компенсации сахарного диабета. С этой целью назначаются инсулин или таблетированные противодиабетические препараты, проводится мониторирование уровня глюкозы. В рамках комплексного подхода в лечению диабетической нейропатии необходима разработка оптимального рациона питания и режима физических нагрузок, снижение избыточной массы тела, поддержание нормального уровня артериального давления.
В течение основного курса показан прием нейротропных витаминов (группы В), антиоксидантов (альфа-липоевой кислоты, витамина Е), микроэлементов (препараты Mg и Zn). При болевой форме диабетической нейропатии целесообразно назначение анальгетиков, противосудорожных средств.
Полезны физиотерапевтические методы лечения: электростимуляция нервов, магнитотерапия, лазеротерапия, светотерапия; акупунктура, ЛФК. При диабетической нейропатии необходим особо тщательный уход за стопами: ношение удобной (по показаниям – ортопедической) обуви; выполнение медицинского педикюра, ножных ванн, увлажнение стоп и т. д. Лечение автономных форм диабетической нейропатии проводят с учетом развившегося синдрома.
Прогноз и профилактика
Раннее выявление диабетической нейропатии (как периферической, так и автономной) – залог благоприятного прогноза и улучшения качества жизни пациентов. Начальные стадии диабетической нейропатии могут быть обратимы за счет достижения стойкой компенсации сахарного диабета. Осложненная диабетическая нейропатия является лидирующим фактором риска безболевых инфарктов миокарда, нарушений сердечного ритма, нетравматических ампутаций нижних конечностей.
С целью профилактики диабетической нейропатии необходим постоянный контроль уровня сахара крови, своевременная коррекция лечения, регулярное наблюдение у диабетолога и др. специалистов.
Периферическая невропатия: симптомы, причины и лечение
Периферическая невропатия относится к проблеме с периферическими нервами. Эти нервы отправляют сообщения от центральной нервной системы, головного и спинного мозга к остальному телу.
Периферические нервы сообщают телу, когда, например, руки холодные. Это может привести к покалыванию, покалыванию, онемению и мышечной слабости в различных частях тела.
Периферическая невропатия может поражать целый ряд различных нервов, поэтому она может влиять на различные места по-разному.Это может повлиять на один нерв или несколько нервов одновременно.
Это также связано с рядом различных основных заболеваний. Иногда причины нет.
От него страдают около 20 миллионов человек в Соединенных Штатах (США).
Краткие сведения о периферической невропатии
- Невропатия является частым осложнением ряда различных заболеваний.
- Он может поражать вегетативные нервы, двигательные нервы и сенсорные нервы.
- Иногда поражается отдельный нерв или набор нервов, например, при параличе Белла, который поражает лицевой нерв.
- Физические травмы, повторяющиеся травмы, инфекции, проблемы с обменом веществ, воздействие токсинов и некоторых лекарств — все это возможные причины.
- Люди с диабетом имеют высокий риск невропатии.
Поделиться на Pinterest Синдром запястного канала — пример мононевропатии, которая поражает единственный нерв.
Лечение либо нацелено на первопричину, либо на облегчение симптомов боли и предотвращение дальнейшего повреждения.
В случае диабетической невропатии устранение высокого уровня сахара в крови может предотвратить дальнейшее повреждение нервов.
В случае токсических заболеваний устранение контакта с предполагаемым токсином или прекращение приема лекарственного средства может остановить дальнейшее повреждение нервов.
Лекарства снимают боль и уменьшают жжение, онемение и покалывание.
Медикаментозное лечение нейропатической боли
Лекарства, которые могут помочь, включают:
- препараты, обычно используемые при эпилепсии, такие как карбамазепин,
- , антидепрессанты, такие как венлафаксин.
- , опиоидные обезболивающие, например, оксикодон или трамадол,
, обезболивающие. приходят с предупреждениями о рисках безопасности.
Дулоксетин может помочь людям с невропатией, вызванной химиотерапией.
Врачи также могут назначить кожные пластыри, такие как Lidoderm, для временного локализованного обезболивания. Он содержит местный анестетик лидокаин. Патчи похожи на бинты, и их можно обрезать до нужного размера.
При выборе препарата следует учитывать препараты для лечения других заболеваний, чтобы избежать нежелательного взаимодействия.
Управление невропатией
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут помочь контролировать боль.Они доступны без рецепта.
Мази и кремы для местного применения, такие как крем с 0,075% капсаицина, содержащие перец чили, могут облегчить боль. Также доступны патчи.
Лечение мононевропатии
Когда невропатия вызвана сдавлением одного нерва, лечение одинаково, независимо от того, какой нерв поражен. Подход зависит от того, является ли сжатие постоянным или кратковременным.
Паралич локтевого, лучевого или малоберцового нерва может быть временным и обратимым, если просто устранить причину сдавления нерва.Например, человеку с параличом локтевого нерва нельзя опираться на пораженный локоть.
Пациенту можно посоветовать отдохнуть и принять тепло и ограниченный курс лекарств для уменьшения воспаления.
При синдроме запястного канала консервативная терапия включает шинирование запястья, пероральные или инъекционные кортикостероиды и ультразвук.
Если нейропатия единичного нерва не отвечает на эти меры, хирургическое вмешательство может быть вариантом. Хирургическое вмешательство также может потребоваться, если сдавление нерва зафиксировано, например, вызвано опухолью.
Направление к специалисту по обезболиванию или к соответствующему клиническому специалисту следует рассматривать на любом этапе, если:
- сильная боль
- боль значительно ограничивает повседневную активность и качество жизни
- основное состояние здоровья ухудшается
Симптомы варьируются в зависимости от типа невропатии.
Сенсорная невропатия
У человека могут быть:
- покалывание и онемение
- иглы и гиперчувствительность
- усиление боли или неспособность чувствовать боль
- потеря способности обнаруживать изменения тепла и холода
- потеря co -ординация и проприоцепция
- жгучие, колющие, пронзающие, сверлящие или стреляющие боли, которые могут усиливаться ночью
Это также может привести к язвам стопы и голени, инфекции и гангрене.
Двигательная невропатия
Поражает мышцы.
Симптомы включают:
- мышечная слабость, приводящая к неустойчивости и затруднению выполнения небольших движений, таких как застегивание рубашки.
- истощение мышц
- подергивание мышц и судороги
- паралич мышц
Если поражены вегетативные нервы, могут возникнуть проблемы с потоотделением, непереносимостью тепла, проблемы с кишечником или мочевым пузырем, а также изменения артериального давления, ведущие к головокружению.
Многие типы невропатии являются «идиопатическими» или имеют неизвестную причину, но ее могут вызвать ряд состояний.
Диабет — наиболее частая причина хронической периферической невропатии. Это случается, когда повышенный уровень сахара в крови повреждает нервы.
К другим заболеваниям и травмам относятся:
- Хроническая болезнь почек: если почки не функционируют нормально, дисбаланс солей и химикатов может вызвать периферическую невропатию.
- Травмы: переломы костей и тугие гипсовые повязки могут оказывать давление непосредственно на нервы.
- Инфекции: опоясывающий лишай, ВИЧ-инфекция, болезнь Лайма и другие могут привести к повреждению нервов.
- Синдром Гийена-Барре: это особый тип периферической невропатии, вызванный инфекцией.
- Некоторые аутоиммунные заболевания: к ним относятся ревматоидный артрит и системная красная волчанка (СКВ).
Другие причины включают:
Заболевания мелких кровеносных сосудов могут снизить кровоснабжение нервов, что приводит к повреждению нервной ткани.
Невромы, доброкачественные опухоли, поражающие нервную ткань, могут вызывать невропатическую боль.
Диабетическая невропатия
Наиболее частой причиной периферической невропатии является диабет. Примерно от 60 до 70 процентов людей с диабетом страдают той или иной степенью невропатии.
Высокий уровень сахара в крови вызывает повреждение стенок крошечных кровеносных сосудов, которые снабжают кислородом и питательными веществами нервы на концах рук и ног, а также важные органы тела, такие как глаза, почки и сердце. .
В результате не только повреждается кожа, но и потеря чувствительности дополнительно увеличивает риск повреждения.
В США диабетическая невропатия является основной причиной проблем со стопами и язв у людей с диабетом. Считается, что около половины всех людей с диабетом страдают диабетической невропатией.
Нервная система — это сложная сеть коммуникаций, в которой взаимодействуют разные типы нервов. Периферическая невропатия относится, в частности, к нарушению функции периферических нервов.
Выявлено более 100 типов невропатии, каждый со своими причинами и симптомами.
Невропатия может повлиять на:
- Сенсорные нервы : Эти нервы контролируют чувствительность, и повреждение может вызвать покалывание, боль, онемение или слабость в ногах и руках.
- Двигательные нервы : Эти нервы обеспечивают энергию и движение, а повреждение может вызвать слабость в ногах и руках.
- Вегетативные нервы : Эти нервы контролируют такие системы организма, как пищеварительная или сердечно-сосудистая система. Повреждение может повлиять на частоту сердечных сокращений, артериальное давление и другие функции.
Мононевропатия затрагивает единственный нерв. При полинейропатии поражаются несколько нервов.
Примеры нейропатии:
- постгерпетическая невралгия, которая может развиваться после опоясывающего лишая.Сенсорная нейропатия может длиться много месяцев после исчезновения сыпи.
- Паралич локтевого нерва после травмы локтя
- Синдром плодолистного канала, сдавление нервов в запястье
- Паралич малоберцового нерва, вызванный сдавлением нерва в ноге, который проходит по шейке малоберцовой кости, или кость голени, между коленом и лодыжкой
- Паралич Белла, нейропатия одного нерва, поражающая лицо
Немедикаментозные меры включают:
- ношение не раздражающих тканей, таких как хлопок
- чувствительное покрытие области с пластиковой повязкой на раны или пищевой пленкой
- с использованием теплых или холодных компрессов, если проблема не усугубляется жарой или холодом
Снятие стресса и другие дополнительные методы лечения, включая медитацию, техники релаксации, массаж и акупунктуру.
Некоторые люди считают, что использование аппарата для чрескожной электрической стимуляции нервов (TENS) помогает. Это устройство прерывает нервные сообщения, подавая небольшой электрический ток. Его эффективность не подтверждена исследованиями.
Любые добавки необходимо предварительно обсудить с врачом.
Перспективы периферической невропатии различаются в зависимости от первопричины и поврежденных нервов.
В некоторых случаях со временем может улучшиться состояние, если лечить основную причину, но в других повреждение может быть постоянным или постепенно ухудшаться со временем.
.
Что такое невропатия
Продют Дас
(Нью-Дели, Индия)
Слово Neuropathy происходит от двух слов нейрон и патология . Нейрон означает нервная клетка (клетка, которая специализируется на проведении нервных импульсов).Под патологией понимается любое отклонение от здорового или нормального состояния.
В клиническом контексте невропатия обычно обозначается как Периферическая нейропатия . Термин «периферическая невропатия» означает нарушение функции одного или нескольких периферических нервов. По степени поражения различают несколько типов периферической невропатии. В зависимости от первопричины может быть избирательное поражение моторных, сенсорных или вегетативных волокон или более диффузное поражение всех волокон периферического нерва.
Симптомы периферической нейропатии
Периферическая нейропатия вызывает симптомы в зависимости от пораженного нерва. Это могут быть сенсорные, вегетативные или моторные изменения. Основным симптомом является онемение стоп с покалыванием, которое также может вызывать слабость, проблемы с координацией, боль, жжение и невидимое ощущение «перчаток», а также нарушение частоты сердечных сокращений, снижение потоотделения и сексуальные проблемы.
Классификация периферической нейропатии
Периферическую невропатию можно классифицировать более чем на 100 форм, которые вызывают различный набор симптомов и имеют разный прогноз.Может произойти повреждение моторных, сенсорных и вегетативных нервов. Если двигательные нервы поражены, возникает дисбаланс в координации ходьбы, удержания предметов и других произвольных мышечных движений. Повреждение сенсорных нервов приводит к потере таких ощущений, как прикосновение или боль, тогда как вегетативные нервы влияют на непроизвольные нервы, контролирующие жизненно важные органы.
Четыре типа в зависимости от количества повреждений нерва и нервных клеток — это вегетативная невропатия, мононевропатия, множественный мононеврит и полинейропатия.Когда поражен только один нерв, это называется мононевропатией. Это может быть вызвано сдавлением нерва, синдромом плодолистного канала или инфекцией и воспалением нерва, вызывающими покалывание в ногах.
МОНОНЕВРИТ
Множественный мононеврит возникает, когда несколько нервов повреждаются в разных частях тела из-за сахарного диабета (диабетическая невропатия), синдрома Черга-Стросса, ВИЧ, амилоидоза и ревматоидного артрита. Он проявляется тупой болью в ногах и спине, чаще всего ночью.У диабетиков может возникнуть сильная боль в бедре с обеих сторон со слабостью и отсутствием коленного рефлекса.
ПОЛИНЕВРОПАТИЯ
Полинейропатия поражает нервные клетки в любом месте тела, независимо от нервного пути. Это может вызвать изменения в аксоне, телах клеток нейронов и миелиновой оболочке, окружающей аксоны. Дистальная аксонопатия — это состояние, поражающее только аксоны с интактными нейронами. При сенсорной нейронопатии и заболевании двигательных нейронов поражаются сенсорные и двигательные нейроны соответственно. Полинейропатия поражает органы с обеих сторон.Он вызывает такие симптомы, как онемение стоп, жжение, эректильная дисфункция и дисбаланс функции мочевого пузыря. Это лечение невропатии включает три этапа. Он начинается с устранения причины, затем укрепления мышц и их функций и, наконец, обезболивания с помощью кремов от невропатии, содержащих капсаицин.
АВТОНОМНАЯ НЕВРОПАТИЯ
Четвертый паттерн периферической нейропатии — это вегетативная нейропатия, вызывающая изменения в вегетативной нервной системе.Он влияет на непроизвольные нервы, достигающие мочевого пузыря, пищеварительной системы, половых органов и сердца. Пациенты с хроническим диабетом более подвержены этой невропатии. Автономная невропатия присутствует в сочетании с другими невропатиями. Он вызывает такие симптомы, как недержание мочи, боль в животе с рвотой, диарея или запор, тахикардия, гипотензия и импотенция.
Общие причины невропатии
Не всегда легко определить причину периферической невропатии, потому что ряд факторов может вызвать невропатию.Эти факторы включают:
- Алкоголизм У многих алкоголиков развивается периферическая невропатия из-за неправильного выбора питания, что приводит к дефициту витаминов.
- Аутоиммунные заболевания К ним относятся волчанка, ревматоидный артрит и синдром Гийена-Барре.
- Диабет Причиной повреждения нескольких нервов часто является диабет. По крайней мере, у половины всех людей с диабетом развивается какой-либо тип нейропатии.
- Инфекции Определенные вирусные или бактериальные инфекции могут вызывать периферическую невропатию, включая болезнь Лайма, опоясывающий лишай (ветряная оспа), Эпштейна-Барра, гепатит С и ВИЧ / СПИД.
- Воздействие ядов Сюда могут входить некоторые токсичные вещества, такие как тяжелые металлы, и определенные лекарства, особенно те, которые используются для лечения рака (химиотерапия).
- Наследственные нарушения Примеры включают болезнь Шарко-Мари-Тута и амилоидную полинейропатию.
- Травма или давление на нерв Травмы, такие как автомобильные аварии, падения или спортивные травмы, могут перерезать или повредить периферические нервы. Нервное давление может возникнуть в результате использования гипса или костылей, длительного пребывания в неестественном положении или многократного повторения движения, например набора текста.
- Опухоли Наросты могут образовываться непосредственно на самих нервах, или опухоли могут оказывать давление на окружающие нервы. Как злокачественные (злокачественные), так и доброкачественные (доброкачественные) опухоли могут способствовать развитию периферической невропатии.
- Дефицит витаминов Витамины группы B — B-1, B-6 и B-12 — особенно важны для здоровья нервов. Витамин Е и ниацин также имеют решающее значение для здоровья нервов.
- Другие болезни Заболевания почек, печени и недостаточная активность щитовидной железы (гипотиреоз) также могут вызывать периферическую невропатию.
Лечение периферической невропатии
Эффективный прогноз и лечение периферических невропатий во многом зависят от происхождения повреждения нерва.Например, периферические невропатии, вызванные дефицитом витаминов, часто можно остановить — даже обратить вспять — с помощью витаминотерапии и улучшенной диеты. Точно так же повреждение нервов, вызванное злоупотреблением алкоголем, часто можно уменьшить, отказавшись от алкоголя. Периферические невропатии, вызванные токсическими веществами или лекарствами, часто можно исправить таким же образом. Когда невропатия связана с диабетом, тщательный мониторинг уровня сахара в крови может замедлить ее прогрессирование и обуздать симптомы.
Ранняя диагностика и лечение периферической невропатии важны, потому что периферические нервы имеют ограниченную способность к регенерации, и лечение может только остановить прогрессирование, а не обратить повреждение.Если вы серьезно пострадали, вам может потребоваться физиотерапия, чтобы сохранить силу и избежать мышечных спазмов и спазмов.
Хирургическое лечение может быть рекомендовано людям с повреждением нерва в результате травмы или компрессии нерва. Могут быть полезны средства передвижения, такие как трость, ходунки или инвалидное кресло. От боли ваш врач может назначить обезболивающее.
Похожие страницы
Реабилитация при рассеянном склерозе, лепра, поражение верхних двигательных нейронов, упражнения для лечения синдрома запястного канала, модифицированная шкала Эшворта, методы PNF, физиотерапия инсульта, лечение полиомиелита, GBS, паралич Белла, PIVD, произвольный моторный контроль Упражнения при радикулите, вехи развития ребенка, лечение невралгии тройничного нерва, оценка тонуса, что такое спастичность
.
Что такое невропатия? (с иллюстрациями)
Невропатия описывает состояние, при котором человек страдает повреждением периферических нервов, часто связанным с основным заболеванием. Хотя невропатия сама по себе не является заболеванием, она диагностируется у многих людей, у которых невозможно установить ранее существовавшую причину. Хотя поражено менее 3% населения в целом, в конечном итоге у 60% диабетиков разовьется определенная степень повреждения нервов.

Невропатия может вызывать тупую или острую боль, а также чувство онемения или ощущения конечностей, которые могут быть очень теплыми и очень холодными.
Симптомы невропатии обычно являются единственным методом диагностики. Можно страдать от ощущений, похожих на снижение кровообращения в конечностях, таких как онемение, от легкого до сильного, а также уколы и иглы. В конечностях попеременно ощущается жгучий жар и ледяной холод, что сопровождается острой или тупой болью и мышечной усталостью. Эти ощущения связаны со снижением мелкой моторной координации, что в худшем случае может привести к параличу.

У большинства диабетиков в течение жизни разовьется определенная степень повреждения нервов.
Наши нервы — это чувствительные пути, по которым наше тело передает электрическую информацию между нашими чувствами и мозгом. Одна система нервов ответвляется от спинного мозга, чтобы ощущать такие вещи, как движение, боль, тактильные ощущения, температуру и т. Д. При повреждении эти функции нарушаются или имеют пониженную чувствительность.Что-то идет не так в какой-то части нерва. Возможно, дело в миелине, мембранной выстилке нервных клеток, в которой плавают аксоны. Или это может быть в аксонах, которые являются соединителями, отвечающими за передачу электрических импульсов от одного клеточного тела к другому. Даже нервные клетки могут быть повреждены.

Длительное недоедание может привести к повреждению периферических нервов.
Хотя легко диагностировать повреждение нерва на основе боли, его трудно лечить, потому что оно часто бывает идиопатическим, а это означает, что врач не знает, почему у пациента развилось повреждение периферического нерва. Тем не менее, причины, которые мы понимаем чаще всего, — это недоедание, повторяющиеся движения, приводящие к синдрому запястного канала, ВИЧ / СПИД, диабет, воздействие токсинов или ядов и наследственные генетические нарушения.

У людей, страдающих диабетической невропатией, могут возникнуть проблемы с ощущением боли в ногах.
Когда врач может определить одну из этих причин, он может лечить боль в источнике, например, путем коррекции недоедания или лечения диабета.К сожалению, если невропатия является идиопатической, единственным доступным лечением является постоянное лечение, временное обезболивание, обычно с помощью фармацевтических препаратов. Исследователи по-прежнему используют множество путей изучения, чтобы лучше понять процесс, который приводит к такой широко распространенной невропатии.

Повторяющиеся движения могут вызвать синдром запястного канала, разновидность нейропатии..
Периферическая нейропатия: причины, симптомы и лечение
Периферическая нервная система соединяет нервы головного и спинного мозга или центральной нервной системы с остальными частями тела. Сюда входят:
- руки
- руки
- стопы
- ноги
- внутренние органы
- рот
- лицо
Работа этих нервов — передавать сигналы о физических ощущениях обратно в мозг.
Периферическая невропатия — это заболевание, которое возникает, когда эти нервы не работают из-за их повреждения или разрушения.Это нарушает нормальное функционирование нервов. Они могут посылать сигналы боли, когда ничто не вызывает боли, или они могут не посылать сигнал боли, даже если что-то причиняет вам вред. Это может быть связано с:
- травмой
- системным заболеванием
- инфекцией
- наследственным заболеванием
Расстройство вызывает дискомфорт, но лечение может быть очень полезным. Наиболее важно определить, является ли периферическая невропатия результатом серьезного основного состояния.
Существует более 100 различных типов периферической невропатии. У каждого типа есть уникальные симптомы и особые варианты лечения. Периферические невропатии дополнительно классифицируются по типу поражения нервов. Мононевропатия возникает, когда поврежден только один нерв. Полинейропатии, которые встречаются чаще, возникают при повреждении нескольких нервов.
Три типа периферических нервов:
- сенсорных нервов, которые соединяются с вашей кожей
- моторных нервов, которые соединяются с вашими мышцами
- вегетативных нервов, которые соединяются с вашими внутренними органами
Периферическая нейропатия может влиять на человека нервная группа или все три.
Симптомы периферической невропатии включают:
- покалывание в руках или ногах
- ощущение, будто вы носите тугую перчатку или носок
- острые колющие боли
- онемение в руках или ногах
- слабое ощущение тяжести в руках и ногах, иногда может казаться, что ваши ноги или руки застряли на месте
- регулярно ронять предметы из рук
- ощущение жужжания или шока
- истончение кожи
- падение артериального давления
- сексуальная дисфункция, особенно у мужчин
- запор
- проблемы с пищеварением
- диарея
- чрезмерное потоотделение
Эти симптомы также могут указывать на другие состояния.Обязательно сообщите врачу обо всех своих симптомах.
Люди, у которых в семейном анамнезе была периферическая невропатия, более склонны к развитию этого расстройства. Однако это состояние также может быть вызвано множеством факторов и основных условий.
Генерализованные болезни
Поражение нервов, вызванное диабетом, является одной из наиболее распространенных форм нейропатии. Это приводит к онемению, боли и потере чувствительности в конечностях. Риск невропатии увеличивается у людей, которые:
По данным Центра периферической невропатии Чикагского университета (UCCPN), почти 60 процентов людей с диабетом имеют какое-либо повреждение нервов.Это повреждение часто происходит из-за высокого уровня сахара в крови.
Другие хронические заболевания, которые могут вызвать повреждение нервов, включают:
- заболевания почек, при которых в организме накапливается большое количество токсинов и повреждает нервную ткань
- гипотиреоз, который возникает, когда организм не производит достаточного количества гормонов щитовидной железы, что приводит к на задержку жидкости и давление в окружающих нервных тканях
- Заболевания, которые вызывают хроническое воспаление и могут распространяться на нервы или повреждать соединительную ткань, окружающие нервы
- Недостаток витаминов E, B-1, B-6 и B-12, которые необходимы для здоровья и функционирования нервов
Травма
Физические травмы являются наиболее частой причиной повреждения нервов.Это могут быть автомобильные аварии, падения или переломы. Бездействие или слишком долгое удержание в одном положении также могут вызвать невропатию. Повышенное давление на срединный нерв, нерв запястья, обеспечивающий ощущение и движение руки, вызывает синдром запястного канала. Это распространенный тип периферической невропатии.
Алкоголь и токсины
Алкоголь может оказывать токсическое действие на нервную ткань, подвергая людей с тяжелым алкоголизмом более высокому риску периферической невропатии.
Воздействие токсичных химикатов, таких как клей, растворители или инсектициды, в результате химического злоупотребления или на рабочем месте также может вызвать повреждение нервов.Кроме того, это состояние также может быть вызвано воздействием тяжелых металлов, таких как свинец и ртуть.
Инфекции и аутоиммунные нарушения
Некоторые вирусы и бактерии напрямую поражают нервную ткань.
Вирусы, такие как простой герпес, вирус ветряной оспы и опоясывающий лишай, вызывающий ветряную оспу и опоясывающий лишай, и вирус Эпштейна-Барра повреждают чувствительные нервы и вызывают приступы сильной стреляющей боли.
Бактериальные инфекции, такие как болезнь Лайма, также могут вызывать повреждение нервов и боль, если их не лечить.У людей с ВИЧ или СПИДом также может развиться периферическая невропатия.
Аутоиммунные заболевания, такие как ревматоидный артрит и волчанка, по-разному влияют на периферическую нервную систему. Хроническое воспаление и повреждение тканей по всему телу, а также давление, вызванное воспалением, могут привести к сильной нервной боли в конечностях.
Лекарства
Некоторые лекарства также могут вызывать повреждение нервов. К ним относятся:
Недавнее исследование, опубликованное в «Журнале семейной практики», также предполагает, что статины, класс препаратов, используемых для снижения уровня холестерина и предотвращения сердечно-сосудистых заболеваний, также могут вызывать повреждение нервов и увеличивать риск невропатии.
Сначала ваш врач проведет медицинский осмотр и спросит о вашей истории болезни. Если они по-прежнему не могут определить, вызваны ли ваши симптомы периферической невропатией, необходимо выполнить другие тесты:
- Анализы крови могут измерить уровень витаминов и сахара в крови и определить, правильно ли работает ваша щитовидная железа.
- Ваш врач может также назначить компьютерную томографию или МРТ, чтобы увидеть, не давит ли что-нибудь на нерв, например грыжу межпозвоночного диска или опухоль.
- Иногда врач назначает биопсию нерва.Это небольшая операция, которая включает удаление небольшого количества нервной ткани, которую затем можно исследовать под микроскопом.
Электромиография
Электромиография может показать проблемы с тем, как нервные сигналы вашего тела передаются к мышцам. Для этого теста ваш врач вставит небольшую иглу в вашу мышцу. Затем врач попросит вас мягко пошевелить мышцами. Зонды в игле будут измерять количество электричества, проходящего через вашу мышцу. Во время этого теста может показаться, что вы делаете укол.Иногда в течение нескольких дней после этого эта область становится болезненной.
Исследование нервной проводимости
При исследовании нервной проводимости ваш врач накладывает электроды на вашу кожу. Затем они посылают крошечные количества электричества через ваши нервы, чтобы увидеть, правильно ли нервы передают сигналы. Пока эта процедура выполняется, она немного неудобна, но потом не должно причинить вреда.
Лечение основано на лечении основного заболевания. Если причиной является диабет, важно контролировать уровень глюкозы в крови.Если проблема связана с дефицитом витаминов, то лечение — это устранение дефицита. Многие процедуры могут принести облегчение и помочь вам вернуться к обычным занятиям. Иногда лучше всего работает комбинация методов лечения.
Обезболивающие
Безрецептурные обезболивающие, такие как ацетаминофен (тайленол) и нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен, могут быть очень полезны при контроле умеренной боли. Если вы принимаете их в избытке, эти препараты могут повлиять на функцию печени или желудка.Важно избегать их употребления в течение длительного периода, особенно если вы употребляете алкоголь регулярно.
Лекарства, отпускаемые по рецепту
Многие рецептурные обезболивающие также могут помочь контролировать боль при этом состоянии. К ним относятся наркотики, некоторые противоэпилептические препараты и некоторые антидепрессанты. К другим полезным лекарствам, отпускаемым по рецепту, относятся:
- ингибиторы циклооксигеназы-2
- трамадол
- инъекции кортикостероидов
- противосудорожные препараты, такие как габапентин или прегабалин
- антидепрессанты, такие как ингибитор амитриптилин
- серботриптилин
Рецептурные препараты для лечения сексуальной дисфункции у мужчин включают:
- силденафил (Виагра)
- варденафил (Левитра, Стаксин)
- тадалафил (Сиалис)
- аванафил (Стендра)
Медицинское лечение
может использовать ваш врач медицинские процедуры для контроля симптомов этого состояния.Плазмаферез — это переливание крови, которое удаляет потенциально раздражающие антитела из кровотока. Если у вас блокада нерва, врач введет анестетик прямо вам в нервы.
Чрескожная электронная стимуляция нервов (TENS)
Чрескожная электронная стимуляция нервов (TENS) работает не для всех, но многим она нравится, потому что это безмедикаментозная терапия. Во время TENS электроды, помещенные на кожу, посылают в кожу небольшое количество электричества.Целью этого лечения является нарушение передачи нервными сигналами сигналов боли в мозг.
Эргономичные слепки или шины
Эргономичные слепки или шины могут помочь вам, если ваша невропатия влияет на вас:
Эти гипсы обеспечивают поддержку той части вашего тела, которая вызывает дискомфорт. Это может облегчить боль. Например, повязка или шина, которая удерживает ваши запястья в правильном положении во время сна, могут уменьшить дискомфорт при синдроме запястного канала.
Самопомощь
В дополнение к безрецептурным болеутоляющим многие люди нашли облегчение при периферической невропатии с помощью:
Умеренные регулярные упражнения также могут помочь уменьшить дискомфорт.
Если вы пьете алкоголь или курите, подумайте о сокращении или прекращении употребления алкоголя. И алкоголь, и табак усиливают нервную боль и могут вызвать повреждение нервов при длительном употреблении.
Соблюдайте меры предосторожности дома
Если у вас периферическая невропатия, вы потенциально подвержены большему риску несчастных случаев дома. Вы можете сделать следующее, чтобы повысить свою безопасность:
- Всегда надевайте обувь, чтобы защитить ноги.
- Не помещайте на полу предметы, о которых вы можете споткнуться.
- Проверяйте температуру ванны или посуды с помощью локтя, а не руки или ноги.
- Установите поручни в ванну или душ.
- Используйте коврики для ванной, предотвращающие скольжение.
- Не стойте в одном положении слишком долго. Вставайте и двигайтесь пару раз каждый час. Это особенно важно для тех, чья работа связана с длительным сидением за столом.
Если ваша невропатия возникла из-за основного излечимого состояния, вы можете остановить свою периферическую невропатию, решив более серьезную проблему.Однако, если это не ваш случай, вы можете успешно справиться с симптомами периферической нейропатии. Поговорите со своим врачом, чтобы определить наиболее подходящее для вас лечение, и изучите альтернативные варианты и варианты самообслуживания, которые могут дополнить ваше медицинское обслуживание.
Даже если у вас есть семейная история этого расстройства, вы можете помочь предотвратить его начало, выполнив следующие действия:
Вы можете снизить риск периферической невропатии:
- , зная, каким токсинам вы можете подвергнуться на работе или школа
- защита ног во время занятий спортом, особенно тех, которые связаны с ударами ногами
- Никогда не вдыхать токсины, такие как клей, для достижения кайфа
Если у вас диабет, будьте особенно осторожны с ногами.Ежедневно мойте и осматривайте ноги, а кожу увлажняйте лосьоном.
.
