Эндогенное заболевание что это: Эндогенное заболевание и его лечение
Эндогенное заболевание и его лечение
Эндогенные заболевания — группа болезней психики, причины и механизм развития которых связан с внутренними факторами: предрасположенность, нарушения биохимических и биофизических процессов в нервной системе.
Эндогенным болезням врачами психиатрами противопоставляются экзогенные расстройства, развившиеся вследствие внешних воздействий на нервную систему и психику: после психических травм (так называемые реактивные состояния), механических повреждений мозговой ткани (органические психические расстройства).
То есть, по-большому счету, все психические расстройства разделяются на две группы: эндогенные и экзогенные.
Такое разделение имело большое значение в 20 веке. В настоящее время в связи с развитием науки и появлением более тонких диагностических критериев и внедрением классификации болезней (международная классификация болезней 10 пересмотра, МКБ-10) в официальных диагнозах все реже звучит фраза «эндогенный» или «экзогенный».
Выделение эндогенных психических заболеваний в отдельную группу важно с точки зрения понимания причин болезни, прогноза и выбора методов лечения и реабилитации.
При эндогенных заболеваниях важную часть лечения играет психофармакотерапия. Определение эндогенного заболевания исключает наличие грубых органических (структурных) повреждений в ткани мозга. Целые группы препаратов (например, нейролептики) имеют своим основным показанием к лечению эндогенные заболевания.
Эндогенное заболевание и шизофрения – не одно и то же. Шизофрения – одно из эндогенных заболеваний, характеризующееся хроническим течением и прогрессированием (постепенным усилением болезненной симптоматики).
К примеру, эндогенная депрессия – наверное, самое распространенное из всех эндогенных расстройств заболевание, характеризующееся благоприятным прогнозом в виде полной обратимости, иногда даже без лечения.
Основные эндогенные психические заболевания, состояния и симптомы:
- Депрессия
- Биполярное аффективное расстройство
- Обсессивно-компульсивное расстройство
- Психоз
- Шизофрения, шизотипическое расстройство, шизоаффективное расстройство, другие расстройства шизофренического спектра
- Шизоидное расстройство личности
- Дереализация и деперсонализация
- Аутизм
Эндогенные заболевания. Шизофрения — Raptus.ru — Психиатрия. Творчество душевнобольных.
проф. Владимир Антонович Точилов
Санкт-Петербургская медицинская Академия им. И.И. Мечникова
Термин шизофрения очень широко применяется в быту. Человек устроен таким образом, что всегда и везде в возникновении болезней он склонен искать причину. Причина будет находиться. Будет говориться, что человек заболел, после того, как он перенес какое-то инфекционное заболевание — грипп, психическую травму.
Эндогенные заболевания являются пусковым механизмом — триггером заболевания. Но не обязательно они являются этиологическим фактором.
Дело, в том, что в случаях эндогенных заболеваний, болезнь может начинаться после провоцирующего фактора, но в дальнейшем ее течение , ее клиника полностью отрываются от этиологического фактора. Развивается дальше по своим законам.
Эндогенные болезни — болезни, которые основаны на наследственной предрасположенности. Передается предрасположенность. То есть никакой фатальности нет, если в семье есть душевно больной. Это не значит, что потомство будет душевно болеть. Чаще — не заболевает. Что передается? Ген — фермент-признак. Передается недостаточность ферментных систем, которая до поры, до времени существует, ничем себя не проявляя. А потом при наличии внешних, внутренних факторов недостаточность начинает проявляться, происходит сбой в ферментных системах. А дальше — «процесс пошел» — человек заболевает.
Эндогенные болезни были и будут всегда! Эксперимент в фашисткой Германии — оздоровление нации — всех душевнобольных уничтожили (30-е годы). А к 50-60 годам количество душевнобольных вернулось к прежнему. То есть пошло компенсаторное размножение.
С давних времен поднимался вопрос — гений и безумство! Давно заметили, что гениальные и безумные люди встречаются в одной семье. Пример: у Эйнштейна был душевно больной сын.
Эксперимент: в Спарте намеренно уничтожали слабых младенцев, стариков, больных. В историю Спарта вошла как страна воинов. Не было искусства, архитектуры и т.д.
В настоящее время признают три эндогенных болезни:
• шизофрения
• маниакально-депрессивный психоз
• врожденная эпилепсия
Болезни разные по клинике, по патогенезу, по патологической анатомии. При эпилепсии всегда можно найти очаг, обладающий параксизмальной активностью. Этот очаг можно локализовать, инактивировать и даже удалить.
Маниакально-депрессивный психоз — нет очага, но известно, что затронута лимбическая система. В патогенезе участвуют нейромедиаторы: серотонин, норадреналин. Лечение направлено на уменьшение дефицита нейромедиаторов ЦНС.
Другое дело шизофрения. Там тоже нашли некоторые звенья патогенеза. В патогенезе каким-то образом, задействованы дофаминергические синапсы, но вряд ли ими можно объяснить всю симптоматику шизофрении — исковерканная личность, то к чему ведет длинное заболевание.
Встает вопрос о соотношении человеческой психики и человеческого мозга. Некоторое время было мнение, что психические заболевания — это заболевания человеческого мозга. Что такое психика? Сказать что психика — это продукт жизнедеятельности мозга — нельзя. Это вульгарно-материалистическое мнение. Все гораздо серьезней.
Итак, мы знаем, что шизофрения — это заболевание, которое основано на наследственной предрасположенности. Определений множество. Шизофрения — это эндогенное заболевание, то есть заболевание, которое основано на наследственной предрасположенности, обладающее прогредиентным течением, и ведет к специфическим шизофреническим изменениям личности, которые проявляются в области эмоциональной деятельности, волевой сферы и мышления.
По шизофрении существует множество литературы. В основном ученые рассматривают шизофрению со своих собственных позиций, как они ее представляют. Поэтому часто два исследователя не могут понять друг друга. Сейчас идет интенсив-ная работа — новая классификация шизофрении. Там все очень формализовано.
Откуда взялась эта болезнь?
Жил великий ученый Э. Крепеллин в конце прошлого века. Он провел колоссальную работу. Он был человек умный, последовательный, проницательный. На основе его исследований все последующие классификации были построены. Создал учение об эндогениях. Разработал психологическую синдромологию — учение о регистрах. Выделил шизофрению как болезнь, маниакально-депрессивный синдром как болезнь. В конце своей жизни он отказался от понятия шизофрения.
Выделял:
• острые инфекционные психозы
• острые травматические психозы
• гематогенные психозы
Оказалось, что помимо выделенных групп осталось большая группа больных у которых этиология не понятна, патогенез не ясен, клиника разнообразна, течение прогредиентное, а на патологоанатомическом исследовании ничего не обнаруживается.
Крепеллин обратил внимание на то, что течение заболевания всегда прогредиентно и что при длительном течении заболевания у больных появляются примерно похожие личностные изменения — определенная патология воли, мышления и эмоций.
На основании неблагоприятных условий со специфическим изменением личности, на основании прогредиентного течения Крепеллин выделил эту группу больных в отдельную болезнь и назвал ее dementio praecox — ранее, преждевременно слабо-умие. Слабоумие из-за того, что такие компоненты как эмоция и воля идут на износ. Все есть — пользоваться невозможно (справочник с перепутанными страницами).
Крепеллин обратил внимание на то, что заболевают молодые люди. Предшественники и коллеги Крепеллина выделяли отдельные формы шизофрении (Кольбао — кататония, Геккель — гебефрения, Морель — эндогенная предрасположенность). В 1898 году Крепеллин выделил шизофрению. Эта концепция не сразу был принята в мире. Во Франции эту концепцию не принимали до середины 19 века. До начала 30-х годов концепция не была принята в нашей стране. Но потом поняли, что это понятие несет не только клинический смысл, диагностический смысл, но и прогностическое значение. Можно строя прогноз, решать вопрос о лечении.
Сам термин шизофрения появился в 1911 году. До этого пользовались понятием — dementio praecox. Блейлер (австр) в 1911 году выпустил книгу — «группа шизофрений». Он считал, что этих болезней много. Он говорил: «Шизофрения — это расщепление ума». Обращал внимание на то, что при шизофрении происходит расщепление психических функций.
Получается несоответствие психических функций больного человека друг другу. Больной шизофренией может говорить о неприятных вещах, а сам при этом улыбаться. Больной человек может любить и ненавидеть одновременно — расщепление внутри психической сферы, эмоциональности. Две противоположные эмоции могут существовать одновременно.
Столько теорий шизофрений существует — колоссально! Например, эндогенная предрасположенность. Существует психосоматическая теория шизофрении — основана на неправильном развитии человека, зависящего от взаимоотношений его с родителями, от взаимоотношений его с другими людьми. Есть понятие шизофреническая мать. Существовали вирусные и инфекционные теории шизофрении. Профессор Кистович Андрей Сергеевич (зав. Кафедрой) искал этиологический фактор инфекционного происхождения, который вызывает шизофрению. Он одним из первых занимался иммунологией психиатрии, иммунопатологией. Его работы до сих пор читать интересно. Он искал аутоиммунную патологию. Пришел к тому, что в основе всех психических заболеваний лежат аутоиммунный процессы.
Только сейчас мы имеем возможность лечить с упором на эти звенья патогенеза.
Шизофрению рассматривали с точки зрения антипсихиатрии. Антипсихиатрия — это наука , которая в свое время процветала. Делались опыты на больных людях. Шизофрения — это не болезнь, а особый способ существования, который выбирает себе больной человек. Поэтому лекарств не надо, надо закрыть психические больницы, больных выпустить в общество.
Но произошло несколько неприятных ситуаций (суициды и т.д.) и антипсихиатрия отошла в сторону.
Также были соматогенная теория, туберкулезная теория.
В конце концов все это отошло.
Клиника шизофрении разнообразна. Исследования клиники расширялись до неимоверных пределов. Крайние варианты — существовали периоды, когда другие диагнозы кроме шизофрении не ставились, учитывая разнообразие клиники. Например ревматический психоз назывался шизофрения у больных ревматизмом. Это было в 60-70 годах в нашей стране.
Второй полюс — шизофрении нет, а имеются формы инфекционных заболеваний.
Профессор Останков сказал: «Шизофрения — это подушка для лентяев». Если врач принимает больного и ставит ему диагноз шизофрения, это значит этиологию искать не надо, в патогенезе копаться надо — не надо, клинику описал, лечить надо — не надо. Заложил этого больного в дальний угол и забыл о нем. Потом через год — два можно вспомнить и увидеть как больной пришел в дефектное состояние. «подушка для лентяя».
Так вот Останков учил: «нужно полностью исследовать больного, и болезнь, пролечить его всеми возможными методами, и только после этого можно сказать, что это шизофрения».
Сумасшествие всегда притягивает к себе внимание со всех сторон — в газетах мы видим время от времени сообщения о том, что какой-нибудь больной что-то натворил. В газетах и книгах мы видим описание душевнобольных, а также в кино.
Как правило, играют на потребу публике. Криминал душевнобольные совершают во много раз реже, чем люди душевно здоровые. Это нас пугают. То, что описывается в книгах и показывается в кино, как правило, не соответствует действительности. Два фильма, в которых психиатрия показана, как она есть. Во первых это «Полет над гнездом кукушки» — но это скорее антипсихиатрический фильм, который поставлен именно тогда, когда психиатрия вызывала в США всяческие нарекания. Но то что происходит в больнице, больные, показано с колоссальным реализмом. И второй фильм — это «Человек дождя». Актер изобразил больного шизофренией так, что не убавить, не прибавить. И никаких претензий, в отличие от «Полета над гнездом кукушки», где идет призыв антипсихиатрический, против психиатрии.
…… Так вот, о шизофренической симптоматике. Много-много времени с тех пор как был провозглашен этот самый диагноз — шизофрения, ученые занимались поисками как бы основного шизофренического расстройства. Смотрели, а что же главного в шизофрении. Что? И вот в 30-х годах целая огромная литература написана по этому поводу. В основном занимались этим немецкие психиатры. К единому мнению, соглашению они не пришли. Мы с вами будем говорить с позиций проф. Останкова. Это будет несколько схематично, упрощенно, но тем не менее было сказано, что существует основная симптоматика шизофреническая — это обязательно облигатная симптоматика, без которой диагноза ставить нельзя. Это три расстройства:
• расстройства в сфере эмоций, в частности — эмоциональная тупость
• снижение воли вплоть до абулии и парабулии
• атактические расстройства мышления
По Останкову триада «три А«: эмоции — АПАТИЯ, воля — АБУЛИЯ, мышление — АТАКСИЯ.
Это обязательные симптомы. С них шизофрения начинается, они углубляются, усугубляются, и ими шизофрения кончается.
Существуют дополнительные симптомы — добавочные, факультативные или необязательные. Они могут быть, а могут и не быть. Могут быть во время приступа, и могут пропадать во время ремиссии, частичного выздоровления.
К числу факультативных симптомов относятся галлюцинации (главным образом слуховые псевдогаллюцинации и обонятельные), бредовые идеи(чаще начинаются с идеи преследования, идеи воздействия, потом присоединяется идея величия).
Может быть и другая симптоматика, но реже. Лучше сказать то, чего при шизофрении нет. Например, расстройство памяти, снижение памяти — это всегда играет против шизофрении. Выраженные аффективные расстройства, депрессивные состояния, эмоциональные состояния — не характерны для шизофрении. Расстройства сознания — не характерны для шизофрении, кроме онейроидного состояния, которое бывает при острых приступах. Обстоятельное мышление (детализированное , конкретное мышление), когда не возможно отличить главное от второстепенного — не характерно для шизофрении. Также не характерны судорожные припадки.
Выделяют 2 типа течения шизофрении. Бывает непрерывное — это болезнь начинается и до самой смерти не оканчивается. И одновременно нарастает шизофренический дефект в виде трех А, развитие бреда, галлюцинаций. Бывает шизофрения приступообразно-прогредиентная. Возникает приступ с галлюцинаций и бреда, приступ кончается и мы видим, что человек изменился: галлюцинаций и бреда нет, он стал более апатичным, более вялым, менее целеустремленным, воля страдает, мышление меняется. Мы видим, что нарастает дефект. Следующий приступ — дефект еще более выражен и т.д.
Есть еще вялотякущая, периодическая при которой не бывает дефекта, но это абсурд — что при шизофрении нет дефекта. Мы это не разделяем.
Симптоматика.
Эмоциональные расстройства проявляются постепенно у человека, в виде нарастания эмоциональной холодности, эмоциональной тупости. Холодность проявляется прежде всего в отношении с близкими людьми, в семье. Когда ребенок до этого веселый, эмоциональный, любимый и любящий своего отца и мать, вдруг становится отгороженным, холодным. Далее появляется негативное отношение к родителям. Вместо любви может появляться сначала временами, а потом постоянно ненависть к ним. Чувство любви и ненависти могут сочетаться. Это называется эмоциональная амбивалентность (две противоположные эмоции сосуществуют одновременно).
Пример: живет мальчик, в соседней комнате живет его бабушка. Бабушка болеет, мучается. Он ее очень любит. Но она по ночам стонет, не дает ему спать. И тогда он начинается ее тихо ненавидеть за это, но все-таки любит. А бабушка мучается. И чтобы она не мучалась надо ее убить. Человек отгораживается не только от родственников, изменяется отношение к жизни — все, что его раньше интересовало перестает быть для него интересным. Раньше он читал, слушал музыку, все лежит у него на столе — книги, кассеты, дискеты, покрывается пылью, а он лежит на диване. Временами появляются не свойственные ранее другие интересы, для которых у него нет ни данных, ни возможностей. Нет определенной дальнейшей цели в жизни. Например, вдруг увлеченность философией — философическая интоксикация. В народе говорят — человека учился, учился и заучился. Но на самом деле, это не так — он заболевает и начинает заниматься не свойственными ему делами.
Один больной с философической интоксикацией решил изучать Канта и Гегеля. Он считал, что перевод Канта и Гегеля сильно искажен в своей сути, поэтому изучал книги — оригиналы на английском языке, написанные готическим шрифтом. Изучал со словарем. Он ничего не усваивает. Также это проявляется в изучении психологии для самоусовершенствования, в изучении различных религий.
Еще один больной: учился в институте, много читал. Он занимался следующим: целыми днями переставлял книги — по автору, по размеру и т.д. Абсолютно ему не нужное дело.
Вспомним, мы говорили об эмоциях. Сущность эмоции состоит в том, что человек при помощи эмоциональных механизмов постоянно адаптируется, реагирует со средой. Так вот, когда эмоции нарушены, вот этот механизм адаптации нарушается. Человек перестает контактировать с миром, перестает адаптироваться в нем и здесь наступает явление, которое в психопатологии называется АУТИЗМом. Аутизм — уход от реального мира. Это погружение в себя, это жизнь в мире своих собственных переживаний. Мир ему больше не нужен ( он сидит и изучает философию, живет в мире бредовых идей).
Вместе с этим развиваются и прогрессируют волевые расстройства. Очень тесно связаны с расстройствами эмоциональными.
Эмоционально-волевые расстройства. Вместе с тем, что снижаются эмоции, снижается побуждение к деятельности.
Человек крайне был активным, он становится более и более пассивным. У него нет возможности заниматься делом. Он перестает следить за тем, что происходит вокруг, в комнате его грязь, беспорядок. Он не следит за самим собой. Дело доходит до того, что человек проводит время лежа на диване.
Пример: пациент болен 30 лет. Был инженером, образование высшее. Он ушел в эмоциональную тупость, апатию. Абуличен, сидит дома и отрабатывает свой почерк, переписывая старые прописи. Всегда не доволен собой. Он переписывает книги от начала и до конца. Повторяет грамматические правила. Его не интересует телевизор, газеты, литература. У него свой мир — мир самосовершенствования.
Атактическое мышление — мышление паралогическое, которое протекает по законам больной логики. Оно перестает быть способом связи между людьми. Больные шизофренией ни о чем не говорят ни с собой, ни с другими. Во-первых, им это не надо, во-вторых мышление у них нарушено. Каждый из этих больных говорит на своем языке и язык других ему не понятен.
Атактическое мышление — когда сохраняются грамматические правила, а смысл сказанного остается не понятен. То есть соединяются слова, которые не объединимы между собой. Появлются новые слова, которые больной сам строит. Появляются символизмы — когда в слова с известным смыслом вставляется другой смысл. «Никто не находил опыта манекена-мертвеца».
Существует три вида атактического мышления:
• резонерство
• разорванное атактическое мышление
• шизофазия
Человек живет вне мира. Вспомните «Человека дождя». Чем он живет? У него есть своя комната, приёмник, который он слушает. Все! Вне этой комнаты он жить не может. Чем он занимается? Он занимается тем, что по каким-то законам известно только ему самому.
Относительно симптоматики шизофрении Креппелин в свое время выделил 4 основные клинические формы шизофрении:
• простая шизофрения — симптоматики состоит из простых основных облигатных симптомов. Болезнь начинается с изменения личности, которые постоянно про-грессируют и доходят до исходного состояния. Могут быть эпизоды бреда, эпизоды галлюцинаций. Но они не большие. И не они делают погоду. Заболевают в раннем, юном, детском возрасте. Болезнь протекает непрерывно, без ремиссий, без улучшений от начал и до конца.
• еще более злокачественная, и начинается еще раньше, чем простая — гебефреническая шизофрения (богиня Гебе). Идет катастрофический распад личности в сочетании с вычурностью, дурашливостью, манерностью. Больные похожи на плохих клоунов. Вроде хотят рассмешить окружающих, но это настолько наиграно, что бывает не смешно, а тяжко. Ходят походкой не обычной — приплясывают. Мимика — гримасничание. Течет очень тяжело, быстро доходит до полного распада личности.
• кататоническая форма начинается в 20-25 лет. Течет приступообразно. Приступы, где преобладают кататонические расстройства. Это проявления парабулии — извращения воли. Кататонический синдром проявляется в виде кататонического ступора, с восковой гибкостью, с негативизмом, с мутизмом, с отказом от еды. Все это может чередоваться с кататоническим возбуждением (нецеленаправленное хаотичное возбуждение — человек бежит, крушит все на своем пути, речь — эхолалическая — повторяет слова других, повторяет движения других — экопраксия и т.д.). Таким образом идет смена ступора кататонического и кататонического возбуждения. Пример: больная пойдет в булочную подойдет к кассе и застынет — ни мимики, ни движений. Погибла — застыла на железнодо-рожных путях. Потом человек выходит в ремиссию, где видны изменения личности. После следующего приступа изменения в личности усиливаются. Бреда нет.
Отдельная болезнь — кататония.
• чаще всего в настоящее время бывает — шизофрения бредовая — параноидная. Течет приступообразно, заболевают в юном возрасте. Появляется бред и псевдогаллюцинации (слуховые, обонятельные). Начинается с идеи отношения, идеи преследования. Люди вокруг изменили отношение, как-то по особому поглядывают, переговариваются, следят, установили прослушивающие устройства. Начинается воздействие на мысли, на тело — вкладывают мысли в голову, собственные мысли убрали из головы. Кто это делает? Возможно инопланетяне, возможно бог, возможно экстрасенсы. Человек весь под влиянием, он превратился в робота, в марионетку. Потом человек понимает почему с ним это происходит — потому что я не такой как все — бред величия. Это компенсаторная реакция. Так получается мессии, посланцы бога. Бред величия говорит о том, что наступила хроническая стадия. Возник парафренный синдром. Лечить человека трудно. В настоящее время мы ждем новой классификации шизофрении.
что это такое, симптомы, причины появления, лечится или нет, способы лечения, в чем опасность?
Эндогенная депрессия — серьезное заболевание, которое возникает без видимых причин. Она может быть одним из симптомов внутренней патологии. Для этого нарушения характерно сложное течение, продолжительный период восстановления, склонность к рецидивам.


Эндогенная депрессия: что это такое?
Многие люди интересуются: эндогенная депрессия — что это? Под данным термином понимают эмоциональное состояние, которое спровоцировано гормональным дисбалансом в организме и нарушением уровня нейромедиаторов. Для этой патологии характерно ухудшение настроения, ухудшение двигательной активности, заторможенность мышления.
К основным проявлениям заболевания относят ощущение подавленности, чувство одиночества, отсутствие позитивных эмоций. Нередко люди сталкиваются с вялостью и апатией, они мало двигаются, не могут запоминать новую информацию, испытывают трудности с решением умственных задач.
Чтобы определить причины появления, симптомы и лечение эндогенной депрессии, стоит обратиться к врачу. Для диагностики заболевания специалист проводит клиническую беседу, наблюдает за пациентом, назначает психологические тесты. Главным методом лечения считается применение медикаментозных препаратов. Также проводятся сеансы психотерапии, применяются биологические методы лечения.
Виды депрессии
Врачи выделяют 2 основных вида депрессии — психогенную и эндогенную. Они имеют определенные отличия. Психогенная депрессия встречается чаще всего. Ее также часто называют экзогенной или реактивной.
Под этим термином понимают реакцию психики на негативные внешние факторы. К ним относят постоянные стрессы, сложные ситуации, тяжелые болезни, потерю близких, внезапное ухудшение финансового положения.
Эндогенная депрессия — это разновидность эмоционального состояния, которая обусловлена внутренними причинами. На долю этой формы заболевания приходится всего 5–7 % всех случаев депрессивных состояний. Причины его появления точно не установлены. Однако многие ученые уверены, что в основе развития патологии лежит наследственная предрасположенность.
Врачи утверждают, что существует определенный набор генов, которые отвечают за высокую восприимчивость человека к любым стрессовым факторам. Такие люди с трудом переносят даже незначительные проблемы.
Причины
В основе развития этой болезни лежат эндогенные факторы. Это физиологические особенности, которые определяются типом нервной деятельности, работой иммунитета, состоянием эндокринной системы, генетическими особенностями. Также причины эндогенной депрессии бывают обусловлены тяжелыми соматическими патологиями и влиянием вредных факторов на организм.
К ключевым причинам патологии стоит отнести следующее:
- Наследственная предрасположенность. Особенности выработки биоаминов передаются на генном уровне. Есть сведения, что эндогенной депрессией чаще страдают люди, родственники которых имеют это заболевание.
- Патологии эндокринной системы. Дефицит дофамина и серотонина приводит к тому, что люди не могут получать радость от повседневной жизни. У людей с гормональным дисбалансом часто возникают депрессивные состояния, слабость, апатия.
- Поражения нервной системы. Проблемы в эмоциональной сфере бывают связаны с нарушением баланса передачи импульсов. Симптомы депрессии становятся следствием неврологических патологий, которые возникают в перинатальном периоде или раннем детстве.
- Акцентуации характера. К провоцирующим факторам появления эндогенной депрессии относят особенности реагирования на сложные жизненные ситуации. К возникновению заболевания приводит педантичность, повышенная тревожность, неуверенность. Также в группе риска находятся люди с повышенным чувством ответственности и мнительностью.
Симптомы эндогенной депрессии
Чтобы понять, что такое эндогенная депрессия, рекомендуется ознакомиться с симптомами заболевания. Выявить первые проявления бывает сложно. Эта патология часто скрывается за плохим настроением, усталостью, ленью или психологическими проблемами.
При эндогенной депрессии возникают симптомы подавленности, ухудшения настроения, вялости. Чтобы поставить точный диагноз, стоит обратить внимание на такие проявления:
- Периодические приступы плохого настроения. Они возникают без видимых причин. Иногда симптомы эндогенной депрессии ослабевают, однако через непродолжительный период времени появляются снова. Причем имеют еще более выраженный характер. Настроение часто ухудшается весной и осенью. В зависимости от насыщенности дня симптомы могут возникать по утрам или в течение дня. К вечеру проявления проходят, но уже ночью могут возвращаться снова.
- Заторможенность движений и психики. Человек сталкивается с ухудшением концентрации внимания, трудностями при мыслительных процессах, замедлением восприятия. Людям с таким диагнозом сложно концентрироваться на определенной цели. Они могут не слышать или не замечать окружающих.
- Повышенная утомляемость. Она присутствует даже в том случае, если человек ничего не делает. Усталость связана с нежеланием выполнять какие-то действия.
- Самообвинение в грехах, недоработках, минусах характера. Пессимизм сопровождает людей с таким диагнозом везде, даже во сне. Ночью у человека сохраняется тревожность.
- Бессонница. Люди с такой проблемой долго засыпают, но уже через несколько часов просыпаются. Пациенту сложно заснуть. Люди с депрессией часто ворочаются до самого утра.
- Потеря аппетита. Человек мало ест или полностью отказывается от пищи. Это становится причиной сильного снижения веса, голодных обмороков, пищеварительных проблем. Люди с таким диагнозом часто сталкиваются с развитием гастрита.
- Симптомы болевых ощущений. Физическая боль при таком диагнозе отсутствует. Однако люди жалуются на другие симптомы болевых ощущений. При эндогенной депрессии часто возникает тоска, повышенная тревожность, постоянные мысли о самоубийстве. Продолжительное наличие патологии провоцирует ноющие боли в костных тканях, суставах и мышцах.
- Снижение самооценки, развитие неуверенности в себе. Эти симптомы очень опасны для тех людей, которые живут в одиночестве и не имеют поддержки от близких. Мысли о суициде побуждают человека прервать жизнь, однако он не доводит дело до конца. Смерть – это сложный шаг, на который люди, слабые духом, решиться не могут.
Если проанализировать жизнь человека с таким диагнозом, можно увидеть мрачную и пустую картину. Люди в депрессии могут целый день пролежать в кровати и не испытывают никаких желаний. Это связано не с ленью, а с отсутствием интересов.
В головном мозге таких людей не синтезируются гормоны радости. Потому они испытывают исключительно страдания. Мысли о суициде могут привести к попыткам прервать жизнь. Однако к смерти это заболевание приводит только в самых сложных случаях.
Важно, чтобы люди, страдающие эндогенной депрессией, не находились в одиночестве. Такие пациенты с трудом открываются к диалогу, они полностью погружаются в свои тревоги, постоянно находятся в одном и том же положении. Окружающим часто кажется, что человек отключается от жизни.
Эндогенная форма депрессии не относится к психическим отклонениям, однако в определенной степени заболевания схожи. Если человек и способен поддерживать беседу, то основными темами являются ощущение тяжести в душе, подавленное состояние, ненужность. Чем дольше пациент находится в таком состоянии, тем сильнее ухудшается прогноз. При развитии эндогенной депрессии симптомы и лечение должны анализироваться врачом.
Способы диагностики
Определять, что такое эндогенная депрессия и симптомы патологии, должен врач. При подозрении на наличие болезни обследование проводит врач-психиатр или клинический психолог.
К главным задачам диагностики относят выявление генетической предрасположенности и характерных проявлений нарушения. Также обязательно проводится дифференциация эндогенной формы патологии от психогенной.
Дополнительно могут потребоваться консультации узких специалистов – эндокринолога, невролога, терапевта. Они помогают выявить заболевания, которые способны провоцировать депрессивное состояние.
Специальные диагностические исследования включают следующее:
- Беседа. Врач должен проанализировать анамнез и клиническую картину патологии. Особенное внимание он уделяет наличию психотравмирующих факторов, длительности депрессии, зависимости появления признаков нарушения от сезонного фактора и времени дня. В сложных ситуациях беседу проводят в присутствии родственника. Он помогает дополнить информацию.
- Наблюдение. Специалисты проводят оценку поведения и эмоциональных реакций человека. Для этого заболевания характерна апатия, вялость, медлительность. Люди с таким диагнозом имеют так называемое страдальческое выражение лица. Для патологии характерно снижение мотивационно-волевого компонента. Это проявляется в отсутствии инициативы, нестабильности контакта. Чтобы поддерживать беседу, пациенту требуется внешняя стимуляция – поощрения или просьбы, многократное повторение вопросов.
- Опросники. В диагностических целях могут применяться комплексные методики. Прекрасным вариантом считается Стандартизированный многофакторный метод исследования личности. Также часто используют узконаправленные тесты. К ним относят Госпитальную шкалу тревоги и депрессии, Шкалу Гамильтона. Такие процедуры помогают определить степень выраженности депрессии, устойчивость признаков, угрозу суицида.
Если имеется подозрение на наличие заболевания, проводятся лабораторные исследования. Они должны включать оценку уровня гормонов, параметры гемоглобина и другие показатели. Это помогает установить причины нарушения.
Методы лечения
Многие люди интересуются, лечится или нет эндогенная депрессия. В основе нарушения лежат внутренние причины. Потому помощь пациенту направлена на увеличение активности нейромедиаторов. В ходе терапии обязательно рекомендуется корректировать деструктивные идеи и лечить сопутствующие патологии. Лечение эндогенной депрессии должно быть комплексным.
Медикаментозная терапия
Лекарства подбирают индивидуально. При этом рекомендуется использовать антидепрессанты, которые способствуют уменьшению моторной и интеллектуальной заторможенности. Также они помогают справиться с подавленностью, склонностью к суициду, бредовыми мыслями.
Дополнительным методом терапии считается применение нормотимиков. Схема лечения включает 2 месяца монотерапии, которая проводится под строгим контролем врача. Затем в течение полугода лечение проводится для закрепления полученных результатов. После чего на протяжении 1 года формируется ремиссия.
Психотерапия
В дополнение к лекарственному лечению эндогенной депрессии проводятся индивидуальные сеансы психотерапии и групповые тренинги. Такая терапия показана на стадии улучшения состояния здоровья.
С помощью психотерапевтических техник удается быстро справиться с отрицательными эмоциями, получить эффективные стратегии для нейтрализации стрессовых факторов, скорректировать ценности, чтобы добиться гибкой психологической адаптации.
Чтобы овладеть методами позитивной психологии, стоит ознакомиться с видео психолога Батурина Никиты Валерьевича:
Биологическая коррекция
Для борьбы с патологией часто используется фототерапия. Она подразумевает лечение светом, который точно повторяет характеристики солнечного излучения. Благодаря этому удается активизировать синтез серотонина и эндорфинов.
Еще одним способом изменения состояния человека считается депривация сна. Этот метод заключается в целенаправленном создании стрессовой ситуации, которая вызывает повышенную выработку катехоламинов и нормализацию эмоционального тонуса.
Возможные последствия
Эндогенная депрессия способна привести к попыткам суицида. Угроза появления патологии увеличивается по мере старения организма. На фоне лекарственной терапии есть риск возникновения тахикардии, гипертонической болезни, нарушений сознания.
У некоторых пациентов развивается аллергический стоматит, увеличивается вес, ухудшается зрение. Также существует вероятность появления эректильной дисфункции и гипергликемии.
Прогноз
При своевременном проведении терапии удается полностью устранить проявления депрессии или уменьшить их выраженность. Правильное лечение помогает избежать возникновения осложнений. При травмирующем действии внешних факторов и отсутствии адекватной терапии прогноз существенно ухудшается.
Профилактика эндогенной депрессии
Чтобы избежать появления патологии, стоит соблюдать такие рекомендации:
- избегать повышенных интеллектуальных и психических нагрузок;
- придерживаться размеренного режима работы и отдыха;
- избегать активности по ночам, особенно при склонности к депрессивным состояниям;
- исключить вредные привычки;
- наладить полноценный сон;
- правильно питаться;
- заниматься спортом;
- избегать влияния вредных профессиональных факторов.
Чтобы избежать рецидивов депрессии, рекомендуется принимать умеренное количество антидепрессантов. Это стоит делать под контролем врача.
Эндогенная депрессия — опасное заболевание, которое способно приводить к негативным последствиям для здоровья. Чтобы справиться с нарушением, рекомендуется своевременно обратиться к врачу и четко следовать его рекомендациям.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.
Что такое эндогенные заболевания.
При всей обширности лексических рамок специальной психиатрической терминологии понятие «эндогенные заболевания шизофренического спектра» по праву занимает одно из ведущих мест. И это не вызывает удивления ни у специалистов, ни у широких кругов населения. Это таинственное и пугающее словосочетание издавна превратилось в нашем сознании в символ душевного страдания самого больного, скорби и отчаяния его близких, нездорового любопытства обывателей.
В их понимании душевная болезнь чаще всего ассоциируется именно с данным понятием. В то же время, с точки зрения профессионалов, это не вполне соответствует действительному положению, так, как хорошо известно, что распространенность эндогенных заболеваний шизофренического спектра с давних пор и до настоящего времени в самых различных регионах мира сохраняется приблизительно на одном и том же уровне и в среднем достигает не более 1%.
Впрочем, не без основания можно полагать, что истинная заболеваемость шизофренией существенно превышает этот показатель за счет более частых, не учитываемых официальной статистикой легко протекающих, стертых (субклинических) форм этого заболевания, как правило, не оказывающихся в поле зрения психиатров.
К сожалению, даже в наши дни, врачи общей практики далеко не всегда способны распознать истинную природу многих симптомов, тесно связанных с психическим неблагополучием. Люди же, не имеющие медицинского образования, тем более не в силах заподозрить в первичных проявлениях легкие формы эндогенных заболеваний шизофренического спектра. В то же время ни для кого не является секретом, что раннее начало квалифицированного лечения — залог его успеха.
Это аксиома в медицине вообще и в психиатрии в частности. Особенно актуально своевременное начало квалифицированного лечения в детском и подростковом возрасте, поскольку, в отличие от взрослых, дети не могут сами распознать наличие у себя какого-либо недуга и попросить помощи. Многие психические нарушения у взрослых людей нередко являются следствием именно того, что их своевременно не лечили в детстве.
Достаточно долго общаясь с большим числом людей, страдающих эндогенными заболеваниями шизофренического спектра и с их ближайшим окружением, я убедилась в том, как трудно родственникам не только правильно построить отношения с такими больными, но и рационально организовать в домашних условиях их лечение и отдых, обеспечить оптимальное социальное функционирование.
Вашему вниманию предлагаются отрывки из книги, где опытный специалист в области эндогенных психических расстройств, развивающихся в юношеском возрасте — и написал книгу, преследующую цель восполнить существующие пробелы, дав широким читательским кругам представление о сущности заболеваний шизофренического спектра, и тем самым изменить позицию общества в отношении страдающих ими больных.
Основная задача автора — помочь Вам и Вашему близкому выстоять в случае заболевания, не сломаться, вернуться к полноценной жизни. Следуя советам врача-практика, Вы сможете сберечь свое собственное психическое здоровье и избавиться от постоянного беспокойства за судьбу своего близкого.
Основные признаки начинающегося или уже развившегося эндогенного заболевания шизофренического спектра для того и описаны в книге столь подробно, чтобы Вы, обнаружив подобные описанным в данной монографии нарушения собственной психики или здоровья Ваших близких, имели возможность своевременно обратиться к психиатру, который определит, действительно ли Вы или Ваш родственник болен, или ваши опасения беспочвенны.
Главный научный сотрудник
Большинство людей не только слышало, но и нередко использовало в повседневной речи понятие «шизофрения», однако, далеко не всем известно, что за болезнь скрывается за данным медицинским термином.
Не секрет, что среди попадающих под диагностические критерии этой группы заболеваний достаточно высок процент талантливых, незаурядных людей, иногда достигающих серьезных успехов в различных творческих областях, искусстве или науке (В. Ван Гог, Ф.Кафка, В. Нижинский, М. Врубель, В. Гаршин, Д. Хармс, А. Арто и т.д.).
Эндогенные заболевания шизофренического спектра на сегодняшний день представляют собой одну из главных проблем в психиатрии, что обусловлено как их высокой распространенностью среди населения, так и значительным экономическим ущербом, связанным с социально-трудовой дезадаптацией и инвалидизацией части этих больных.
РАСПРОСТРАНЕННОСТЬ ЭНДОГЕННЫХ ЗАБОЛЕВАНИЙ ШИЗОФРЕНИЧЕСКОГО СПЕКТРА.
По данным международной ассоциации психиатров, около 500 миллионов людей во всем мире поражены психическими расстройствами. Из них не менее 60 миллионов страдают эндогенными заболеваниями шизофренического спектра. Их распространенность в различных странах и регионах всегда примерно одинакова и достигает 1% с определенными колебаниями в ту или иную сторону. Это означает, что из каждых ста человек один либо уже болен, либо заболеет в будущем.
Эндогенные заболевания шизофренического спектра начинаются, как правило, в молодом возрасте, но могут иногда развиться в детстве. Пик заболеваемости приходится на подростковый и юношеский возраст (период от 15 до 25 лет). Мужчины и женщины поражаются в одинаковой степени, хотя у мужчин признаки болезни, как правило, развиваются на несколько лет раньше.
У женщин течение болезни обычно более мягкое, с доминированием расстройств настроения, болезнь в меньшей степени отражается на их семейной жизни и профессиональной деятельности. У мужчин чаще наблюдаются развернутые и стойкие бредовые расстройства, нередки случаи сочетания эндогенного заболевания с алкоголизмом, политоксикоманиями, асоциальным поведением.
ОТКРЫТИЕ ЭНДОГЕННЫХ ЗАБОЛЕВАНИЙ ШИЗОФРЕНИЧЕСКОГО СПЕКТРА.
Наверное, не будет большим преувеличением сказать, что большинство населения считает болезни шизофренического круга не менее опасными заболеваниями, чем рак или СПИД. В действительности же картина выглядит иначе: жизнь сталкивает нас с весьма широким диапазоном клинических вариантов этих многоликих заболеваний, начиная от наиболее редких тяжелых форм, когда болезнь течет бурно и за несколько лет приводит к инвалидности, до преобладающих в популяции относительно благоприятных, приступообразных вариантов болезни и легких, амбулаторных случаев, когда непрофессионал даже не заподозрит болезни.
Клиническая картина этой «новой» болезни была впервые описана немецким психиатром Эмилем Крепелином в 1889 г. и названа им «раннее слабоумие». Автор наблюдал случаи заболевания только в психиатрическом стационаре и потому имел дело в первую очередь с самыми тяжелыми больными, что и выразилось в описанной им картине болезни.
Позднее, в 1911 г. швейцарский исследователь Эуген Блейлер, работавший много лет в амбулатории, доказал, что следует говорить о «группе шизофренных психозов», так как здесь чаще имеют место более легкие, благоприятные формы течения заболевания, не приводящие к слабоумию. Отказавшись от названия болезни, первоначально предложенного Э.Крепелиным, он ввел свой собственный термин — шизофрения. Исследования Э. Блейлера были столь всеобъемлющими и революционными, что до сих пор в международной классификации болезней (МКБ-10) сохраняются выделенные им 4 подгруппы шизофрении: параноидная, гебефренная, кататоническая и простая, а само заболевание в течение длительного времени носило второе название — «болезнь Блейлера».
ЧТО ЖЕ ТАКОЕ ЗАБОЛЕВАНИЯ ШИЗОФРЕНИЧЕСКОГО СПЕКТРА?
В настоящее время под эндогенными заболеваниями шизофренического спектра понимают психические болезни,
бред, галлюцинации, расстройства настроения, кататония и т.д., а также так называемых НЕГАТИВНЫХ СИМПТОМОВ: изменения личности в виде аутизма (утраты контакта с окружающей действительностью), снижения энергетического потенциала, эмоционального обеднения, нарастания пассивности, появления несвойственных ранее черт — раздражительности, грубости, неуживчивости и т.д..
Название болезни происходит от греческих слов «schizo» — расщепляю, раскалываю и «phren» — душа, разум. При этом заболевании психические функции как бы расщепляются — память и приобретенные ранее знания сохраняются, а иная психическая деятельность нарушается.
Именно расщепление психических функций и обусловливает как своеобразие клинической картины заболевания, так и особенности нарушения поведения
Сложность и многогранность проявлений заболеваний шизофренического спектра явились причиной того, что у психиатров разных стран до сих пор нет единой позиции в отношении диагностики данных расстройств. В некоторых странах к собственно шизофрении относят только самые неблагоприятные формы болезни, в других — все расстройства «шизофренического спектра», в третьих — вообще отрицают эти состояния как болезнь.
В России в последние годы ситуация изменилась в сторону более строгого отношения к диагностике этих заболеваний, что во многом связано с внедрением Международной классификации болезней (МКБ-10), которая используется в нашей стране с 1998 г. С точки зрения отечественных психиатров расстройства шизофренического спектра вполне обоснованно считаются болезнью, но только с клинической, врачебной точки зрения.
В то же время в социальном смысле человека, страдающего подобными расстройствами, называть больным, то есть неполноценным, было бы некорректно. Несмотря на то, что проявления болезни могут иметь и хронический характер, формы ее течения крайне многообразны: от одноприступной, когда больной переносит всего один приступ в жизни, до непрерывнотекущей. Нередко человек, находящийся в данный момент в ремиссии, то есть вне приступа (психоза), может являться вполне дееспособным и даже более продуктивным в профессиональном плане, чем окружающие его лица, здоровые в общепринятом понимании этого слова.
ОСНОВНЫЕ СИМПТОМЫ ЭНДОГЕННЫХ ЗАБОЛЕВАНИЙ ШИЗОФРЕНИЧЕСКОГО СПЕКТРА.
позитивные и негативные расстройства.
Позитивные синдромы
Позитивные расстройства, в силу своей необычности, заметны даже неспециалистам, поэтому выявляются относительно легко,
Различают следующие позитивные синдромы:
Как видно из этого далеко не полного перечня, количество синдромов, их разновидностей весьма велико и отражает разную глубину психической патологии.
Негативные синдромы
К ним относятся :
НЕГАТИВНЫЕ РАССТРОЙСТВА
Негативные расстройства (от лат. negativus — отрицательный), называющиеся так потому, что у больных вследствие ослабления интегративной деятельности центральной нервной системы может происходить обусловленное болезненным процессом «выпадение» мощных пластов психики, выражающееся в изменении характера и личностных свойств.
Пациенты при этом становятся вялыми, малоинициативными, пассивными («снижение энергетического тонуса»), у них исчезают желания, побуждения, стремления, нарастает эмоциональный дефицит, появляется отгороженность от окружающих, избегание каких бы то ни было социальных контактов. Отзывчивость, душевность, деликатность заменяются в этих случаях раздражительностью, грубостью, неуживчивостью, агрессивностью.
Пациенты могут настолько терять прежние трудовые навыки, что им приходится оформлять группу инвалидности.
По мере эмоционального снижения больные все меньше интересуются событиями в семье, на работе, у них рвутся старые дружеские связи, утрачиваются прежние чувства к близким. У некоторых больных наблюдается сосуществование двух противоположных эмоций (например, любви и ненависти, интереса и отвращения), а также двойственность стремлений, действий, тенденций. Значительно реже прогрессирующее эмоциональное опустошение может привести к состоянию эмоциональной тупости, апатии.
Наряду с эмоциональным снижением у больных могут наблюдаться и нарушения волевой деятельности, чаще проявляющиесялишь в тяжелых случаях течения болезни. Речь может идти об абулии — частичном или полном отсутствии побуждений к деятельности, утрате желаний, полной безучастности и бездеятельности, прекращении общения с окружающими. Больные целыми днями, молча и безучастно, лежат в постели или сидят в одной позе, не моются, перестают обслуживать себя. В особо тяжелых случаях абулия может сочетаться с апатией и обездвиженностью.
Еще одним волевым нарушением, который может развиваться при болезнях шизофренического спектра, является аутизм (расстройство, характеризующееся отрывом личности пациента от окружающей действительности с возникновением особого внутреннего мира, доминирующего в его психической деятельности). На ранних этапах болезни аутистичным может быть и человек, формально контактирующий с окружающими, но не допускающий никого в свой внутренний мир, включая самых близких ему людей. В дальнейшем происходит замыкание больного в себе, в личных переживаниях. Суждения, позиции, взгляды, этические оценки больных становятся крайне субъективными. Нередко своеобразное представление об окружающей жизни приобретает у них характер особого мировоззрения, иногда возникает аутистическое фантазирование.
Характерной особенностью шизофрении является также снижение психической активности. Больным становится труднее учиться и работать. Любая деятельность, особенно умственная, требует от них все большего напряжения; крайне затруднена концентрация внимания. Все это приводит к трудностям восприятия новой информации, использования запаса знаний, что в свою очередь вызывает снижение трудоспособности, а иногда и полную профессиональную несостоятельность при формально сохраненных функциях интеллекта.
Таким образом, к негативным расстройствам относятся нарушения эмоциональной и волевой сферы, расстройства психической активности, мышления и поведенческих реакций.
Негативные расстройства могут довольно долго существовать, не обращая на себя особого внимания.
Кроме того, позитивная симптоматика может маскировать собой негативные расстройства. Но, несмотря на это, именно негативная симптоматика в наибольшей степени влияет на будущее больного, на его способность существовать в обществе.
когнитивных (умственных) функций.
|
АДРЕСА:
Информационная помощь родственникам
|
причины, симптомы, лечение психического расстройства
К психозам относят тяжелые расстройства психики, для которых характерны поведенческие изменения и аномальные проявления. В этом состоянии человек далек от адекватной оценки окружающей действительности, сознание его искажено, а возбудимость часто сменяется апатией.
Существует множество видов этого нарушения, одним из которых является эндогенный психоз.
Характеристика и причины расстройства
Эндогенный психоз — это тип психического расстройства, который сопровождается повышенной нервозностью и раздражительностью пациента, бредовыми расстройствами, галлюцинациями и нарушениями памяти.
К эндогенным психозам причисляют следующие типы психических расстройств:
Причины этого состояния точно установить невозможно, однако, существует ряд факторов, которые могут спровоцировать нарушения психики эндогенного характера.
Чаще всего это происходит на фоне негативных проявлений в организме: заболеваний соматического и нейроэндокринного характера, наследственных патологий психики и возрастных изменений. Нередко психозы дают о себе знать при заболеваниях, связанных с нарушениями кровообращения в головном мозге. Также это состояние часто сопутствует эпилепсии.
А также нельзя забывать о наличии предрасположенности пациента к подобным состояниям и неустойчивости психики определенных индивидуумов.
Особенности симптоматики
Клинические проявления психозов с эндогенной природой могут быть самыми разнообразными, но существует ряд наиболее распространенных симптомов, позволяющих распознать нарушение своевременно:
- беспокойное состояние и беспричинная раздражительность;
- повышенная чувствительность;
- проявление нервозности, страхов и переживаний без видимых причин;
- нарушения памяти, характеризующиеся частичной или полной амнезией;
- галлюцинации и бред;
- неадекватные реакции на окружающую действительность и различные события;
- нарушение координации движений;
- измененное состояние сознания.
Перечисленные симптомы могут сопровождать различные типы психических нарушений, по этой причине отличить эндогенный психоз от другого вида расстройства бывает непросто из-за сходной симптоматики.
Характерные поведенческие признаки
Чаще всего психозы характеризуются волнообразным течением нарушения, когда после стадии обострения наступает полная или частичная ремиссия. В основном приступы возникают спонтанно, но могут быть спровоцированы какими-либо психогенными факторами, например, стрессом, физическим и эмоциональным переутомлением и нарушениями сна.
В этом состоянии больной представляет опасность и может нанести вред самому себе или окружающим людям. При маниакально-депрессивных психозах характерны настойчивые, непреодолимые мании, навязчивые мысли о суициде и раздражительность. Затем происходит резкая смена настроения и возникает депрессия. В этом заключается основная особенность состояния.
Также больной может испытывать необъяснимый страх и тревогу, при этом человек не оценивает свое состояние адекватно и не осознает, что нездоров.
В большинстве случаев такие пациенты отказываются от лечения и госпитализации, считая себя совершенно здоровыми. Порой родственникам и близким людям нелегко убедить такого больного в необходимости медицинской помощи и практически невозможно справиться со вспышками агрессии с его стороны. Однако оставлять человека в таком состоянии нельзя, ему нужно квалифицированное лечение.
Приступы эндогенного психоза бывают острыми и хроническими. В первом случае нарушение развивается стремительно и неожиданно, а уже через несколько дней можно наблюдать клиническую картину психоза. Такие приступы относительно непродолжительные, длятся от 10–12 дней до 2–3 месяцев.
При хронической форме нарушения больной пребывает в этом состоянии от 3 до 6 месяцев. Если эта фаза длится более 6 месяцев, приступ считается затяжным.
Диагностика и лечение
За счет того, что симптоматика различных психозов во многом сходна, диагностировать именно эндогенный тип нарушения может только психиатр после проведения тщательного обследования состояния пациента.
При первых проявлениях психических отклонений необходима срочная консультация специалиста. Пытаться принять самостоятельные меры или убеждать больного в этом состоянии не следует, эффекта это не даст, нужно вызывать «Скорую помощь».
После постановки диагноза назначается медикаментозное лечение. Как правило, в этих случаях применяются следующие виды препаратов:
Кроме приема медикаментозных средств больному необходимы и психотерапевтические методы лечения. Успех напрямую зависит от правильности подобранных способов терапии, а также от того, насколько своевременно была оказана помощь. Поэтому не следует затягивать с визитом к врачу при проявлении симптомов нарушения.
Длительность лечения составляет примерно 2 месяца, но только в том случае, если помощь была оказана вовремя. В ситуации, когда болезнь запущена, прогноз сделать сложно, процесс выздоровления может растянуться на неопределенное время.
Возможные последствия
Если диагноз поставлен вовремя и назначено грамотное лечение, шансы на благоприятный исход весьма велики. Симптомы заболевания исчезают, часто не оставляя каких-либо серьезных последствий, уже через некоторое время человек сможет адаптироваться к окружающей действительности и вести полноценную жизнь.
Но бывают случаи, когда даже при условии грамотного лечения и своевременного обращения за помощью, личность человека подвергается изменениям.
В такой ситуации характерны своеобразные «выпадения» определенных личностных особенностей, например, человек утрачивает лидерские качества или инициативность, а также отношение к любимым людям становится практически равнодушным. Это может привести к различным нарушениям в социальной адаптации человека.
Эндогенный психоз может возникнуть один раз в жизни, а после проведенного лечения больше никогда не повториться. Но нельзя исключать и возможность повторных приступов, они могут приобрести постоянный характер и перейти в серьезную непрерывную болезнь.
Основные отличия экзогенного и эндогенного психоза
Экзогенные психозы относятся к нарушениям психики на фоне патологических процессов в нервной системе. Если эндогенный психоз провоцируют различные нарушения, то экзогенные процессы провоцируют заболевания ЦНС:
Таким образом, исходя из провоцирующей причины, экзогенные психозы делят на следующие группы:
Клиническая картина экзогенных нарушений во многом схожа с проявлениями других видов психоза. Однако для успешного лечения, помимо медикаментов и психотерапии, необходимо воздействовать и на причину, вызвавшую нарушение, чтобы устранить основное заболевание. В противном случае приступы будут повторяться регулярно.
Как и эндогенный психоз, экзогенное нарушение может носить разовый характер или, наоборот, периодически проявляться, а впоследствии трансформироваться в непрерывную болезнь.
Психика человека – вопрос малоизученный современной медициной, а потому прогнозировать последствия психических нарушений достаточно трудно. Но при соблюдении следующих правил можно повысить эффективность лечения, тем самым увеличив шансы на успех:
- не пытаться лечить больного самостоятельно;
- при первых проявлениях психического нездоровья обращаться за медицинской помощью;
- своевременно лечить заболевания и состояния, способные вызвать подобные нарушения психики.
Эффективность лечения во многом зависит от того, насколько быстро и грамотно были приняты необходимые меры, поэтому не стоит игнорировать тревожные симптомы и откладывать визит к специалисту.
Тема 19. Эндогенные психические заболевания — Студопедия
Шизофрения
Шизофрения – психическое заболевание неустановленной этиологии, склонное к хроническому течению. Основными проявлениями заболевания являются: потеря больными социальных контактов, замкнутость, эмоциональное обеднение, падение интереса к окружающему, утрата побуждений к деятельности. Характерны для этой болезни отсутствие единства психических процессов, дисгармоничность мышления, эмоций. Память, интеллект и знания, приобретенные до начала заболевания, остаются без существенных изменений.
Распространенность шизофрении среди населения не менее 1 – 2%, в 3 раза чаще она наблюдается у мужчин и у лиц 15 – 25 лет. В судебно-психиатрической практике более половины подэкспертных, признанных невменяемыми, составляют больные шизофренией.
Наиболее типичными при шизофрении являются интеллектуальные и эмоциональные расстройства. Интеллектуальные расстройства проявляются в различных вариантах нарушения мышления: больные легко сбиваются, теряют нить рассуждений, жалуются на неуправляемый поток мыслей, их закупорку. Им трудно постичь смысл прочитанного текста книг, учебников. Мышление нередко бывает расплывчатым, в высказываниях происходит как бы соскальзывание с одной темы на другую без видимой логической связи. Устная и письменная речь утрачивают целенаправленность, последовательность, логичность, появляется склонность к бесплодным рассуждениям.
Эмоциональные нарушения начинаются с утраты морально-этических свойств, чувства привязанности и сострадания к близким, а иногда это сопровождается неприязнью и злобностью. Снижается, а со временем пропадает полностью интерес к любимому делу. Больные становятся неряшливыми, не соблюдают элементарного гигиенического ухода за собой. Первым признаком эмоциональных нарушений может быть возникновение замкнутости, отчужденности от близких, странности в поведении, которые ранее не были свойственны. Эмоциональные реакции приобретают парадоксальность, когда больные смеются в неподобающих ситуациях, спокойно констатируют грустные для них и окружающих события, в то же время бурно реагируют на незначительные факты.
Изменению подвергается и внешний облик больных, их мимика, жесты, манера поведения. Мимика становится неадекватной и не находится в связи с определенной ситуацией, внутренними переживаниями. В выраженных стадиях болезни отмечаются неестественность и вычурность походки и жестикуляции. Поведение часто характеризуется негативизмом, который проявляется в активном сопротивлении попыткам вступить с ними в контакт.
У больных шизофренией часто наблюдаются и расстройства восприятия преимущественно в виде слуховых галлюцинаций, реже обонятельных и осязательных.
Различают следующие клинические формы шизофрении: параноидная, кататоническая, гебефреническая, гебоидная и простая. Деление на перечисленные формы носит несколько условный характер, хотя каждая из них имеет свои особенности.
Параноидная шизофрения
Параноидная шизофрения встречается довольно часто. Отличительной ее особенностью является преобладание среди психических нарушений бредовых идей, сопровождающихся нередко галлюцинациями.
При этой форме шизофрении могут наблюдаться все виды бреда, но чаще всего бред преследования, отношения, воздействия, ревности, величия, реформаторства и изобретательства. Больные крайне активны, обращаются во многие инстанции, засыпают письмами и требованиями средства массовой информации и правительственные учреждения. В других случаях возможно развитие поведения, целиком определяемого бредом преследования, в который вовлекаются соседи, родственники, правоохранительные органы. Больные при этом, «спасаясь от преследования», меняют работу, место жительства, маршруты поездок в общественном транспорте. Они подозрительны, насторожены, о своих подозрениях говорят намеками. Окружающие считают их неуживчивыми, повышенно обидчивыми. Постепенно болезненные идеи принимают форму бреда преследования определенного содержания: преследуют конкретные люди (соседи, сослуживцы), с конкретной целью (занять его квартиру, должность).
Иногда больные длительное время скрывают бред, и окружающие впервые приходят к выводу о наличии у них психической болезни по неправильному поведению с общественно опасными действиями.
Гебефреническая шизофрения
Эта форма шизофрении обычно наступает в юношеском возрасте и называется также юношеской, развивается постепенно и имеет неблагоприятное течение. В клинической картине преобладают эмоциональные нарушения, отмечаются фрагментарность и нестойкость бреда и галлюцинаций, безответственное и непредсказуемое поведение, часто встречается манерность. Внешне заболевание проявляется в двигательном беспокойстве: больной совершает безмотивные и нелепые выходки, настроение беззаботное, благодушное, ведет себя как капризный, не в меру подвижный ребенок. Поведение сопровождается хихиканьем, самодовольством, величественными жестами, гримасами и повторяющимися выражениями. Мышление дезорганизовано, речь разорвана.
Эта форма шизофрении имеет плохой прогноз из-за быстрого появления негативных симптомов. Влечения и инициативность снижаются, поведение больного становится бессмысленным.
Кататоническая шизофрения
Кататоническая форма шизофрении, как правило, возникает внезапно с сильным двигательным возбуждением, спутанностью сознания и последующим переходом в кататонический ступор. Ступор проявляется в неподвижности, застывании на длительное время в однообразной позе, состоянии оцепенения, маскообразном выражении лица, отказе от речевого контакта (мутизм) и от приема пищи. В таком негативизме больные становятся нечистоплотными, неряшливыми.
Нередко заболевание начинается кататоническим ступором без возбуждения. Больные все время лежат в постели, прижав конечности к животу, укрывшись одеялом с головой, или стоят, либо сидят молча в одной и той же позе. Выход из такого состояния может произойти внезапно и быстро.
Течение кататонической формы шизофрении большей частью хроническое, с периодами относительного благополучия в состоянии психического здоровья, прогноз относительно благоприятный.
Простая шизофрения
Этот вид шизофрении развивается постепенно и медленно, течет вяло и характеризуется прогрессирующей утратой интересов и привязанностей, нарастанием аутизма, пассивности, психической опустошенности и равнодушия, нередко переходящих в дальнейшем в глубокое слабоумие с эмоциональной тупостью, постепенным снижением работоспособности. Прогноз неблагоприятный.
Судебно-психиатрическая оценка
Судебно-психиатрическая оценка шизофрении вообще сводится к тому, что эта болезнь в большинстве своем исключает применение наказания. Однако часть больных с легко протекающей шизофренией, со стойкой и длительной ремиссией может быть признана вменяемыми. При экспертизе наблюдаются значительные трудности диагностического характера, что обусловлено разнообразием клинической картины заболевания.
В тех случаях, когда больные шизофренией направляются на экспертизу в качестве истцов или ответчиков, вопросы об их способности понимать значение своих действий или руководить ими решаются, исходя из глубины психических расстройств.
Заключение о наличии шизофрении необходимо давать только после всестороннего обследования, тщательного наблюдения и обстоятельного анализа клинической картины заболевания испытуемого, что возможно лишь в условиях стационара.
Таким образом, шизофрения представляет одну из самых трудных проблем современной психиатрии. Анализ показывает, что в двух третях случаев именно больные шизофренией признаются невменяемыми за совершенные опасные деяния. Поэтому изучение данной проблемы важно не только для психиатров, но и для юристов.
Маниакально-депрессивный психоз
Маниакально-депрессивный психоз (МДП) – психическое заболевание, проявляющееся приступообразными выраженными эмоциональными расстройствами, по миновании которых у больных, как правило, восстанавливается его прежнее психическое состояние, свойственное ему до болезни. МДП относительно редко (0,07%) встречается среди населения. В типичных случаях это заболевание выражается в чередовании маниакальных и депрессивных состояний, протекающих в виде болезненных фаз с периодами нормальной психической деятельности между ними. Заболевают чаще женщины в возрасте 35 – 55 лет.
Маниакальная фаза психоза характеризуется основными признаками: повышенным настроением, ускоренным течением психических процессов и психомоторным возбуждением. У больных возникает радостное настроение, появляющееся без видимой причины, стремление к деятельности. Они ощущают необычную бодрость, веселость, прилив сил и неутомляемость, берутся за многие дела, не доводя их до конца, делают ненужные покупки, беспорядочно тратят деньги, на работе и в быту вмешиваются во все дела. У них ускоренный темп мышления, повышенная отвлекаемость, поэтому в беседе они легко переключаются с одной темы на другую, отчего речь становится бессвязной и малопонятной. Больным свойственна переоценка собственной личности, они сравнивают себя с великими людьми (писателями, артистами, художниками) или даже выдают себя за таковых. В ряде случаев наблюдается нетерпимость и раздражительность. В это время усиливаются сексуальные влечения, что приводит к изнасилованиям, развратным действиям. В маниакальных состояниях больные могут быть агрессивными, наносить оскорбления, совершать разрушительные действия и даже убийства. В этот период они спят мало и беспокойно, наблюдается падение веса тела. При меньшей выраженности маниакальной симптоматики больные совершают траты, необдуманные сделки купли-продажи, поэтому они являются объектами судебно-психиатрической экспертизы как в уголовном, так и в гражданском процессе.
Депрессивная фаза психоза по клиническим признакам и поведению противоположна маниакальной.
Для этой фазы характерны подавленное настроение, замедленность мышления, двигательная заторможенность. Начальные признаки депрессии нередко расценивают не как душевную болезнь, а как соматическое заболевание, поскольку на фоне сниженного настроения появляются неприятные ощущения в сердце и других органах, в связи с чем больные обращаются к врачам различных специальностей. Больные в предрассветное и утреннее время отмечают вялость, разбитость, неопределенные опасения, неуверенность, тягостные предчувствия, невозможность сосредоточиться. Появляются рассеянность и забывчивость, работоспособность снижается, они жалуются на плохое настроение, тоску, тревогу, общую слабость, головные боли, повышенную утомляемость, плохой аппетит.
Депрессивные расстройства могут сопровождаться бредовыми идеями греховности, самообвинения и самоуничижения. Больным кажется, что с ними и с их семьями должно произойти какое-то несчастье, причиной которому они, «грешники». Считая себя виноватыми перед семьей и обществом, больные отказываются от еды, наносят себе повреждения, покушаются на самоубийство, а иногда убивают близких людей с целью избавить их от якобы грозящих мучений. Это так называемое расширенное самоубийство.
Течение психических процессов у таких лиц заторможено, мышление и речь замедленны, говорят они тихим голосом, выражение лица скорбное, осанка сгорбленная, движения сведены к минимуму. Состояние заторможенности может привести их к полной неподвижности, когда больные лежат в позе «эмбриона».
Длительность маниакальных и депрессивных фаз различна. Обычно каждый приступ длится несколько месяцев и больше. Светлые промежутки бывают более длительные, чем болезненные фазы. Чередование болезненных фаз и светлых промежутков не у всех совпадает одинаково. У одних преобладают только маниакальные фазы, у других, наоборот, депрессивные. Частота возникновения приступов также не у всех одинакова.
Течение маниакально-депрессивного психоза благоприятное. Болезненная фаза рано или поздно заканчивается. Очень важно, что к заметному снижению интеллекта приступы болезни не ведут. Как и до заболевания у больных сохраняется критическое отношение к своему состоянию и окружающей действительности.
Юристы должны знать, что разновидностью МДП является циклотимия, при которой симптомы маниакальной и депрессивной фазы выражены неглубоко. Циклотимия довольно распространена среди населения. Больные обычно сохраняют трудоспособность и критическое отношение к своему состоянию. Лица, совершившие опасные деяния в состоянии той или иной фазы циклотимии, обычно признаются вменяемыми.
Судебно-психиатрическая оценка
Испытуемые, совершившие противоправные деяния в период маниакальной или депрессивной фазы МДП, считаются невменяемыми, так как глубина и выраженность нарушений достигает степени тяжелых психических расстройств. Противоправные действия, совершенные в межприступном периоде, не исключают возможности осознавать фактический характер и общественную опасность своих действий и руководить ими.
Всякого рода сделки и договоры, браки, акты дарения, подписанные в период приступа МДП, не могут считаться действительными, а больные дееспособными.
Таким образом, изложена психопатологическая симптоматика маниакально-депрессивного психоза и дана судебно-психиатрическая оценка этому хроническому заболеванию.
Эпилепсия. Психические расстройства при травмах головного мозга
Эпилепсия (падучая болезнь, «священная» болезнь) – хроническое заболевание, возникающее в детском и юношеском возрасте, проявляющееся разнообразными судорожными и бессудорожными припадками, психозами, специфическими изменениями личности с развитием слабоумия в тяжелых случаях.
Распространенность эпилепсии среди населения составляет 0,5%. Заболевание с неясной этиологией и разнообразными клиническими проявлениями, которые можно разделить на три группы состояний: кратковременные судорожные и бессудорожные припадки; острые и затяжные психозы; изменения личности и слабоумие.
Большой судорожный припадок наиболее типичен и важен для диагностики эпилепсии. За несколько часов или дней ему могут предшествовать неспецифические предвестники (головная боль, раздражительность, нарушение сна). Сам припадок часто возникает без каких-либо внешних причин и независимо от того, где находится больной. Припадок обычно начинается с крика и падения больного. Сознание теряется, тело вытягивается, все мышцы напрягаются, наступает так называемая фаза тонических судорог. Спустя 20–30 секунд они сменяются клоническими судорогами, которые представлены чередующимися ритмичными сгибаниями и разгибаниями отдельных конечностей и сокращениями тех или иных мышц всего туловища.
Во время припадка сокращаются мышцы тазовых органов, что приводит к непроизвольному выделению мочи и кала. В связи с сокращением жевательных мышц и судорожным сжатием челюстей язык прикусывается до крови, дыхание становится затрудненным, изо рта выделяется кровавая пена. Веки бывают закрытыми, зрачки резко расширены и не реагируют на свет. Больной в контакт не вступает, сознание выключено.
Длится припадок обычно три – пять минут. Затем судороги затихают и прекращаются, больной приходит в сознание и сразу же засыпает глубоким и длительным сном. Воспоминаний о припадке не остается. Частота припадков различна. У некоторых лиц в течение жизни наблюдается только единственный эпизод, а у иных и по несколько припадков за сутки.
Эпилептические припадки не всегда протекают столь типично. Возможно проявление болезни в форме малого припадка. Малый припадок возникает так же неожиданно, как и большой, но продолжается 1–2 минуты. Больной не успевает упасть, сознание помрачено, речь прерывается, отмечаются судорожные подергивания отдельных мышц без прикусывания языка, лицо бледнеет, взгляд устремлен в одну точку или блуждающий. Через короткое время больной возвращается к прерванной беседе или занятиям.
Эпилепсия отличается полиморфизмом клинической картины. Вместо судорожных припадков могут возникать самостоятельные психические расстройства (психические эквиваленты). Они бывают вместо припадка, или предшествуют ему, либо развиваются после него. Эквиваленты нередко длятся больше времени, чем припадок, и сопровождаются сложными действиями и необычным поведением больного.
К психическим эквивалентам припадков относятся дисфория, сумеречное расстройство сознания (в т.ч. лунатизм). Дисфория – внезапное изменение настроения в сторону гневливо-злобного или тоскливо-злобного, нередко с агрессией и яростью в отношении окружающих.
Сумеречное расстройство сознания характеризуется дезориентировкой в месте, времени и собственной личности, неправильным поведением. Оно может сопровождаться бредом, галлюцинациями.
Эпилепсии свойственны также острые, затяжные и хронические психозы. Протекают они с галлюцинаторно-бредовыми симптомо-комплексами, чаще религиозного содержания.
Эпилепсия приводит к изменению личности больного, особенно нарушается аффективная сфера. Возникающий аффект долго преобладает, в связи с чем новые впечатления не могу его вытеснить – так называемая вязкость аффекта. Это касается не только отрицательно окрашенных аффектов, например раздражения, но и аффектов противоположных – чувств симпатии, радости. Мыслительным процессам свойственна медлительность и тугоподвижность. Речь больных обстоятельна, многословна, полна несущественных деталей при одновременном неумении выделить главное. Больные эпилепсией – большие педанты, особенно в повседневных мелочах, «сторонники правды и справедливости». Они склонны к банальным назидательным поучениям, любят опекать, чем очень тяготятся родные и близкие. У одних больных эти изменения сочетаются с повышенной раздражительностью, склонностью к ссорам и вспышкой злобы, у других, наоборот, преобладают робость, утрированная любезность и подобострастие.
Судебно-психиатрическая оценка
Эпилепсия – хроническое заболевание, однако тяжесть и глубина его психопатологических нарушений могут быть разными. Поэтому наличие эпилепсии у правонарушителей не обязательно влечет за собой невменяемость. Лица, страдающие эпилепсией, но без глубоких изменений личности, совершившие деяние в обычном состоянии, а не в период болезненного приступа, как правило, признаются вменяемыми.
Общественно опасные деяния, совершенные в период приступа, не считаются преступлением и поэтому не могут быть вменены в вину больным. Отличаются эти деяния особой жестокостью и сопровождаются нанесением множества ран жертве или большими разрушительными действиями вокруг. Нередко эпилептики даже не пытаются скрыться и часто тут же засыпают, а потом, проснувшись, не помнят о происшедшем.
Диагностика и экспертная оценка особенно трудна при начальных формах эпилепсии, когда не наступили заметные изменения личности.
Психические расстройства при травмах головного мозга
Травматические поражения головного мозга являются самым распространенным видом патологии среди населения. Травмы головного мозга наблюдаются в быту и спорте, на транспорте и производстве, во время катастроф и вооруженных конфликтов. Выделяют четыре периода развития психических расстройств после черепно-мозговой травмы: начальный, острый, подострый и отдаленных последствий.
Начальный период. Непосредственно после травмы наступает шок с глубокими расстройствами мозгового кровообращения, дыхания и потерей сознания.
Острый период. Этот период характеризуется восстановлением сознания. Типичным синдромом острого периода является астения. Больные раздражительны, обидчивы, слабодушны. Часто наблюдается расстройство памяти (ретроградная амнезия), двигательные нарушения в виде параличей, изменения чувствительности. Длительность острого периода закрытой черепно-мозговой травмы колеблется от суток до двух месяцев и более.
В подостром периоде травматической болезни общемозговые расстройства полностью подвергаются обратному развитию. И наступает выздоровление или происходит частичное улучшение. В последнем случае болезнь переходит в стадию отдаленных последствий, которые по патологическим симптомам принято делить на следующие виды: травматическая церебрастения, травматическая энцефалопатия, травматическая эпилепсия и травматическое слабоумие.
Травматическая церебрастения проявляется в основном в невротических симптомах, жалобах на головные боли, повышенной утомляемости.
Травматическая энцефалопатия характеризуется стойкими изменениями в неврологической, психической и соматической сферах в виде подергиваний, дрожания головы и конечностей, нарушения речи (заикание). Такие больные жалуются на частые головокружения и головные боли, повышенную утомляемость, расстройство сна, потливость, невыносливость к яркому свету, к холоду и особенно к жаре, вспыльчивость, раздражительность, плохое настроение.
Травматическая эпилепсия возникает в связи с наступившими после травмы черепа грубыми изменениями в головном мозгу, в котором могут оказаться инородные тела (осколки снаряда, отломки костей и др.), последствия воспалительного процесса мозга и его оболочек, рубцы на месте повреждения мозга. В одних случаях возникающие при этом припадки могут быть полностью сходны с симптомами обычной эпилепсии, в других они носят атипичный характер.
Травматическое слабоумие наблюдается не у всех перенесших черепно-мозговую травму, а только у тех, у которых она была тяжелой. У таких лиц после травмы психическое состояние ухудшается постепенно: ослабевает память, снижается интеллект, мышление становится замедленным, появляется психическая истощаемость, утрачивается запас знаний и жизненный опыт, инициатива, круг их интересов сужается. В то же время такие больные бывают злобными, гневными, вспыльчивыми, повышенно внушаемыми.
Судебно-психиатрическая оценка
Судебно-психиатрическая оценка лиц, перенесших черепно-мозговые травмы, неоднозначна и зависит от стадии заболевания и клинических проявлений болезни. Острый и подострый периоды травматической болезни являются предметом экспертизы очень редко из-за тяжести состояния пострадавшего. Чаще всего на судебно-психиатрическую экспертизу направляются лица, у которых болезненные проявления и опасное деяние относятся к периоду отдаленных последствий после травмы мозга.
Подавляющее большинство лиц, у которых обнаружены последствия перенесенной черепно-мозговой травмы, могут осознавать фактический характер и общественную опасность своих действий и руководить ими, что и является определяющим в решении вопроса об их вменяемости.
Невменяемыми могут быть признаны только те лица, у которых в результате травмы диагностированы явления глубокого слабоумия, либо при совершении общественно опасного деяния имело место сумеречное помрачение сознания, или совершившие правонарушение находились в периоде глубокого расстройства настроения (дисфории).
Таким образом, самая большая группа пострадавших с травматическим поражением головного мозга вступает в конфликт с законом именно в отдаленном периоде болезни вследствие развившейся патологии.
Контрольные вопросы:
1. Определение понятия «шизофрения», формы и типы течения болезни.
2. Основные симптомы шизофрении. Определение понятия «шизофренический дефект личности».
3. Судебно-психиатрическая оценка больных шизофренией.
4. Определение понятия «маниакально-депрессивный психоз».
5. Основные клинические проявления маниакальной и депрессивной фазы.
6. Определение понятия «циклотимия».
7. Судебно-психиатрическая оценка больных маниакально-депрессивным психозом и циклотимией
8. Определение понятия «эпилепсия».
9. Основные клинические проявления эпилепсии. Определение понятия «психический эквивалент».
10. Судебно-психиатрическая оценка больных эпилепсией.
11. Судебно-психиатрическая оценка лиц, перенесших черепно-мозговую травму.
Классификация психических расстройств | Medapteka
Прочитав статью, Вы узнаете, что собой представляют основные типы психических расстройств. Какая между ними разница? И какие группы заболеваний объединяют? К тому же получите ответ на вопрос, чем страдают 6% жителей планеты.
Реальность современного мира
 Что такое расстройство? Психологи утверждают, в той или иной степени это зависит от способности человека приспосабливаться к реалиям жизни. Преодолевать проблемы и трудности, достигать поставленных целей. Справляться с задачами в личной жизни, семье и на работе.
Что такое расстройство? Психологи утверждают, в той или иной степени это зависит от способности человека приспосабливаться к реалиям жизни. Преодолевать проблемы и трудности, достигать поставленных целей. Справляться с задачами в личной жизни, семье и на работе.
В современном мире психическое расстройство – явление распространенное. По данным Всемирной Организации Здравоохранения (ВОЗ) у каждого 5 жителя планеты диагностируют такую проблему.
Более того, к 2017 году будет принят обновленный вариант международной классификации, в котором отдельное место занимает зависимость современного человека от социальных сетей, селфи и видео-игр. С того момента врачи смогут официально поставить диагноз и начать лечение.
В ходе исследований количества посетителей в интернет-пространстве ученые из Гонконга пришли к выводу, 6% жителей планеты страдают интернет-зависимостью.
Эндогенные психические расстройства
Само по себе слово “эндогенный” обозначает развитие в результате внутренних причин. Поэтому, эндогенные расстройства возникают спонтанно, без влияния внешнего раздражителя. Чем и отличается от других типов.
Прогрессируют под действием внутренних общебиологических изменений работы мозга. Третьей отличительной чертой выступает наследственность. В большинстве случаев четко прослеживается наследственная предрасположенность.
Объединяет 4 основные болезни:
- Шизофрения
- Циклотимия (нестабильное настроение)
- Маниакально-депрессивный психоз
- Функциональные расстройства позднего возраста (меланхолия, пресенильный параноид)
 Например, шизофрения затрагивает эмоции и мыслительный процесс. Для таких людей действительность воспринимается в искаженном виде. Они мыслят, выражаются и поступают не так, как все. И это их реальность.
Например, шизофрения затрагивает эмоции и мыслительный процесс. Для таких людей действительность воспринимается в искаженном виде. Они мыслят, выражаются и поступают не так, как все. И это их реальность.
Более того, в повседневной жизни бытует мнение, что раздвоение личности это и есть шизофрения. Нет, между двумя понятиями нет ничего общего. Шизофрения – это, прежде всего искаженность восприятия окружающего мира.
Знаете ли Вы, что у знаменитого американского математика, нобелевского лауреата Джона Нэша была параноидная шизофрения. История его жизни легла в основу популярного фильма «Игры разума».
Под классификацию эндогенных расстройств подпадает еще одна подкатегория: эндогенно-органические заболевания. Их возбудителем является органическое поражение головного мозга действиями внутренних факторов.
К ним относят:
- Эпилепсию
- Атрофическое заболевание головного мозга (болезнь Альцгеймера, сенильную деменцию)
- Болезнь Пика и другие расстройства
Соматогенные психические расстройства
Категория совмещает большое количество заболеваний, причиной которых являются внешние факторы. Сюда же относят и соматические заболевания, то есть болезни внутренних органов.
В целом группа представлена расстройствами, которые вызваны:
- Лекарственной, промышленной и прочей интоксикацией
- Инфекцией внемозговой локализации
- Алкоголизмом
- Токсикоманией и наркоманией
- Соматическими заболеваниями
- Опухолью мозга
- Нейроинфекцией или черепно-мозговой травмой
Психогенные психические расстройства
Возбудителями данного типа являются микро- и макросоциальные факторы, неблагоприятная психологическая ситуация, стресс и отрицательные эмоции (гнев, страх, ненависть, отвращение).
Чем отличаются психогенные расстройства от двух предыдущих? Прежде всего, отсутствием четких органических нарушений работы головного мозга.
Объединяет следующие пять отклонений:
- Неврозы
- Психозы
- Психосоматические нарушения
- Аномальные реакции организма на то или иное явление
- Психогенное развитие личности после пережитой травмы

Например, неврозы характеризуются навязчивыми, порой истерическими проявлениями. Временным снижением умственной активности, повышенной тревожностью. Чувствительностью к стрессам, раздражительностью и неадекватной самооценкой. Нередко у пациентов наблюдаются фобии, панические страхи и навязчивые идеи, а также противоречивость жизненных принципов и ценностей.
Понятие невроз известно медицине еще с 1776 года. Именно тогда термин ввел в повседневный обиход шотландский врач Уильямом Калленом.
Патологии психического развития
Двигаемся далее и на очереди у нас заключительная группа расстройств – патологии психического развития.
Данный класс связан с отклонениями и патологиями формирования психической индивидуальности. Аномалии наблюдаются в разных областях – интеллекте, поведение, навыках и даже способностях.
К ним относят:
- Психопатию (неуравновешенное, неустойчивое поведение и психика человека)
- Олигофрению (умственная отсталость)
- Прочие задержки и нарушения
Подытожим
К какой бы категории не относилось Ваше заболевание (возможно, им болеют родные и близкие люди), важно понимать одно – без поддержки не только врачей, но и друзей справиться сложно. Протяните руку помощи. Не отказывайтесь, если ее предлагают Вам. Все преодолимо, главное в это верить!
P.S. Как вылечить расстройство личности? Рассказывает известный психотерапевт в видеосюжете ниже.
MedApteka.net — это исключительно справочная информация, собранная из нескольких источников. Адекватная диагностика и лечение болезни возможны только под наблюдением добросовестного врача.
Summary

Article Name
Классификация психических расстройств: эндогенные, соматогенные, психогенные виды
Author
Александр Роттерман
Description
Классификация психических расстройств ➨ Формы ➨ Интернет-зависимость ➨ Шизофрения ➨ Неврозы ➨ Психопатия
Классификация психических расстройств: эндогенные, соматогенные, психогенные виды — отзывы и комментарии к обзору
Эндогенная депрессия: симптомы и лечение
Эндогенная депрессия — это тип большого депрессивного расстройства (БДР). Хотя раньше эндогенная депрессия рассматривалась как отдельное заболевание, сейчас ее диагностируют редко. Вместо этого в настоящее время диагностировано БДР. БДР, также известное как клиническая депрессия, представляет собой расстройство настроения, характеризующееся стойким и сильным чувством печали в течение продолжительных периодов времени. Эти чувства негативно влияют на настроение и поведение, а также на различные физические функции, включая сон и аппетит.Почти 7 процентов взрослого населения США ежегодно страдают БДР. Исследователи не знают точной причины депрессии. Однако они считают, что это может быть вызвано комбинацией:
- генетических факторов
- биологических факторов
- психологических факторов
- факторов окружающей среды
Некоторые люди впадают в депрессию после потери любимого человека, прекращения отношений или переживания. травма. Однако эндогенная депрессия возникает без явного стрессового события или других факторов.Симптомы часто появляются внезапно и без видимой причины.
Исследователи использовали для дифференциации эндогенной депрессии и экзогенной депрессии по наличию или отсутствию стрессового события до начала БДР:
Эндогенная депрессия возникает без наличия стресса или травмы. Другими словами, у него нет очевидной внешней причины. Вместо этого это может быть вызвано в первую очередь генетическими и биологическими факторами. Вот почему эндогенную депрессию можно также назвать депрессией «биологически обоснованной».
Экзогенная депрессия возникает после стрессового или травмирующего события. Этот тип депрессии чаще называют «реактивной» депрессией.
Специалисты в области психического здоровья раньше делали различие между этими двумя типами БДР, но теперь это уже не так. Большинство специалистов в области психического здоровья в настоящее время ставят общий диагноз БДР на основании определенных симптомов.
Люди с эндогенной депрессией начинают испытывать симптомы внезапно и без видимой причины. Тип, частота и тяжесть симптомов могут варьироваться от человека к человеку.
Симптомы эндогенной депрессии сходны с симптомами БДР. К ним относятся:
- стойкое чувство печали или безнадежности
- потеря интереса к занятиям или хобби, которые когда-то были приятными, включая секс
- усталость
- отсутствие мотивации
- проблемы с концентрацией, мышлением или принятием решений
- трудности с падением сон или сон
- социальная изоляция
- мысли о самоубийстве
- головные боли
- мышечные боли
- потеря аппетита или переедание
Ваш лечащий врач или психиатр может диагностировать БДР.Сначала они спросят вас о вашей истории болезни. Обязательно сообщайте им обо всех принимаемых вами лекарствах и о любых имеющихся медицинских или психических заболеваниях. Также полезно сообщить им, болеет ли кто-либо из членов вашей семьи БДР или болел им в прошлом.
Ваш лечащий врач также спросит вас о ваших симптомах. Они захотят узнать, когда начались симптомы и появились ли они после того, как вы пережили стрессовое или травмирующее событие. Ваш лечащий врач также может дать вам серию анкет, чтобы проверить, как вы себя чувствуете.Эти анкеты могут помочь им определить, есть ли у вас БДР.
Чтобы получить диагноз БДР, вы должны соответствовать определенным критериям, перечисленным в Руководстве по диагностике и статистике психических расстройств (DSM). Это руководство часто используется специалистами в области психического здоровья для диагностики состояний психического здоровья. Основным критерием диагноза БДР является «подавленное настроение или потеря интереса или удовольствия от повседневной деятельности в течение более двух недель».
Хотя руководство использовалось для различения эндогенных и экзогенных форм депрессии, текущая версия больше не предусматривает такого различия.Специалисты в области психического здоровья могут поставить диагноз эндогенной депрессии, если симптомы БДР развиваются без видимой причины.
Преодоление БДР — непростая задача, но симптомы можно лечить, сочетая лекарства и терапию.
Лекарства
К наиболее распространенным лекарствам, используемым для лечения людей с БДР, относятся селективные ингибиторы обратного захвата серотонина (СИОЗС) и селективные ингибиторы обратного захвата серотонина и норадреналина (ИОЗСН). Некоторым людям могут прописать трициклические антидепрессанты (ТЦА), но эти препараты не используются так широко, как раньше.Эти лекарства повышают уровень определенных химических веществ в мозге, что приводит к уменьшению симптомов депрессии.
СИОЗС — это тип антидепрессантов, которые могут принимать люди с БДР. Примеры СИОЗС включают:
- пароксетин (Паксил)
- флуоксетин (Прозак)
- сертралин (Золофт)
- эсциталопрам (Лексапро)
- циталопрам (Целекса)
, первая причина головной боли, тошнота, SSRI
, Однако эти побочные эффекты обычно проходят через короткий период времени.
ИОЗСН — это еще один тип антидепрессантов, которые можно использовать для лечения людей с БДР. Примеры SNRI:
В некоторых случаях ТЦА могут использоваться в качестве метода лечения людей с БДР. Примеры ТЦА включают:
- тримипрамин (Сурмонтил)
- имипрамин (Тофранил)
- нортриптилин (Памелор)
Побочные эффекты ТЦА иногда могут быть более серьезными, чем побочные эффекты других антидепрессантов. ТЦА могут вызывать сонливость, головокружение и увеличение веса.Внимательно прочтите информацию, предоставленную аптекой, и поговорите со своим врачом, если у вас возникнут какие-либо проблемы. Лекарство обычно необходимо принимать в течение как минимум четырех-шести недель, прежде чем симптомы начнут улучшаться. В некоторых случаях улучшение симптомов может занять до 12 недель.
Если определенное лекарство не работает, поговорите со своим поставщиком о переходе на другое лекарство. По данным Национального института психического здоровья (NAMI), люди, которым не стало лучше после приема первого антидепрессанта, имели гораздо больше шансов на улучшение, когда они пробовали другое лекарство или комбинацию методов лечения.
Даже когда симптомы действительно начинают улучшаться, вы должны продолжать принимать лекарства. Вы должны прекращать прием лекарств только под наблюдением врача, который прописал вам лекарства. Возможно, вам придется прекратить прием препарата постепенно, а не сразу. Внезапное прекращение приема антидепрессанта может привести к абстинентному синдрому. Симптомы БДР также могут вернуться, если лечение будет прекращено слишком рано.
Терапия
Психотерапия, также известная как разговорная терапия, предполагает регулярные встречи с терапевтом.Этот вид терапии может помочь вам справиться с вашим заболеванием и любыми связанными с ним проблемами. Двумя основными типами психотерапии являются когнитивно-поведенческая терапия (КПТ) и межличностная терапия (ИПТ).
КПТ может помочь вам заменить негативные убеждения здоровыми и позитивными. Сознательно практикуя позитивное мышление и ограничивая негативные мысли, вы можете улучшить реакцию своего мозга на негативные ситуации.
IPT может помочь вам преодолеть неприятные отношения, которые могут способствовать вашему состоянию.
В большинстве случаев сочетание лекарств и терапии эффективно при лечении людей с БДР.
Электросудорожная терапия (ЭСТ)
Электросудорожная терапия (ЭСТ) может проводиться, если симптомы не улучшаются при приеме лекарств и терапии. При ЭСТ к голове прикрепляются электроды, которые посылают в мозг электрические импульсы, вызывая кратковременный припадок. Этот вид лечения не так страшен, как кажется, и с годами он значительно улучшился. Это может помочь в лечении людей с эндогенной депрессией, изменяя химические взаимодействия в мозге.
Изменения образа жизни
Внесение определенных изменений в свой образ жизни и повседневную деятельность также может помочь улучшить симптомы эндогенной депрессии. Даже если поначалу занятия не доставляют удовольствия, ваше тело и разум со временем адаптируются. Вот несколько вещей, которые можно попробовать:
- Выйдите на улицу и займитесь чем-нибудь активным, например, походом или катанием на велосипеде.
- Участвуйте в занятиях, которые вам нравились до того, как вы впали в депрессию.
- Проводите время с другими людьми, включая друзей и близких.
- Запишите в дневник.
- Спите хотя бы шесть часов каждую ночь.
- Придерживайтесь здоровой диеты, состоящей из цельнозерновых, нежирных белков и овощей.
Большинство людей с БДР поправляются, если придерживаются своего плана лечения. Обычно улучшение симптомов после приема антидепрессантов занимает несколько недель. Другим может потребоваться попробовать несколько разных типов антидепрессантов, прежде чем они начнут замечать изменения.
Продолжительность выздоровления также зависит от того, насколько раньше было получено лечение.При отсутствии лечения БДР может длиться несколько месяцев или даже лет. Однако после получения лечения симптомы могут исчезнуть в течение двух-трех месяцев.
Даже когда симптомы начинают исчезать, важно продолжать принимать все прописанные лекарства, если только врач, выписавший вам лекарство, не сказал вам, что можно прекратить лечение. Слишком раннее прекращение лечения может привести к рецидиву или появлению симптомов отмены, известных как синдром отмены антидепрессантов.
Существует множество групп личной и онлайн-поддержки, а также другие ресурсы, доступные для людей, которые борются с БДР.
Группы поддержки
Многие организации, такие как Национальный альянс по психическим заболеваниям, предлагают обучение, группы поддержки и консультации. Программы помощи сотрудникам и религиозные группы также могут предложить помощь людям с эндогенной депрессией.
Справочная линия для самоубийц
Наберите 911 или сразу же обратитесь в отделение неотложной помощи, если у вас возникли мысли о причинении вреда себе или другим людям. Вы также можете позвонить в Национальную линию помощи по предотвращению самоубийств по телефону 800-273-TALK (8255). Эта услуга доступна 24 часа в сутки, семь дней в неделю.Вы также можете поговорить с ними в чате.
Если вы считаете, что кто-то подвергается непосредственному риску членовредительства или причинения вреда другому человеку:
- Позвоните 911 или по номеру местной службы экстренной помощи.
- Оставайтесь с человеком, пока не прибудет помощь.
- Уберите все пистолеты, ножи, лекарства и другие предметы, которые могут причинить вред.
- Слушайте, но не осуждайте, не спорите, не угрожайте и не кричите.
Если вы считаете, что кто-то подумывает о самоубийстве, обратитесь за помощью по горячей линии по предотвращению самоубийств или кризисным ситуациям.Воспользуйтесь услугами Национальной линии по предотвращению самоубийств по телефону 800-273-8255.
Источники: Национальная линия по предотвращению самоубийств и Управление служб психического здоровья и наркозависимости
.
Эндогенная инфекция | Определение эндогенной инфекции Медицинским словарем
: инвазия и размножение микроорганизмов в тканях организма, как при инфекционном заболевании. Инфекционный процесс похож на кольцевую цепочку, где каждое звено представляет один из факторов, участвующих в процессе. Инфекционное заболевание возникает только при наличии каждого звена и в правильной последовательности. Этими звеньями являются (1) возбудитель, который должен иметь достаточное количество и вирулентность для разрушения нормальной ткани; (2) резервуары, в которых организм может развиваться и размножаться; например, ткани тела и отходы людей, животных и насекомых, а также загрязненные продукты питания и вода; (3) портал, через который патоген может покинуть хозяина, такой как дыхательные пути или кишечный тракт; (4) способ передачи, такой как руки, воздушные потоки, переносчики, фомиты или другие средства, с помощью которых патогены могут перемещаться из одного места или от человека к другому; и (5) входной портал, через который патогены могут проникать в организм (6) восприимчивого хозяина.Открытые раны, а также дыхательные, кишечные и репродуктивные пути являются примерами входных ворот. Хозяин должен быть восприимчив к болезни, не иметь к ней иммунитета или не иметь адекватной устойчивости для преодоления вторжения патогенов. Организм реагирует на вторжение болезнетворных организмов образованием антител и серией физиологических изменений, известных как воспаление.
Спектр инфекционных агентов меняется с течением времени и появлением лекарств и химикатов, предназначенных для их уничтожения.Появление антибиотиков и связанное с этим развитие устойчивых штаммов бактерий привело к появлению новых типов патогенов, которые малоизвестны или ранее не считались опасными для человека. Несколько десятилетий назад грамположительные организмы были наиболее распространенными инфекционными агентами. Сегодня особенно опасны грамотрицательные микроорганизмы, Proteus , Pseudomonas, и Serratia , особенно при развитии внутрибольничных инфекций. Прогнозируется, что в грядущие десятилетия другие менее известные патогены и новые штаммы бактерий и вирусов появятся в качестве распространенных причин инфекций.
Развитие резистентных штаммов патогенов может быть ограничено разумным использованием антибиотиков. Это требует культивирования и тестирования чувствительности к конкретному антибиотику, к которому выявленный возбудитель, как было установлено, чувствителен. Если пациент получал антибиотик широкого спектра действия до посева и тестирования чувствительности, его следует прекратить, как только будет обнаружен специфический антибиотик для организма. Было бы также полезно, если бы широкая общественность понимала, что антибиотики не являются панацеей и что существует опасность их неизбирательного применения.В некоторых случаях антибиотик может нарушить нормальную флору организма, тем самым ставя под угрозу естественную сопротивляемость организма и делая его более восприимчивым ко второй инфекции (суперинфекции), вызванной микроорганизмом, устойчивым к антибиотику.
Хотя антибактериальные препараты значительно снизили уровень смертности и заболеваемости при многих инфекционных заболеваниях, конечный результат инфекционного процесса зависит от эффективности иммунных ответов хозяина. Антибактериальные препараты обеспечивают сдерживающее действие, сдерживая рост и размножение инфекционного агента до тех пор, пока взаимодействие между организмом и иммунными телами хозяина не сможет подавить захватчиков.
Внутриклеточные инфекционные агенты включают вирусы, микобактерии, бруцелл, сальмонеллы, и многие другие. Инфекции этого типа преодолеваются в первую очередь Т-лимфоцитами и их продуктами, которые являются компонентами клеточного иммунитета. Внеклеточные инфекционные агенты живут вне клетки; к ним относятся виды Streptococcus и Haemophilus. У этих микроорганизмов есть углеводная капсула, которая действует как антиген, стимулируя выработку антител, важного компонента гуморального иммунитета.
Инфекция может передаваться через прямой, непрямой контакт или через переносчиков. Прямой контакт может быть с выделениями организма, такими как моча, кал или слизь, или с дренажем из открытой раны, язвы или раны. Косвенный контакт означает передачу через неодушевленные предметы, такие как постельное белье, унитазы, стаканы или столовые приборы. Переносчиками инфекции являются мухи, комары или другие насекомые, способные укрывать и распространять инфекционный агент.
Уход за пациентами. Основные цели ухода за пациентами с угрожающим, подозреваемым или диагностированным инфекционным заболеванием включают следующее: (1) предотвращение распространения инфекции, (2) обеспечение физиологической поддержки для повышения естественных лечебных способностей пациента и ресурсов для предотвращения или восстановления от инфекция, (3) оказать психологическую поддержку и (4) подготовить пациента к самопомощи, если это возможно.
Специальные меры предосторожности для предотвращения распространения инфекции могут варьироваться от строгой изоляции пациента и таких мер, как ношение перчаток, маски или халата, до простых мер предосторожности при обращении с инфекционным материалом. Независимо от диагноза или статуса пациента, мытье рук до и после каждого контакта обязательно.
Нераспознанные или субклинические инфекции представляют собой угрозу, поскольку многие инфекционные агенты могут передаваться, когда симптомы либо легкие, либо полностью отсутствуют.
При уходе за пациентами, которым не назначены особые меры предосторожности, перчатки показаны при прямом контакте с кровью, дренажем раны или поражения, мочой, калом или выделениями из полости рта.Халаты надевают поверх одежды, если имеется обильный дренаж и существует вероятность загрязнения одежды инфекционным материалом.
Когда установлен окончательный диагноз инфекционного заболевания и назначены особые меры предосторожности, необходимо, чтобы каждый, кто контактирует с пациентом, придерживался правил. Членам семьи и посетителям потребуется инструктаж по правильным методам и причинам, по которым они необходимы.
Физиологическая поддержка предполагает усиление внешних и внутренних защитных механизмов пациента.Сохраняется целостность кожного покрова. Избегайте ежедневного купания, если оно сушит кожу и вызывает раздражение и растрескивание. Бережное мытье и тщательная сушка необходимы в местах соприкосновения двух поверхностей кожи, например, в области паха и гениталий, под тяжелой грудью и в подмышечных впадинах. Лосьоны и смягчающие средства используются не только для того, чтобы кожа оставалась мягкой, но и для стимуляции кровообращения. Принимаются меры для предотвращения пролежней от длительного давления и ишемии. Уход за полостью рта проводится на систематической основе, чтобы обеспечить здоровье слизистой оболочки полости рта.
Общее потребление жидкости не должно быть менее 2000 мл каждые 24 часа. Обезвоживание клеток может препятствовать адекватному переносу питательных веществ и устранению отходов. Поддержание кислой мочи важно, когда вероятны инфекции мочевыводящих путей, например, когда пациент иммобилизован или имеет постоянный мочевой катетер. Это может быть достигнуто путем ежедневного приема витамина С. Потребности в питании удовлетворяются любыми необходимыми средствами и могут потребовать дополнительных пероральных кормлений или полного парентерального питания.Пациенту также потребуется адекватный отдых и отсутствие дискомфорта. Это может потребовать обучения ее или его методам расслабления, планирования периодов непрерывного отдыха и правильного использования неинвазивных мер комфорта, а также разумного использования обезболивающих.
Инфекционное заболевание может изменить самооценку пациентов, заставляя их стесняться стигматизации заразных или «грязных» или заставляя их чувствовать себя виноватыми из-за опасности, которую они могут представлять для других. Социальная изоляция и одиночество также являются потенциальными проблемами для пациента с инфекционным заболеванием.
Пациенты также могут разочароваться, потому что некоторые инфекции имеют тенденцию повторяться или поражать другие части тела, если они не были эффективно ликвидированы. Важно, чтобы они знали о характере своего заболевания, целях и результатах диагностических тестов, а также ожидаемом эффекте лекарств и лечения.
Обучение пациентов должно также включать информацию о путях, которыми может передаваться конкретная инфекция, о правильных методах мытья рук, разрешенных дезинфицирующих средствах для использования в домашних условиях, методах обращения с зараженными предметами и их утилизации, а также о любых других специальных мерах предосторожности, которые указаны.Если пациенты продолжают принимать антибактериальные препараты в домашних условиях, им рекомендуется не прекращать прием прописанных лекарств, даже если симптомы стихнут и они почувствуют себя лучше.
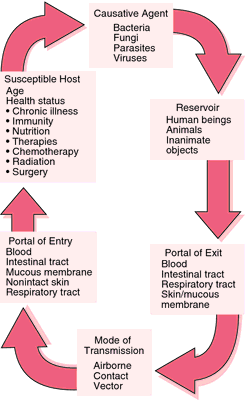
Цепь заражения.
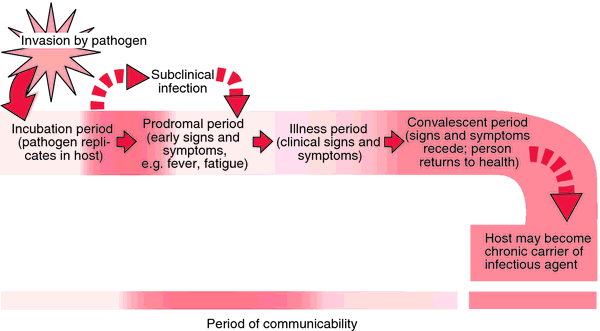
Стадии заражения. Каждый период зависит от разных возбудителей и разных заболеваний.
воздушно-капельная инфекция инфекция при вдыхании организмов, взвешенных в воздухе на каплях воды или частицах пыли.
перекрестная инфекция инфекция, передаваемая между пациентами, инфицированными различными патогенными микроорганизмами.
капельная инфекция инфекция из-за вдыхания респираторных патогенов, взвешенных на жидких частицах, выдыхаемых кем-то уже инфицированным.
Инфекция, передаваемая пылью. Инфекция, вызванная вдыханием патогенов, которые прикрепились к частицам пыли.
эндогенная инфекция , вызванная реактивацией организмов, находящихся в спящем очаге, как это происходит, например, при туберкулезе.
экзогенная инфекция , вызванная организмами, которые обычно не присутствуют в организме, но проникли внутрь из окружающей среды.
смешанная инфекция инфекция, вызванная несколькими видами организмов одновременно.
гнойная инфекция Инфекция, вызванная гнойными организмами, чаще всего видами Staphylococcus или Streptococcus .
риск заражения Медсестринский диагноз, принятый Североамериканской ассоциацией медсестер-диагностики, определяется как состояние, в котором человек подвергается повышенному риску заражения патогенными организмами.
вторичная инфекция инфекция, вызванная патогеном после заражения патогеном другого типа.
субклиническая инфекция инфекция, связанная с не обнаруживаемыми симптомами, но вызываемая микроорганизмами, способными вызывать легко распознаваемые заболевания, например полиомиелит или эпидемический паротит; это может произойти на ранней стадии инфекции, при этом признаки и симптомы появляются позже, в ходе инфекции, или симптомы и признаки могут никогда не появиться.Его обнаруживают по выработке антител или по гиперчувствительности замедленного типа, проявляющейся в реакции кожной пробы на такие антигены, как туберкулопротеин.
терминальная инфекция острая инфекция, возникающая в конце болезни и часто вызывающая смерть.
трансмиссивная инфекция Инфекция, вызванная микроорганизмами, передаваемыми от одного хозяина к другому носителем, таким как комар, вошь, муха или клещ.
инфекция, передающаяся через воду Инфекция, вызванная микроорганизмами, передающимися в воде.
.
Все дело в борьбе с толпой
Все ли внутрибольничные инфекции вызваны загрязненными поверхностями? Оказывается, что некоторые инфекции — даже те, которые возникают в результате процедуры — не связаны с загрязненными поверхностями, устройствами или медицинскими работниками. Иногда пациент заражается микробами в окружающей среде, но иногда инфекция возникает из-за микроорганизмов, находящихся внутри или на его собственном теле. Сегодняшний пост исследует оба типа инфекций и их значение для борьбы с инфекциями в больницах.
Нас окружают бактерии. Не только на поверхностях, которых мы касаемся, но также внутри и на наших телах. Эти бактерии существуют в равновесии, в котором мы можем выжить и процветать, даже помогая нам выращивать пищу, готовить пищу и переваривать пищу. Когда этот баланс нарушается, мы становимся уязвимыми для болезней. В нашей среде этот дисбаланс может проявляться в виде бактериальной биопленки, образующейся на раковине. В нашем организме это может означать, что одна бактерия растет там, где не должна, или берет верх в отсутствие конкуренции.
Эндогенные инфекции | эндо- «внутри»; -генный «рожденный от»
В случае эндогенных инфекций мы заражаемся собственными бактериями, нашей собственной микрофлорой. Это может произойти, если барьер между стерильными и нестерильными тканями нарушен, например, при перфорации кишечника. Пациент с ослабленной иммунной системой, например, после химиотерапии, может заболеть бактериями, уже присутствующими в его / ее организме, которые бесконтрольно растут. Спящий патоген также может реактивироваться и заразить хозяина, например, в случае туберкулеза.
С точки зрения профилактики инфекций, предотвращение эндогенных инфекций сосредоточено на тщательных протоколах во время инвазивных процедур, применении антибиотиков и работе над тем, чтобы иммунная система пациента работала как можно лучше.
Экзогенные инфекции | экзо- «снаружи»; -генный «рожденный от»
Экзогенные инфекции , напротив, связаны с проникновением патогена в организм пациента из окружающей среды. Эти патогены могут быть занесены через зараженное устройство, медицинский работник, поверхность или другой переносчик.Пациенты с открытыми разрезами, устройствами для удаления слизистой оболочки и ослабленной иммунной системой особенно подвержены риску экзогенных инфекций.
Устранение экзогенных инфекций почти полностью направлено на снижение бионагрузки в окружающей среде пациента. Если резервуары для патогенных микроорганизмов могут быть уменьшены, возможности перекрестного заражения уменьшатся. Все согласны с тем, что гигиена рук — самый важный способ уменьшить передачу патогенов уязвимым пациентам. Другие меры направлены на экологическую дезинфекцию поверхностей и других фомитов, включая ежедневную очистку, ультрафиолетовое излучение и самодезинфекцию поверхностей.
Экзогенные или эндогенные бактерии должны оставаться там, где они должны быть. Кожная флора должна оставаться на коже, а не попадать в дыхательные пути. Бактерии, которые помогают нам переваривать пищу, должны оставаться в кишечнике, а не попадать в нашу пищу. Не менее важно, чтобы бактерии в нашей окружающей среде не попадали в наши руки, наши устройства и наших пациентов. Все мы должны сыграть роль контролера в этой микробиологической вселенной, чтобы дать себе и другим лучший шанс сохранить здоровье.
.
Что такое генетическое заболевание? | Факты
Генетическое заболевание — это заболевание, вызванное изменением или мутацией в последовательности ДНК человека.
- Генетическое заболевание — это заболевание, вызванное изменениями в ДНК человека.
- Эти мутации могут быть вызваны ошибкой репликации ДНК или факторами окружающей среды, такими как сигаретный дым и воздействие радиации, которые вызывают изменения в последовательности ДНК.
- Геном человека — это сложный набор инструкций, подобных книге рецептов, которые направляют наш рост и развитие.
- Однако, в отличие от печатной книги, геном человека может меняться.
- Эти изменения могут влиять на отдельные основания (A, C, G или T) или гораздо более крупные фрагменты ДНК или даже хромосомы.
- Наша ДНК обеспечивает код для создания белков, молекул, которые выполняют большинство функций в нашем организме.
- Однако, когда часть нашей ДНК каким-либо образом изменяется, белок, который он кодирует, также затрагивается и может больше не выполнять свои нормальные функции.
- В зависимости от того, где происходят эти мутации, они могут иметь незначительный эффект или не иметь никакого эффекта или могут глубоко изменить биологию клеток в нашем организме, что приведет к генетическому заболеванию.
Генетические расстройства можно разделить на три основные категории:
1. Расстройства одного гена: расстройств, вызванных дефектами в одном конкретном гене, часто с простыми и предсказуемыми моделями наследования.
- Доминирующие заболевания: нарушения с одним геном, которые возникают, когда у человека есть одна измененная копия соответствующего гена и одна здоровая копия.Например, болезнь Хантингтона.
- Рецессивные болезни: заболевания с одним геном, которые возникают только тогда, когда у человека есть две измененные версии соответствующего гена. Например, муковисцидоз.
- Х-сцепленные расстройства: нарушения с одним геном, которые отражают присутствие измененного гена на Х-хромосоме. Х-сцепленные расстройства чаще встречаются у мужчин, потому что они имеют только одну Х-хромосому. Как следствие, для появления симптомов мужчинам нужна только одна копия измененного гена. Например, мышечная дистрофия.
2. Хромосомные расстройства: расстройства, возникающие в результате изменений количества или структуры хромосом.
- Например, синдром Дауна, который возникает из-за дополнительной хромосомы 21 (трисомия 21: три копии хромосомы 21).
Синдром Дауна — хромосомное заболевание, возникающее в результате дополнительной 21 хромосомы.
Изображение предоставлено: Shutterstock
3. Многофакторные расстройства (сложные заболевания): расстройств, вызванных изменениями в нескольких генах, часто в сложном взаимодействии с окружающей средой и факторы образа жизни, такие как диета или сигаретный дым.
Эта страница последний раз обновлялась 13.11.2014
,
