Как правильно полиневропатия или полинейропатия: что это, причины и симптомы, методы лечения и реабилитация после полинейропатии
Полиневропатия (полинейропатия) верхних и нижних конечностей: симптомы и лечение
Множественное поражение периферических нервов называется полиневропатия. Заболевание также можно встретить под названиями полинейропатия и полирадикулонейропатия.
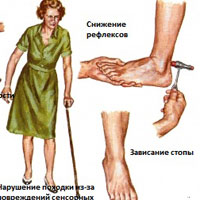
Поражение периферических нервов сопровождается вегетососудистыми расстройствами дистальных отделов конечностей, нарушениями чувствительности и периферическими вялыми параличами.
Формы и виды нарушения
Существует несколько классификаций заболевания.
По механизму повреждения полиневропатия бывает:
- Аксональная. Происходит из-за нарушения работы аксона. Эта разновидность имеет обменное или токсическое происхождение. Симптомы развиваются постепенно. Течение заболевания обычно тяжёлое. Аксональная полиневропатия имеет неблагоприятный прогноз.
- Нейропатическая. В этом случае поражёнными оказываются тела нервных клеток.
- Демиелинизирующая. Вызвана нарушением структуры миелиновой оболочки нервного волокна. В отличие от аксональной разновидности имеет благоприятный прогноз.
По типу нервного волокна:
- Моторная. При этой форме поражение распространяется на двигательные волокна. Клинически выражена в виде параличей и парезов.
- Сенсорная. Поражёнными оказываются чувствительные волокна. Пациент обычно жалуется на онемение.
- Сенсорно-моторная. Как следует из самого названия, поражёнными оказываются и сенсорные, и моторные волокна.
- Вегетативная. При этой форме страдают нервы, отвечающие за работу внутренних органов.
- Смешанная. При смешанной полиневропатии можно наблюдать наличие поражения всех видов нервных волокон.
Полиневропатии бывают различной этиологии:
- Алкогольная. Может возникнуть у человека, употребляющего алкоголь часто и в больших количествах. Чем ниже качество спиртных напитков, тем выше вероятность появления заболевания.
- Дифтерийная. Возникает в результате заражения дифтерией. Поражёнными преимущественно оказываются черепные нервы.
- Синдром Гийена-Барре. Этиологический фактор возникновения этой формы заболевания не установлен. Форма относится к аутоиммунным. Поражённой оказывается миелиновая оболочка.
- Диабетическая. Возникает или на начальных этапах развития сахарного диабета, или через несколько лет после появления этой болезни.
- Идиопатическая. Этиологический фактор возникновения не установлен.
Причины развития полиневропатии
Кроме уже перечисленных ранее причин, спровоцировать заболевание способны некоторые инфекции. Очень часто болезнь возникает из-за нарушения работы печени и щитовидной железы.
Появление полиневропатии может быть вызвано введением какой-либо вакцины или сыворотки, то есть, стать следствием аллергической реакции. Неправильное питание также часто становится одной из причин полирадикулонейропатии. Избыток витамина В6 и недостаток В12 приводят к возникновению болезни.
Заболевание может стать последствием отравления некоторыми веществами, например, свинцом и недоброкачественными продуктами. В группе риска находятся люди, имеющие соответствующую наследственную предрасположенность, а также те, чья работа связана с долгим пребыванием на холоде, предполагает сильные вибрации и шум или связана с тяжёлым физическим трудом.
Полинейропатия возникает при некоторых системных заболеваниях.
Симптомы в зависимости от формы нарушения
Определить ту или иную разновидность полиневропатии можно по внешним симптомам:
- Мышечная слабость. Этот симптом характерен для многих видов заболевания. Он свидетельствует о поражении моторных волокон.
- Вялость мышц ног. Наблюдать такое поражение мышц ног можно в двух случаях. Прежде всего, это может быть связано с нарушением работы аксона. Кроме того, симптом проявляется при наследственной предрасположенности к заболеванию.
- Болезненные ощущения в икрах. Боли, онемение или покалывания могут указывать на наличие воспаления (острая воспалительная полиневропатия). При этом пациент ощущает симметричную вялость в конечностях.
- Нарушения чувствительности в конечностях и их двигательные расстройства. В большинстве случаев речь идёт о хронической воспалительной полиневропатии. У пациентов пропадает или ослабевает один или несколько рефлексов. Тяжёлое течение болезни приводит к серьёзным осложнениям. Обычно уже через год после возникновения заболевания пациенты частично или полностью теряют трудоспособность.
Сенсорные расстройства при полиневропатии имеют симметричный характер. На ранних стадиях болезнь может проявляться в виде лёгкого покалывания в кистях рук и стопах. Поскольку пациенты не испытывают особого дискомфорта, они не обращают внимания на странные ощущения. Болезнь тем временем переходит на следующую стадию, на которой больной перестаёт адекватно воспринимать ощущения.
При аксональной полинейропатии часто наблюдается вегетативная дисфункция. В таких случаях у больного возникают учащённое сердцебиение, повышенная сухость кожных покровов, расстройство регуляции сосудистого тонуса и дисфункция пищеварительной системы.
Вегетативная недостаточность более характерна для тех пациентов, у кого полирадикулонейропатия была вызвана наследственной предрасположенностью или наличием сахарного диабета. Расстройства вегетативной регуляции особенно опасны, поскольку часто становятся причиной внезапной смерти.
Диагностика и лечение
При выявлении заболевания лечащему врачу необходимо установить наличие или отсутствие наследственной предрасположенности. Также нужно выяснить, не получал ли пациент в последнее время отравлений свинцом.
Токсическая полиневропатия может характеризоваться повышенной слабостью и общей утомляемостью. Получить отравление можно не только, например, на рабочем месте, но и при приеме некоторых препаратов. Вот почему врач должен знать, принимал ли пациент последнее время лекарства.
Полиневропатия часто становится следствием одного из хронических заболеваний. Больной должен предоставить все сведения об их наличии. Болезни почек приводят к возникновению уремической разновидности заболевания. Диабетическая полиневропатия является следствием наличия у больного сахарного диабета.
Лечебная физкультура – один из способов эффективного воздействия, используемого наравне с приёмом лекарств. ЛФК не сможет устранить причины полиневропатии, однако физические упражнения помогают поддерживать атрофирующиеся мышцы в тонусе и избежать контрактуры мышц нижних конечностей. Для этих же целей применяются и периодические курсы массажа.
Медикаментозного лечения, которое гарантировало бы полное исцеление, не существует. Лечащий врач может назначить нестероидные противовоспалительные медикаменты, антидепрессанты, анальгетики, анестетики и антиконвульсанты.
В последнее время на практике при лечении полиневропатии антидепрессанты применяются ограниченно или исключаются полностью, поскольку вызывают психическую зависимость.
Антиконвульсанты (в основном это Габапентин, Прегабалин и Карбамазепин) необходимы для торможения импульсов, которые идут от повреждённого нерва. Анальгетики и анестетики используются для облегчения боли. Дозировку того или иного препарата устанавливает лечащий врач.
Рефлексотерапия считается одним из наиболее эффективных методов лечения. Иногда используется плазмоферез. Этот способ необходим в тех случаях, когда проблема возникла в результате интоксикации организма. Магнитотерапия и электростимуляция применяются в самых тяжёлых случаях.
Явные и скрытые опасности заболевания
Последствия будут зависеть от того, чем была вызвана полиневропатия. При своевременном лечении прогноз у пациентов в целом благоприятный. Полное выздоровление практически невозможно, однако и смертность от полинейропатии относительно невысокая. Пациенту необходим постоянный контроль лечащего врача.
При наследственной форме заболевания добиться улучшения состояния здоровья больного очень сложно. Болезнь медленно прогрессирует, и всё, что может сделать доктор – это облегчить её течение. Пациенты способны быстро адаптироваться к своему новому состоянию. Даже на более поздних стадиях они остаются дееспособными и продолжают самостоятельно себя обслуживать.
К тяжёлым последствиям различных видов полинейропатии относятся нарушения двигательной активности, вызванные слабостью мышц. При некоторых разновидностях заболевания происходят дыхательные нарушения.
Из-за дисфункции нервов, которые обеспечивают движения дыхательной мускулатуры, человек практически утрачивает способность снабжать себя кислородом самостоятельно. При нарушениях функции нервов, обеспечивающих работу сердечной активности, пациент рискует умереть от внезапной остановки сердца. Однако такие последствия происходят нечасто.
Профилактические мероприятия
Избежать появления заболевания поможет полный отказ от алкоголя или же его ограниченное употребление. Работникам химической промышленности необходимо использовать специальные средства защиты при работе с опасными химическими веществами.
Страдающим хроническими заболеваниями нужно проходить регулярное обследование. Особенно это касается тех, кто болен сахарным диабетом или имеет заболевания почек. Медицинский осмотр также необходим тем, кто имеет наследственную предрасположенность.
Существует ряд заболеваний, которые становятся лишь следствием более серьёзной болезни. К ним относится и полиневропатия. Избавлять пациента нужно, в первую очередь, от причины, а не от следствия. Своевременное посещение специалиста поможет выявить болезнь на ранних стадиях и определить, о наличии какой болезни она свидетельствует.
Полинейропатия — лечение, симптомы, причины, диагностика

Полинейропатия или периферическая невропатия, возникает в результате повреждения периферических нервов и часто приводит к развитию таких симптомов, как слабость, онемение и боль, как правило, в руках и ногах. Но полинейропатия также может влиять и на другие участки тела. Периферическая нейропатия может развиться в одном нерве (мононевропатия), двух или нескольких нервах в разных областях или могут быть задействованы много нервов (полинейропатия).
Периферическая нервная система передает информацию от головного и спинного мозга (центральной нервной системы) к остальным частям тела. Периферическая нейропатия может быть результатом травматических повреждений, инфекций, нарушения обмена веществ, наследственных причин и воздействия токсинов. Одной из наиболее распространенных причин полинейропатии является сахарный диабет.
Пациенты с периферической нейропатией обычно описывают боли, как ощущения покалывания или жжения. Во многих случаях, симптомы снижаются, если возникает компенсация основного заболевания.
Каждый нерв в периферической нервной системе имеет определенную функцию, так что симптомы зависят от типа нервов, которые оказались повреждены. Нервы подразделяются на:
- Чувствительные нервы, которые получают ощущения от кожи, такие как температура, боли, вибрации или давление
- Двигательные (моторные) нервы, которые контролируют движения мышц
- Вегетативные нервы, которые контролируют такие функции, как кровяное давление, частота сердечных сокращений, пищеварение и функцию мочевого пузыря
Симптомы
Симптомы полинейропатии, могут включать:
- Постепенное появление онемения и покалывание в ногах или руках, которые могут распространяться вверх по рукам и ногам
- Острая колющая или жгучая боль
- Повышенная чувствительность к прикосновениям
- Отсутствие координации и падения
- Мышечная слабость или паралич, если повреждены двигательные нервы
Если задействованы вегетативные нервы, симптомы могут включать:
- Непереносимость жары, а также изменение потоотделения
- Проблемы с пищеварением, мочевым пузырем или кишечником
- Изменения артериального давления, в результате чего могут появиться головокружение
Причины
Ряд факторов может привести к развитию невропатии, в том числе:
- Алкоголизм. Скудная диета может привести к дефициту витаминов.
- Аутоиммунные заболевания. Они включают такие заболевания как синдром Шегрена, системная красная волчанка, ревматоидный артрит, синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия и некротический васкулит.
- Диабет. Более чем у половины пациентов с диабетом развиваются некоторые типы нейропатии.
- Воздействие ядов. Токсичные вещества включают в себя тяжелые металлы или химикаты.
- Лекарства. Некоторые лекарства, особенно те, что используются для лечения рака (химиотерапия), могут привести к развитию периферической невропатии.
- Инфекции. К ним относятся некоторые вирусные или бактериальные инфекции, в том числе болезнь Лайма, опоясывающий лишай, вирус Эпштейна-Барр, гепатит С, проказа, дифтерия и ВИЧ.
- Наследственные заболевания. Например такое заболевание как болезнь Шарко-Мари-является наследственным типом нейропатии.
- Травма или компрессия на нерв. Травмы, такие как дорожно-транспортные происшествия, падения или спортивные травмы, могут повредить или даже привести к разрыву периферических нервов. Компрессия нерва может возникать при постоянном воздействии на периферические нервы.
- Опухоли. Злокачественные и доброкачественные опухоли могут повреждать нервы или оказывать давление на них.
- Дефицит витаминов. Витамины группы В, в том числе B-1, B-6 и B-12, витамин Е и ниацин имеют большое значение для нервов.
- Заболевания костного мозга. Они включают в себя наличие аномального белка в крови (моноклональные гаммопатии), миеломная болезнь, лимфома и амилоидоз.
- Другие заболевания. К ним относятся заболевания почек, заболевания печени, заболевания соединительной ткани и щитовидной железы (гипотиреоз).
Осложнения полинейропатии могут включать
- Ожоги и травмы кожи. Если есть онемение частей тела пациент не может чувствовать изменения температуры или боль.
- Инфекции. Ноги и другие области тела со сниженной чувствительностью могут незаметно повреждаться. Необходимо следить за целостностью кожных покровов, особенно если есть сахарный диабет так как даже незначительные повреждения кожи могут приводить к инфицированию тканей.
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
- Есть ли у пациента соматические заболевания, такие как диабет или заболевания почек?
- Когда появились симптомы?
- Были ли симптомы были постоянными или возникали эпизодически?
- Насколько выражены симптомы?
- Что приводит к увеличению или снижению симптомов?
- Были ли аналогичные симптомы у кого – то в семье пациента?
- Врачу необходима полная медицинская история болезни. Врач рассмотрит историю болезни, в том числе симптомы, образ жизни пациента, воздействие токсинов, наличие вредных привычек и семейную историю неврологических заболеваний.
- При неврологическом обследовании врач может проверить сухожильные рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, и координацию.
Врач может назначить обследование
- Методы визуализации КТ или МРТ могут выявить различные заболевания (в том числе опухоли).
- Нейрофизиология. Электромиография записывает электрическую активность в мышцах, что позволяет определить, вызваны ли симптомы, в том числе слабость, повреждением мышечной ткани или повреждением нерва. ЭНМГ проверяет проведения импульса по нервам и позволяет определить степень повреждения нервных волокон. Могут быть также проведены нейрофизиологические исследования вегетативной нервной системы — сенсорные тесты, которые регистрируют, как пациент чувствует касание, вибрацию, холод и тепло.
- Биопсия нерва. Врач может рекомендовать удаление небольшой части нерва, обычно чувствительного нерва, чтобы изучить морфологические изменения в нерве для того, чтобы определить причину повреждения нерва.
- Биопсия кожи. При этом исследовании удаляется небольшая часть кожи для исследования количества нервных окончаний. Снижение количества нервных окончаний свидетельствует о невропатии.
- Лабораторные методы исследования необходимы для исключения различных заболеваний, таких как сахарный диабет, аутоиммунные заболевания болезни почек и Т.Д.
Лечение
Целью лечения полинейропатии является лечение основного заболевания и минимизация симптомов. Если лабораторные тесты и другие методы обследования указывают на отсутствие основного заболевания, врач может рекомендовать выжидательную тактику, для того чтобы увидеть, есть самостоятельное уменьшение симптомов нейропатии. Если есть воздействие токсинов или алкоголя, врач будет рекомендовать избегать этих веществ.
Медикаментозное лечение
Лекарства, используемые для облегчения болей при полинейропатии включают в себя:
- Обезболивающие, такие как парацетамол или из группы НПВС снижают болевые проявления
- Лекарства, содержащие опиоиды, такие как трамадол (Conzip, Ultram ER и другие) или оксикодон (Oxycontin, Roxicodone и другие), могут привести к развитию зависимости и наркомании, так что эти препараты, как правило, назначают только тогда, когда другие методы лечения не оказывают эффекта.
- Противосудорожные. Медикаменты, такие как габапентин (Gralise, Neurontin) и прегабалин (Лирика), синтезированные для лечения эпилепсии, могут значительно снижать боль при нейропатии. Побочные эффекты этих препаратов могут включать сонливость и головокружение.
- Капсаицин. Крем, содержащий это вещество (в природе встречается в остром перце) может применяться для некоторого облегчения симптомов нейропатии. Но учитывая раздражающее действие капсаицина на кожу не все пациенты могут терпеть действие кремов с капсаицином.
- Антидепрессанты. Некоторые трициклические антидепрессанты, такие как амитриптилин, доксепин и нортриптилин (Pamelor), могут применяться для уменьшения болей при нейропатии через воздействия на центральную нервную систему.
- Ингибитор серотонина и обратного захвата норадреналина дулоксетин (Cymbalta) и антидепрессант венлафаксин (Effexor XR), также могут облегчить боль при периферической нейропатии, вызванной диабетом. Побочные эффекты могут включать сухость во рту, тошноту, сонливость, головокружение, снижение аппетита и запор.
- Внутривенное введение иммуноглобулина является основой лечения хронической воспалительной демиелинизирующей полинейропатии и других воспалительных нейропатий.
- Альфа-липоевая кислота. Используется для лечения периферической невропатии в Европе в течение многих лет. Этот антиоксидант помогает уменьшить симптомы. Прием альфа-липоевой кислота необходимо обсудить с врачом, потому он может повлиять на уровень сахара в крови. Другие побочные эффекты могут включать желудочные расстройства и сыпь на коже.
- Травы. Некоторые травы, такие как масла энотеры, может помочь уменьшить нейропатическую боль у пациентов с диабетом.
- Аминокислоты. Аминокислоты, такие как ацетил-L-карнитин, может помочь улучшить симптоматику периферической нейропатии у пациентов, перенесших химиотерапию и у пациентов с сахарным диабетом. Побочные эффекты могут включать тошноту и рвоту.
Кроме медикаментозного лечения могут применяться и другие методы лечения.
- Миостимуляция позволяет в определенной степени восстановить проведение нервно импульса по мышцам.
- Плазмаферез и внутривенное введение иммуноглобулина.
- ЛФК. При наличии мышечной слабости физические нагрузки позволяет улучшить силу и тонус мышц. Регулярные физические упражнения, такие как ходьба три раза в неделю, могут уменьшить боль при нейропатии, улучшить мышечную силу и помогают контролировать уровень сахара в крови. Гимнастики, такие как йога и тай-чи также могут быть достаточно эффективны.
- Акупунктура. Воздействие на биологически активные точки позволяет улучшить чувствительность нервных рецепторов и снизить болевые проявления.
Рекомендации для пациентов с полинейропатией
- Необходимо позаботиться о ногах, особенно если есть диабет. Ежедневно нужно проверять ноги на наличие волдырей, порезов или мозолей. Нужно носить мягкие, рыхлые хлопчатобумажные носки и мягкие ботинки.
- Необходимо бросить курить. Курение может оказывать влияние на циркуляцию крови в конечностях, увеличивая риск возникновения проблем со стопой и других осложнений при невропатии.
- Ешьте здоровую пищу. Здоровое питание особенно важно для того, чтобы пациент получал необходимые витамины и минералы.
- Надо избегать употребления алкоголя. Алкоголь может усугубить симптомы полинейропатии.
- Мониторинг уровня глюкозы в крови при наличии сахарного диабета позволит держать уровень глюкозы в крови под контролем и может помочь улучшить течение нейропатии.
причины, симптомы, диагностика и лечение

Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
Общие сведения
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.
Полиневропатии
Этиология и патогенез полиневропатий
Независимо от этиологического фактора при полиневропатиях выявляют два типа патологических процессов — поражение аксона и демиелинизацию нервного волокна. При аксональном типе поражения возникает вторичная демиелинизация, при демиелинизирующем поражении вторично присоединяется аксональный компонент. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
При аксональных полиневропатиях страдает главным образом транспортная функция осевого цилиндра, осуществляемая аксоплазматическим током, который несет в направлении от мотонейрона к мышце и обратно ряд биологических субстанций, необходимых для нормального функционирования нервных и мышечных клеток. В процесс вовлекаются в первую очередь нервы, содержащие наиболее длинные аксоны. Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
При демиелинизации происходит нарушение сальтаторного проведения нервного импульса, в результате чего снижается скорость проведения по нерву. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.
Классификация полиневропатий
На сегодняшний день общепринятой классификации полиневропатий не существует. По патогенетическому признаку полиневропатии разделяют на аксональные (первично поражение осевого цилиндра) и демиелинизирующие (патология миелина). По характеру клинической картины выделяют моторные, сенсорные и вегетативные полиневропатии. Однако в чистом виде эти формы наблюдаются весьма редко, чаще выявляют сочетанное поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные др.).
По этиологическому фактору полиневропатии разделяют на наследственные (невральная амиотрофия Шарко-Мари-Тута, синдром Русси-Леви, синдром Дежерина-Сотта, болезнь Рефсума и пр.), аутоиммунные (синдром Миллера-Флешера, аксональный тип СГБ, парапротеинемические полиневропатии, паранеопластические невропатии и др.), метаболические (диабетическая полинейропатия, уремическая полиневропатия, печеночная полинейропатия и др.), алиментарные, токсические и инфекционно-токсические.
Клиническая картина полиневропатии
В клинической картине полиневропатии, как правило, сочетаются признаки поражения моторных, сенсорных и вегетативных волокон. В зависимости от степени вовлеченности волокон различного типа в неврологическом статусе могут преобладать моторные, сенсорные либо вегетативные симптомы. Поражение моторных волокон приводит к развитию вялых парезов, для большинства полиневропатий типично поражение верхних и нижних конечностей с дистальным распределением мышечной слабости, при продолжительных поражениях аксона развиваются мышечные атрофии. Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).
Приобретенные демиелинизирующие полиневропатии могут проявляться проксимальной мышечной слабостью. При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
Сенсорные нарушения при полиневропатии также чаще всего относительно симметричны, сначала возникают в дистальных отделах (по типу «перчаток» и «носков») и распространяются проксимально. В дебюте полиневропатии часто выявляют позитивные сенсорные симптомы (парестезия, дизестезия, гиперестезия), но при дальнейшем развитии процесса симптомы раздражения сменяются симптомами выпадения (гипестезия). Поражение толстых миелинизированных волокон приводит к нарушениям глубокомышечной и вибрационной чувствительности, поражение тонких миелинизированных волокон — к нарушению болевой и температурной чувствительности кожи.
Нарушение вегетативных функций наиболее ярко проявляется при аксональных полиневропатиях, так как вегетативные волокна являются немиелизированными. Чаще наблюдают симптомы выпадения: поражение симпатических волокон, идущих в составе периферических нервов, проявляется сухостью кожных покровов, нарушением регуляции сосудистого тонуса; поражение висцеральных вегетативных волокон приводит к дизавтономии (тахикардия, ортостатическая гипотензия, снижение эректильной функции, нарушение работы ЖКХ).
Диагностика полиневропатий
При выявлении медленно прогрессирующей сенсомоторной полиневропатии, дебютировавшей с перонеальной группы мышц, необходимо уточнить наследственный анамнез, особенно наличие у родственников утомляемости и слабости мышц ног, изменений походки, деформации стоп (высокий подъем). При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
Медленно прогрессирующее развитие асимметричной слабости мышц — клинический признак мультифокальной моторной полиневропатии. Для диабетической полиневропатии характерна медленно прогрессирующая гипестезия нижних конечностей в сочетании с чувством жжения и другими проявлениями в стопах. Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Для наследственных полиневропатий характерны преобладание слабости разгибателей мышц стоп, степпаж, отсутствие ахилловых сухожильных рефлексов, высокий свод стопы. В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
Сенсорные полиневропатии характеризуются дистальным распределением гипестезий. В начальных стадиях заболевания возможна гиперестезия. Сенсомоторные аксональные невропатии характеризуются дистальными гипестезиями и дистальной мышечной слабостью. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
Исследование антител к GM1-гангликозидам рекомендуют проводить у пациентов с моторными невропатиями. Высокие титры (более 1:6400) специфичны для моторной мультифокальной невропатии. Низкие титры (1:400-1:800) возможны при хронической воспалительной демиелинизирующей полирадикулоневропатии (ХВДП), синдроме Гийена-Барре и иных аутоиммунных невропатиях. Следует помнить, что повышенный титр антител к GM1-гангкликозидам выявляют у 5% здоровых людей (особенно пожилого возраста). Антитела к ассоциированному с миелином гликопротеину выявляют у 50% пациентов с диагнозом «парапротеинемическая полиневропатия» и в некоторых случаях других аутоиммунных невропатий.
При подозрении на полиневропатии, связанные с интоксикацией свинцом, алюминием, ртутью проводят анализы крови и мочи на содержание тяжелых металлов. Возможно проведение молекулярно-генетического анализа на все основные формы НМСН I, IVA, IVB типов. Проведение игольчатой электромиографии при полиневропатиях позволяет выявить признаки текущего денервационно-реиннервационного процесса. Прежде всего, необходимо исследовать дистальные мышцы верхних и нижних конечностей, а при необходимости и проксимальные мышцы. Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Лечение полиневропатий
При наследственных полиневропатиях лечение носит симптоматический характер. При аутоиммунных полиневропатиях цель лечения заключается в достижении ремиссии. При диабетической, алкогольной, уремической и других хронических прогрессирующих полиневропатиях лечение сводится к уменьшению выраженности симптоматики и замедлению течения процесса. Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Для лечения порфирийной полиневропатии назначают глюкозу, которая обычно вызывает улучшение состояния пациента, а также обезболивающие и другие симптоматические препараты. Медикаментозное лечение хронической воспалительной демиелинизирующей полиневропатии включает в себя проведение мембранного плазмафереза, применение иммуноглобулина человеческого или преднизолона. В ряде случаев эффективность плазмафереза и иммуноглобулина оказывается недостаточной, поэтому, если нет противопоказаний, лечение следует сразу начинать с глюкокортикостероидов. Улучшение наступает, как правило, через 25-30 дней; через два месяца можно начинать постепенное снижение дозы до поддерживающей. При снижении дозы глюкокортикостероидов необходимо проведение ЭМГ-контроля. Как правило, полностью отменить преднизолон удается в течение 10-12 месяцев, при необходимости можно «подстраховаться» азатиоприном (либо циклоспорин, либо микофенолата мофетил).
Лечение диабетической полиневропатии проводится совместно с эндокринологом, основной его целью является поддержание нормального уровня сахара крови. Для купирования болевого синдрома применяют трициклические антидепрессанты, а также прегабалин, габапентин, ламотриджин, карбамазепин. В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
Основной терапевтический подход в лечении токсической полиневропатии — прекращение контакта с токсическим веществом. При дозозависимых лекарственных полиневропатиях необходимо скорректировать дозу соответствующего лекарственного препарата. При подтвердившемся диагнозе «дифтерия» введение антитоксической сыворотки уменьшает вероятность развития дифтерийной полиневропатии. В редких случаях в связи с развитием контрактур и деформации стоп может понадобиться хирургическое лечение. Однако следует помнить, что длительная обездвиженность после оперативного вмешательства может негативно повлиять на двигательные функции.
Прогноз при полиневропатии
При хронической воспалительной демиелинизирующей полирадикулоневропатии прогноз на жизнь достаточно благоприятный. Летальность очень низкая, однако, полное выздоровление наступает очень редко. До 90% пациентов на фоне иммуносупрессивной терапии достигают полной либо неполной ремиссии. В то же время заболевание склонно к обострениям, применение иммуносупрессивной терапии может быть в виду ее побочных действий, приводящих к многочисленным осложнениям.
При наследственных полиневропатиях редко удается добиться улучшения состояния, так как заболевание медленно прогрессирует. Однако пациенты, как правило, адаптируются к своему состоянию и в большинстве случаев до самых поздних стадий заболевания сохраняют способность к самообслуживанию. При диабетической полиневропатии прогноз на жизнь благоприятный при условии своевременного лечения и тщательного контроля гликемии. Лишь в поздних стадиях заболевания выраженный болевой синдром способен значительно ухудшить качество жизни пациента.
Прогноз на жизнь при уремической полиневропатии полностью зависит от выраженности хронической почечной недостаточности. Своевременное проведение программного гемодиализа либо трансплантация почки способны привести к полному либо почти полному регрессу уремической полиневропатии.
Полиневропатия: причины, признаки, симптомы, лечение
Полиневропатия – комплекс расстройств, характеризующийся поражением моторных, сенсорных и вегетативных нервных волокон. Основной чертой заболевания является то, что в болезнетворный процесс вовлекается большое количество нервов. Вне зависимости от типа недуга, он проявляется в слабости и атрофии мышц нижних или верхних конечностей, отсутствии их чувствительности к низким и высоким температурам, в возникновении болезненных и дискомфортных ощущений. Нередко выражается паралич, полный или частичный.
Онлайн консультация по заболеванию «Полиневропатия».
Задайте бесплатно вопрос специалистам: Невролог.
На первом этапе поражаются дистальные участки нервов, а по мере прогрессирования заболевания происходит распространение патологического процесса на более глубокие слои нервного волокна. Иногда встречается наследственная полиневропатия. Начинает проявляться она на первом или втором десятке жизни человека. При диагностике учитываются причины возникновения данного заболевания, осуществляется неврологический осмотр и лабораторное изучение анализов крови. Основными задачами лечения являются снижение проявления симптомов и устранение главного фактора, из-за которого проявилось данное расстройство.
Этиология
Такое расстройство может развиваться от воздействия различных факторов:
- генетической предрасположенности;
- нарушений иммунитета, когда организм начинает атаковать собственные мышцы и нервные волокна, вырабатывая при этом иммунные антитела;
- сахарного диабета;
- интоксикаций химическими элементами, лекарственными препаратами или спиртными напитками;
- инфекционных процессов организма, например, при ВИЧ или дифтерии;
- злокачественных новообразований;
- системных недугов, среди которых склеродермия и васкулит;
- недостатка в организме витаминов группы В;
- цирроза печени;
- аутоиммунных заболеваний, например, при синдроме Гийена-Барре.
Разновидности
В зависимости от механизма повреждения нервов мышц нижних и верхних конечностей, полиневропатия делится на:
- демиелинизирующую – развитие происходит на фоне распада миелина, специфического вещества, которое окутывает нервы и обеспечивает быструю передачу импульса. Данный тип характеризуется наиболее благоприятным прогнозом, при условии своевременного обращения к врачу и эффективного лечения;
- аксональную – заболевание развивается на фоне поражения аксона, который является стержнем нерва, питающим его. Протекание такого типа недуга более тяжёлое. Лечение — успешное, но длительное;
- нейропатическую – формируется заболевание за счёт патологического воздействия на тела нервных клеток.
По нарушению той или иной функции нерва, полиневропатия бывает:
- сенсорной – из-за болезнетворного процесса нарушается чувствительность нервов. Внешне это проявляется чувством жжения и онемения конечностей;
- моторной – наблюдаются признаки поражения двигательных волокон. Симптомом является мышечная слабость;
- сенсорно-моторной – проявляются симптомы двух вышеуказанных форм;
- вегетативной – при этом выражаются повреждения нервов, отвечающих за обеспечение нормального функционирования внутренних органов и систем. Признаками, по которым это можно выявить, являются повышенное потоотделение, учащённый ритм сердца и запоры;
- смешанной – присутствуют признаки поражения всех видов нервов.

Разновидности полиневропатии
По этиологии данная воспалительная болезнь делится на следующие типы:
- идиопатическую – причины её проявления до конца не известны, но не исключаются нарушения иммунной системы;
- наследственную;
- диабетическую – развивается на фоне осложнённого протекания сахарного диабета;
- дисметаболическую – как следствие нарушения метаболизма;
- токсическую – возникает на фоне отравлений химическими веществами;
- постинфекционную – выражается по причине заболевания человеком ВИЧ-инфекцией или дифтерией;
- паранеопластической – развитие происходит параллельно онкологической болезни;
- системной – возникает при протекании системных расстройств соединительной ткани.
Симптоматика
Различные причины, которые вызывают полиневропатию, в первую очередь приводят к раздражению нервных волокон мышц конечностей, а по мере прогрессирования, приводят к появлению расстройств со стороны функционирования нервов. К группе первых симптомов полиневропатии относятся:
- ярко выраженная дрожь рук или ног;
- непроизвольные подёргивания мышечных структур, заметные окружающим людям;
- возникновение болезненных судорог;
- выражение боли разной интенсивности;
- ощущение «мурашек» на кожном покрове;
- возрастание кровяного давления.
Симптомами нарушения работоспособности нервов являются:
- мышечная слабость;
- истончение мышц;
- снижение тонуса мышц;
- приступы сильного головокружения;
- учащённое сердцебиение;
- сухость кожного покрова поражённых конечностей;
- возникновение запоров;
- значительное выпадение волос на патологическом участке;
- снижение или полная утрата чувствительности кончиков пальцев рук и ног.
Осложнения
При несвоевременном обращении к специалисту за квалифицированной помощью могут развиться следующие последствия от воспалительного процесса в нервах верхних и нижних конечностей:
- нарушение двигательных функций – наблюдается при сильно выраженной слабости, в особенности при диабетической полиневропатии;
- поражения нервов, отвечающих за дыхательный процесс, что может привести к кислородной недостаточности;
- внезапная сердечная смерть – возникшая от нарушений сердцебиения.
Диагностические мероприятия
Важным этапом в установлении диагноза является обнаружение причины, которая привела к появлению полиневропатии. Этого удаётся достичь следующими мероприятиями:
- сбором подробной информации о протекании заболевания. Это необходимо для того, чтобы выявить предрасполагающий фактор. Например, при наследственной или диабетической форме расстройства, симптомы развиваются довольно медленно;
- неврологическим осмотром, при помощи которого удаётся определить место локализации неприятных признаков в виде жжения или онемения;
- анализом крови, благодаря которому удаётся обнаружить наличие химических элементов, а также установить уровень сахара, мочевины и креатинина;
- электронейромиографии – это такая методика, которая позволяет оценить скорость прохождения импульса по нервам нижних и верхних конечностей;
- биопсии нервов – осуществляется для микроскопического изучения небольшой частички нерва;
- дополнительными консультациями таких специалистов, как терапевт и эндокринолог, в случаях появления такого заболевания у беременных – акушера-гинеколога. Если пациентом является ребёнок, нужно провести дополнительный осмотр у педиатра.

Электронейромиография
После получения всех результатов анализов, специалист назначает наиболее эффективную тактику лечения воспалительного процесса верхних и нижних конечностей.
Лечение
При наследственной полиневропатии лечение направлено лишь на ликвидацию неприятных признаков, а в случаях диабетической, алкогольной или лекарственной – на снижение проявления симптомов и замедление развития процесса. Комплексное лечение полиневропатии включает в себя:
- назначение лекарственных препаратов. В зависимости от причины, это могут быть – глюкокортикостероиды, иммуноглобулины, обезболивающие и снижающие уровень сахара в крови медикаменты;
- осуществление пересадки почки при дисметаболическом типе расстройства;
- ограничение контакта с токсинами;
- хирургическое вмешательство для удаления злокачественных новообразований;
- приём антибиотиков для устранения воспалительных или инфекционных процессов организма;
- инъекции витаминов группы В;
- ношение ортезов для поддержки нижних или верхних конечностей при сильной слабости.
Профилактика
Для того чтобы у человека не возникло такое заболевание, как полиневропатия, необходимо придерживаться несложных правил:
- вести здоровый образ жизни, отказаться от употребления спиртных напитков;
- как можно лучше защищаться от токсинов при работе с ними;
- осуществлять контроль над уровнем сахара в крови;
- принимать медикаменты только по предписанию врача;
- проходить профилактический осмотр в клинике несколько раз в год.
В большинстве случаев прогноз после выздоровления положительный. Исключения составляют больные с наследственным воспалительным процессом нижних и верхних конечностей, для которых не удаётся достичь полного выздоровления. У людей с диабетической полиневропатией высока вероятность рецидива заболевания.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Поделиться статьей:
Читать нас на Яндекс.Дзен
Заболевания со схожими симптомами:
Малокровие, более распространенное название которого звучит как анемия, представляет собой состояние, при котором отмечается уменьшение общего количества эритроцитов и/или понижение содержания гемоглобина из расчета на единицу объема крови. Малокровие, симптомы которого проявляются в виде усталости, головокружения и другого типа характерных состояний, возникает по причине недостаточного снабжения кислородом органов.
…
Полинейропатия – группа заболеваний, поражающая большое количество нервных окончаний в организме человека. Болезнь имеет различные причины возникновения. Факторы, которые вызывают появление болезни, в первую очередь раздражают нервные волокна, и только потом приводят к нарушению их функционирования. Характерные признаки болезни — слабость в мышцах и боль в поражённой области тела.
…
Спазмофилия – это недуг, для которого характерным является появление судорог и спастических состояний, напрямую связанных с гипокальциемией в крови. В медицине патологию также именуют тетанией. Обычно её диагностируют у детей в возрасте от 6 до 18 месяцев.
…
Анорексия подразумевает особый синдром в различных вариантах его проявления, возникающий под воздействием определенного ряда причин и проявляющийся в абсолютном отсутствии у больных аппетита, вне зависимости от того, что существует объективная необходимость в питании для самого организма. Анорексия, симптомы которой проявляются при актуальных метаболических заболеваниях, заболеваниях ЖКТ, паразитарных и инфекционных заболеваниях, а также при определенных психических расстройствах, может привести к белково-энергетической недостаточности.
…
Боковой амиотрофический склероз – недуг нейродегенеративного характера, при котором поражаются периферические, а также центральные мотонейроны (двигательные нервные волокна). Вследствие прогрессирования этого синдрома у больного человека наблюдается атрофия скелетной мускулатуры, фасцикуляции, гиперрефлексия и прочие расстройства. Остановить протекание патологии на это время не является возможным, поэтому постепенное усиление симптоматики неизбежно приводит к летальному исходу.
…
симптомы, лечение нижних и верхних конечностей
 Полинейропатия – это довольно опасный недуг, представляющий собой поражение периферической нервной системы, основой которого являются трофические нарушения, расстройства чувствительности, вегето-сосудистые дисфункции, вялые параличи, наблюдающиеся, прежде всего, в дистальных сегментах конечностей. Данный недуг принято классифицировать по этиологическому фактору, патоморфологии патологического очага и характеру течения.
Полинейропатия – это довольно опасный недуг, представляющий собой поражение периферической нервной системы, основой которого являются трофические нарушения, расстройства чувствительности, вегето-сосудистые дисфункции, вялые параличи, наблюдающиеся, прежде всего, в дистальных сегментах конечностей. Данный недуг принято классифицировать по этиологическому фактору, патоморфологии патологического очага и характеру течения.
Полинейропатия конечностей считается довольно распространенной патологией, обычно поражающей дистальные отделы с постепенным вовлечением и проксимальных участков.
Симптомы полинейропатии
Рассматриваемое заболевание полинейропатия верхних и нижних конечностей начинается с мышечной слабости, и в первый черед, в дистальных участках ног и рук. Это обусловлено повреждением нервных волокон. При данном недуге, прежде всего, поражаются дистальные части конечностей вследствие отсутствия достаточной защиты сегментов периферической системы (например, гематоэнцефалического барьера, находящегося в головном мозге).
Проявления описываемой патологии дебютируют в области стопы и распространяются постепенно вверх по конечности. В зависимости от типологии нервных волокон, подвергающихся разрушению в большей мере, все виды полинейропатии условно подразделяются на четыре подгруппы.
Вследствие поражения, преимущественно, афферентных длинных отростков нейронов, у больных отмечается положительная или отрицательная симптоматика. Первая – характеризуется отсутствием функции или ее снижением, позитивной симптоматикой именуются те проявления, которые ранее не наблюдались.
В первый черед, у больных рассматриваемое заболевание проявляется различного рода парестезиями, такими как жжение, покалывание, ползание мурашек, онемение. Затем клиническая картина осложняется алгиями различной интенсивности, усиливается восприимчивость болевых раздражителей. По мере нарастания симптоматики пациенты становятся излишне чувствительными к простым прикосновениям. Позднее у них отмечаются проявления сенситивной атаксии, выражаемые в шаткости поступи, в особенности с прикрытыми глазами, и нарушением координации движения. К отрицательным симптомам полинейропатии относится понижение чувствительности в местах поражения нервных волокон.
При повреждении аксонов нейронов движения полинейропатия верхних и нижних конечностей проявляется, в первый черед, мышечной атрофией и обнаруживается в слабости ног и рук. Описанная симптоматика прогрессирует до возникновения параличей и парезов. Реже может наблюдаться состояние, проявляемое неприятными ощущениями в ногах, появляющимися, преимущественно, в покое и вынуждающими людей совершать движения облегчающего характера (синдром «беспокойных нижних конечностей»). Кроме того, могут возникать фасцикуляции и конвульсии.
Вегетативные дисфункции подразделяются на трофические расстройства и сосудистые нарушения. К первым относится появление пигментации и шелушения кожи, возникновение на конечностях трещин и язв. К сосудистым расстройствам относят ощущение холода в поврежденных сегментах, блеклость кожных покровов (так называемая «мраморная бледность»).
К вегетативно-трофической симптоматике относят также изменения в структуре производных дермы (волос и ногтей). Вследствие того, что нижние конечности выдерживают больше нагрузки, полинейропатия ног диагностируется значительно чаще, нежели рук.
Полинейропатия нижних конечностей
Рассматриваемое заболевание полинейропатия конечностей представляет собой дистрофическое разрушение нервных клеток, вызывающее сбой в функционировании периферической нервной системы. Данный недуг проявляется понижением двигательной способности, снижением чувствительности, в зависимости от размещения патологического очага, какого-либо участка конечностей, болями в мышцах. При рассматриваемом недуге у больного повреждаются нервные волокна, питающие стопы. В результате структурного поражения нервных волокон утрачивается чувствительность ног, что влияет на способность индивида самостоятельно передвигаться.
Лечение полинейропатии нижних конечностей, как правило, довольно трудоемкое и продолжительное, поскольку чаще, данный недуг имеет прогрессирующий характер и перерастает в хроническое течение.
Для определения причин, провоцирующих развитие описываемого недуга, в первый черед, следует разобраться с устройством нервной системы, в частности отдельной ее области – периферической системы. Основу ее составляют длинные отростки нервных волокон, задача которых заключается в передаче сигналов, что обеспечивает воспроизведение двигательной и чувствительной функции. В ядрах головного и спинного мозга обитают тела этих нейронов, образую, таким образом, тесную связь. С практической точки зрения периферический сегмент нервной системы объединяет в себе так называемые «проводники», которые связывают с рецепторами и функциональными органами нервные центры.
При возникновении полинейропатии, поражается отдельная часть периферических нервных волокон. Поэтому проявления недуга наблюдаются на определенных участках. Рассматриваемая патология на конечностях проявляется симметрично.
Следует отметить, что разбираемая патология имеет несколько разновидностей, которые классифицируются в зависимости от функций поврежденных нервов. Так, например, если поражены нейроны, ответственные за движение, то способность двигаться может быть утрачена или затруднена. Такая полинейропатия называется моторной.
При сенсорной форме рассматриваемого расстройства поражаются нервные волокна, обуславливающие чувствительность, которая сильно страдает при повреждении данной категории нейронов.
Недостаточность вегетативных регуляционных функций возникает при повреждении вегетативных нервных волокон (гипотермия, атония).
Таким образом, выделяют следующие существенные факторы, провоцирующие развитие данного недуга: метаболические (связанные с нарушением обменных процессов), аутоиммунные, наследственные, алиментарные (вызванные расстройством питания), токсические и инфекционно-токсические.
Выделяют две формы описываемой патологии в зависимости от локализации места поражения: демиелинизирующую и аксональную. При первой – поражается миелин – вещество, образующее оболочку нервов, при аксональной форме повреждается осевой цилиндр.
Аксональная форма полинейропатии ног наблюдается при всех разновидностях заболевания. Различие же заключается в превалировании вида нарушения, например, может быть расстройство двигательной функции либо понижение чувствительности. Эта форма появляется вследствие серьезных метаболических расстройств, интоксикации различными фосфорорганическими соединениями, свинцом, солями ртути, мышьяком, а также при алкоголизме.
Выделяют четыре формы, в зависимости от тенденции протекания: хроническую и рецидивирующую форму течения, острую и подострую.
Острая форма аксональной полинейропатии нередко развивается за 2-4 суток. Чаще она спровоцирована сильнейшим отравлением суицидального или криминального характера, общей интоксикацией вследствие воздействия мышьяка, угарного газа, свинца, солей ртути, метилового спирта. Острая форма может длиться более десяти суток.
Симптомы подострой формы полинейропатии нарастают в течение пары недель. Эта форма чаще возникает при метаболических нарушениях или вследствие токсикоза. Обычно выздоровление наступает медленно и может занять долгие месяцы.
Хроническая форма часто прогрессирует продолжительный период времени от шести месяцев и больше. Недуг обычно появляется на фоне алкоголизма, сахарного диабета, лимфомы, заболеваний крови, недостаточности витаминов тиамина (В1) или цианокобаламина (В12).
Среди аксональных полиневропатий чаще диагностируется алкогольная полинейропатия, порождаемая продолжительным по времени и непомерным злоупотреблением спиртосодержащих жидкостей. Существенную роль для возникновения рассматриваемой патологии играет не только число «поглощенных литров» алкоголя, но и качество самого употребляемого продукта, поскольку многие алкогольные напитки содержат в себе множество токсических для организма веществ.
Основным фактором, провоцирующим алкогольную полиневропатию, является негативное воздействие токсинов, которыми богат алкоголь, на нервные отростки, что ведет к нарушениям обменных процессов. В большинстве случаев, рассматриваемая патология характеризуется подострым течением. Вначале возникают в дистальных сегментах нижних конечностей ощущения онемения, а в икроножных мышцах – сильные боли. При повышении давления заметно усиливаются алгии в мышцах.
На следующей стадии развития недуга наблюдается дисфункция преимущественно нижних конечностей, которая выражается слабостью, нередко даже параличами. Больше всего повреждаются нервы, обуславливающие сгибание-разгибание стопы. Кроме того, нарушается чувствительность поверхностных слоев дермы в области кистей по типу «перчатки» и стоп по типу «носка».
В отдельных случаях данный недуг может иметь острое течение. В основном, это происходит вследствие чрезмерного переохлаждения.
Помимо вышеуказанной клинической симптоматики, могут также присутствовать другие патологические проявления, такие, как значительное изменение цветовой гаммы кожных покровов ног и температуры конечностей, отеки дистальных участков ног (реже рук), повышенное потоотделение. Рассматриваемое заболевание иногда может затрагивать и черепные нервы, а именно глазодвигательный и зрительный нервы.
Описанные нарушения, обычно, обнаруживаются и нарастают на протяжении нескольких недель/месяцев. Данное заболевание может длиться в течение нескольких лет. При прекращении употребления спиртных напитков недуг удается одолеть.
Демиелинизирующая форма полинейропатия считается тяжелым заболеванием, сопровождающимся воспалением корешков нервов и постепенным поражением их миелиновой оболочки.
Рассматриваемая форма недуга встречается сравнительно редко. Чаще этим заболеванием страдает взрослое мужское население, хотя у слабой половины и детей оно также может встречаться. Демиелинизирующей полинейропатии обычно проявляется слабостью мускулатуры дистальных и проксимальных зон конечностей, вследствие поражения нервных корешков.
Механизм развития и этиологический фактор рассматриваемой формы заболевания сегодня, к сожалению, доподлинно неизвестны, однако многочисленные исследования показали аутоиммунную природу демиелинизирующей полинейропатии. По ряду причин иммунная система начинает рассматривать собственные клетки в качестве чужеродных, вследствие чего принимается продуцировать специфические антитела. При данной форме патологии антигены подвергают атаке клетки нервных корешков, порождая разрушение их оболочки (миелина), провоцируя тем самым воспалительный процесс. В результате таких атак нервные окончания утрачивают свои основополагающие функции, что вызывает расстройство иннервации органов и мышц.
Поскольку принято считать, что происхождение любого аутоиммунного недуга имеет связь с наследственностью, нельзя исключать генетический фактор в возникновении демиелинизирующей полинейропатии. Помимо этого, есть условия, которые способны изменить функционирование иммунной системы. К таким условиям или факторам следует отнести метаболические и гормональные нарушения, тяжелые физические нагрузки, инфицирование организма, эмоциональное перенапряжение, вакцинацию, травмы, воздействие стрессов, тяжелые заболевания и оперативное вмешательство.
Таким образом, лечение полинейропатии нижних конечностей представлено рядом особенностей, которые необходимо учитывать, ведь рассматриваемое нарушение не возникает самостоятельно. Поэтому при обнаружении первых проявлений и признаков недуга необходимо незамедлительно установить этиологический фактор, поскольку лечение, например, диабетической полинейропатии разнится с терапией патологии, порожденной злоупотреблением спиртными напитками.
Полинейропатия верхних конечностей
Данное нарушение возникает вследствие поражения нервной системы и приводит к параличу верхних конечностей. При этом недуге обычно отмечается симметричное повреждение нервных волокон дистальных областей конечностей.
Признаки полинейропатии рук практически всегда однообразны. У больных отмечается повышение потливости, нарушение болевой чувствительности, терморегуляции, питания кожи, изменение тактильной чувствительности, появляются парестезии в виде «мурашек». Данная патология характеризуется тремя разновидностями протекания, а именно хроническим, острым и подострым.
Полинейропатия верхних конечностей проявляется, прежде всего, слабостью рук, различными алгиями, которые по своему содержанию бывают жгучими или распирающими, отечностью, изредка может ощущаться покалывание. При данной патологии вибрационная чувствительность нарушается, вследствие чего больные часто испытывают трудности в выполнении элементарных манипуляций. Иногда у людей, страдающих полинейропатией, наблюдается в руках снижение чувствительности.
Вызывают полинейропатию рук, чаще всего, различные интоксикации, например, вследствие употребления алкоголя, химических веществ, испорченных продуктов. Также, спровоцировать возникновение рассматриваемого недуга может: авитаминоз, инфекционные процесса (вирусной или бактериальной этиологии), коллагенозы, дисфункция печени, почек, опухолевые или аутоиммунные процессы, патологии поджелудочной и эндокринной железы. Нередко данное заболевание появляется как следствие диабета.
Описываемое заболевание может протекать у каждого больного по-разному.
По патогенезу полиневропатию верхних конечностей можно подразделить на аксональную и демиелинизирующую, по клиническим проявлениям на: вегетотативную, сенсорную и моторную. В чистом виде встретить перечисленные разновидности данного недуга довольно затруднительно, чаще заболевание сочетает в себе симптоматику нескольких вариаций.
Лечение полинейропатии
Сегодня методы терапии рассматриваемого недуга довольно скудны. Поэтому по сей день лечение полинейропатий разных форм остается серьезной проблемой. Уровень знаний современных медиков в области патогенетического аспекта и этиологического фактора данной категории заболеваний определил целесообразность выделения двух направлений терапевтического воздействия, а именно недифференцированные методы и дифференцированные.
Дифференцированные методы терапевтической коррекции предполагают при эндогенных интоксикациях лечение основного недуга (например, нефропатии, диабета), при патологиях пищеварительной системы, обусловленных мальабсорбцией, требуют назначение больших дозировок витаминов В1 (тиамина) и В12 (цианокобаламина).
Так, например, диабетическая полинейропатия лечение препараты и их выбор обусловлен поддержанием определенного гликемического уровня. Терапия полинейропатии на фоне диабета должна быть поэтапной. На первом этапе следует откорректировать массу тела и режим питания, разработать комплекс особых физических упражнений, следить за соответствием показателей артериального давления норме. Патогенетические методы терапия предполагают применение нейротропных витаминов и инъекционное введение альфа-липоевой кислоты в больших дозировках.
Недифференцированные методы терапевтического воздействия представлены глюкокортикоидами, иммуносупрессивными препаратами и плазмаферезом.
Полинейропатия лечение препараты должны назначаться в комплексе. Специфика выбора лечебных мероприятий рассматриваемой патологии всегда зависит от этиологического фактора, спровоцировавшего недуг и обусловившего его течение. Так, например, симптомы полинейропатии, порожденные избыточным содержанием пиридоксина (витамин B6), исчезают бесследно после нормализации его уровня.
Полинейропатия, вызванная раковым процессом, лечится путем оперативного вмешательства – удаления новообразования, которое оказывало давление на нервные окончания. Если заболевание возникло на фоне гипотиреоза, то применяется гормональная терапия.
Лечение токсической полинейропатии, в первый черед, предполагает проведение дезинтоксикационных мероприятий, после чего назначаются медикаменты для коррекции самого заболевания.
При невозможности выявления или устранения причины, спровоцировавшей развитие описываемого заболевания, основная цель лечения предполагает снятие болевого синдрома и ликвидация мышечной слабости.
В этих случаях применяют стандартные физиотерапевтические методы и назначение ряда лекарственных средств, направленных на снятие или облегчение болевых ощущений, вызванных повреждением нервных волокон. Кроме того, методы физиотерапии активно используются на всех стадиях восстановительного лечения.
С помощью анальгезирующих препаратов или нестероидных противовоспалительных средств победить алгию довольно сложно. Поэтому чаще практикуется назначение местных анестетиков, антиконвульсантов и антидепрессантов для купирования приступов боли.
Эффективность антидепрессантов заключается в их способности вызывать активизацию норадренергической системы. Выбор препаратов этой группы устанавливается индивидуально, так как антидепрессанты часто вызывают психическую зависимость.
Применение антиконвульсантов оправдано их способностью тормозить нервные импульсы, исходящие от пораженных нервов.
Автор: Психоневролог Гартман Н.Н.
Врач Медико-психологического центра «ПсихоМед»
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии полинейропатии данного заболевания обязательно проконсультируйтесь с врачом!
Причины полинейропатии, болезни, вызывающие полинейропатию
Содержание↓[показать]
Нередко для установления точной причины полинейропатии требуются дополнительные тесты. При аксональной полинейропатии врач назначит анализы на токсины, витамин B12, сахар, гликированный гемоглобин, тиреотропный гормон и др. Если они ничего не дадут, то нужно будет исследовать мочу на тяжёлые металлы и порфирины; кровь — на ревматоидный фактор, антитела к возбудителю болезни Лайма, ВИЧ и др.
Если полинейропатия демиелинизирующая, врач должен для начала понять, является ли она наследственной или приобретённой. Решить этот вопрос могут данные электромиографии и семейная история. В первом случае для определения точного диагноза нужно будет провести генетический тест. Он может показать, что у человека болезнь Шарко — Мари — Тута, наследственная нейропатия с предрасположенностью к параличам от сдавления и др. Когда полинейропатия не является признаком наследственного заболевания, пациента проверяют на гепатит B, C, ВИЧ, делают люмбальную пункцию и т. д.
К сожалению, до четверти случаев полинейропатии не имеют причин, которые получается установить.
Полинейропатия и сахарный диабет
При сахарном диабете далеко не всегда повреждение нервов можно назвать полинейропатией. Однако если развивается именно она, то сначала поражаются стопы, постепенно она поднимается выше, доходит до середины икры и затем возникает в кистях. Так может быть не только при уже диагностированном диабете, но и в случае предиабета. В этом состоянии человек может терять чувствительность к вибрациям, болевым стимулам, лёгким прикосновениям, температуре, у него ухудшается проприоцепция, то есть становится трудно определить положение в пространстве поражённых частей тела.

Чтобы предотвратить появление полинейропатии при диагностированном диабете, важно контролировать уровень сахара в крови — чтобы он не превышал допустимые значения. В тяжёлых случаях, при боли врач может назначить амитриптилин, венлафаксин, дулоксетин или венлафаксин. Если бывает внезапная сильная боль, то иногда требуются не простые обезболивающие (ибупрофен, парацетамол), а даже трамадол или небольшие дозы наркотических препаратов.
Если у вас сахарный диабет 1-го типа уже больше пяти лет или у вас диагностировали сахарный диабет 2-го типа, вам необходимо ежегодно проверяться у врача на наличие полинейропатии. Также вы должны ежедневно осматривать свои ноги — нет ли там каких-то повреждений. Если вовремя не поймать полинейропатию или не контролировать её, она может привести к серьёзным осложнениям вплоть до ампутации из-за инфицированной язвы.
Дефицит витаминов B1 (тиамина) и B12 (аксональная)
Дефицит витаминов может возникать из-за того, что рацион человека не сбалансирован или если эти витамины из-за ряда заболеваний не усваиваются организмом.
Дефицит витамина B1 называется бери-бери. Это заболевание может развиваться в сухой форме — в этом случае оно проявляется полинейропатией, при которой ухудшаются и чувствительность, и подвижность рук и ног. При влажной форме бери-бери поражается также сердце и возникает застойная сердечная недостаточность, тахикардия и др. После бариатрической операции (операции по сокращению объёма желудка) в некоторых случаях развивается дефицит витамина B1. Тогда полинейропатия проявляется жжением в руках и ногах, а также слабостью.
При дефиците витамина B12 симптомы полинейропатии в большей степени проявляются в ногах, чем в руках. Всё начинается с парестезии (онемения кожи, мурашек, покалываний) и атаксии (нарушения координации движений), человек не чувствует вибрацию и не понимает, в каком положении находятся поражённые конечности. Такое состояние может прогрессировать до серьёзной слабости, спастичности (перенапряжения мышц), подёргивания мышц, параплегии (паралича обеих рук или ног), недержания мочи и кала, перепадов настроения и проблем с памятью.
И дефицит витамина B1, и дефицит витамина B12 лечатся приёмом этих веществ в таблетках.
Гипотиреоз (аксональная)
Гипотиреоз — это снижение функции щитовидной железы. Как следствие нарушается чувствительность в конечностях: сначала вовлекаются стопы, причём они поражаются сильнее, чем впоследствии руки. Боль и покалывание — также частые симптомы. Иногда полинейропатия может слегка беспокоить человека долгое время, но врачи ставят диагноз только спустя несколько лет. Если человек принимает заместительную гормональную терапию, вместе с гипотиреозом обычно уходит и полинейропатия. Однако если болезнь была долгой, то есть шанс, что симптомы в той или иной степени останутся.
Токсины
Алкоголь (в большей степени аксональная)
При злоупотреблении алкоголем нередко возникает полинейропатия из-за токсичности этанола. Ситуации осложняется, если человек вдобавок плохо питается, то есть у него может быть дефицит витамина B1. Полинейропатия прогрессирует, постепенно лишая человека чувствительности и силы. В конечностях появляется онемение, покалывание, жжение, боль, слабость, спазмы, у человека ухудшается походка.
По сути, единственное действенное лечение при алкогольной полинейропатии — это не употреблять алкоголь. Хотя если поражение тяжёлое, то это вряд ли сильно поможет. Иногда при жжении бывают эффективны низкие дозы трициклических антидепрессантов или противоэпилептического препарата габапентина. Если есть дефицит витамина B1, то необходимо принимать препараты, его содержащие.
Химиотерапия (аксональная и демиелинизирующая)
Химиотерапия при онкологических заболеваниях нередко вызывает полинейропатию — потерю чувствительности, так как вещества, которые борются с раковыми клетками, также повреждают и нервы. Чаще всего такой побочный эффект вызывают препараты платины, таксаны, эпотилоны и алкалоиды растительного происхождение, а также бортезомиб. У пациентов, которые лечатся этими препаратами, в любой момент может возникнуть боль, жжение, покалывание, онемение, слабость в конечностях. После окончания лечение полинейропатия может уходить в течение 3–5 месяцев. В редких случаях полного восстановления достичь не удаётся.
Если такие симптомы возникли, нужно обязательно сказать об этом врачу — он объяснит, как улучшить качество жизни. При полинейропатии из-за химиотерапии, конечно, ни в коем случае нельзя употреблять алкоголь, так как он может ухудшить состояние.
Другие лекарства
Есть немало препаратов, среди побочных эффектов которых — полинейропатия. Кроме тех лекарственных средств, которые применяются в лечении онкологических заболеваний, это препараты, назначаемые при сердечно-сосудистых заболеваниях (амиодарон). Также это лекарства, борющиеся с различными инфекциями: хлорохин (против малярии), изониазид (против туберкулёза), метронидазол, нитрофурантоин. Лечение аутоиммунных заболеваний тоже может привести к полинейропатии: такой побочный эффект имеют этанерцепт, инфликсимаб и лефлуномид. Противоэпилептический препарат фенитоин, средство для лечения алкоголизма дисульфирам, препараты для антиретровирусной терапии при ВИЧ (диданозин, ставудин), а также мышьяк и золото могут приводить к полинейропатии.
Если вы столкнулись с такой проблемой, обязательно обратитесь к врачу: он заменит препарат или уменьшит дозу. Самостоятельно это делать, конечно, нельзя.
Если необходимо справиться с болью, то можно принять простые обезболивающие вроде ибупрофена или парацетамола, если нет противопоказаний. Также есть вероятность, что врач назначит фенитоин, карбамазепин, габапентин, прегабалин, дулоксетин или трициклические антидепрессанты.
Другие токсичные вещества
Таллий, диметиламинопропионитрил, сероуглерод, оксид этилена, ртуть, свинец и др. могут воздействовать на организм так, что, кроме разнообразных симптомов, у человека разовьётся и полинейропатия. Она зачастую проявляется болью, покалыванием и онемением в ногах. В данном случае, конечно, главное лечение — это перестать подвергаться воздействию таких веществ. Дополнительно применяются прохладные компрессы, тепло, массаж, упражнения, трициклические антидепрессанты, противоэпилептические препараты и опиаты.
ВИЧ (аксональная)
Полинейропатия нередко встречается у пациентов с ВИЧ. Она даёт о себе знать покалыванием и онемением в ногах, а иногда и болью. Шансы развития этого состояния повышаются из-за приёма некоторых лекарств. И если врач диагностировал полинейропатию, то он заменит такие препараты. В остальных случаях сделать что-либо сложно. Если только речь не идёт о боли — с ней должен справиться габапентин. Если он не помогает, то при сопутствующей депрессии используются такие антидепрессанты, как дулоксетин. Если боль резкая и возникает внезапно, то врач может назначить капсаицин в виде мази (правда, в России он не продаётся). Также в тяжёлых случаях назначается трамадол.
Угрожающее жизни заболевание (аксональная)
C полинейропатией у тяжелобольного человека обычно работают врачи в отделении реанимации. При сепсисе (заражении крови) аксональная полинейропатия возникает довольно часто. Обычно она проявляется через неделю или две после попадания в отделение реанимации. Самый явный её симптом — потеря чувствительности к лёгким прикосновениям и уколам. Если к этому добавляется слабость, значит, вероятно, есть ещё и поражение мышц — миопатия. Безусловно, в такой ситуации главное — справиться с сепсисом. В дальнейшем восстановление мышечной силы и возвращение чувствительности скорее всего произойдёт в полной мере, правда, займёт недели или даже месяцы. Правда, в тяжёлых случаях чувствительность может не вернуться.
Уремия (аксональная)
Уремия возникает, когда почки не справляются со своей работой (так бывает при хронической болезни почек): в крови остаётся то, что должно выводиться с мочой — продукты азотистого обмена и другие токсичные вещества. Сначала теряется чувствительность в ногах, возникает покалывание, постепенно появляется жжение и нарушаются двигательные функции: появляется слабость, подёргивания мышц и даже паралич. Когда при заболевании почек появляются такие симптомы, человеку нужно начать диализ или пересадить почку. Если пациент уже находится на диализе, то, возможно, в борьбе с полинейропатией для него будут эффективны габапентин и трициклические антидепрессанты. После пересадки почки полинейропатия обычно уходит.
Болезнь Лайма, или боррелиоз (аксональная)
Это инфекционное заболевание возникает после того, как заражённый клещ провёл на теле человека больше суток. Оно может начаться даже через несколько недель после этого случая. Проявляется болью в суставах, повышенной температурой, усталостью — симптомы обычно принимают за простуду. Затем, если не обратить на это внимания и не лечить болезнь Лайма, возникнет ещё более сильная боль в суставах, покраснение кожи и полинейропатия — онемение и слабость конечностей. Болезнь Лайма лечится антибиотиками.
Порфирия (аксональная)
Порфирия — это группа генетических заболеваний, при которых нарушается производство гема (части гемоглобина). Существует несколько видов порфирии (их называют острые печёночные порфирии), симптомом которых является полинейропатия. При острой перемежающейся порфирии во время приступов возникает нарушение и чувствительности, и движений. Слабость обычно, если и появляется, то в руках, но иногда возникает и в ногах. Без лечения может возникнуть паралич всех конечностей, однако при грамотной терапии (например, гемином) он обычно обратим. Также появляется боль, покалывание в конечностях, онемение на некоторых участках рук и ног. Полинейропатия не приходит одна — во время приступов возникает также боль в животе, спутанность сознания и другие симптомы.
При наследственной печёночной копропорфирии во время особенно тяжёлых приступов полинейропатия может проявляться двигательными нарушениями. Ей всегда сопутствует боль в животе.
При длительных приступах вариегатной порфирии полинейропатия выражается в слабости и может даже привести к вялому параличу всех конечностей. Если при этом возникает ещё и сильная боль, рвота, судороги, то необходимо лечение гемином. После особенно сильного приступа полинейропатия может уходить в течение месяцев или лет.
Первичный системный амилоидоз (аксональная)
При амилоидозе в тканях откладывается вещество амилоид из-за нарушения белкового метаболизма. Это приводит к разнообразным симптомам: странному сердечному ритму, усталости, одышке, опуханию языка, потере веса и др. Полинейропатия при амилоидозе может касаться и ощущений, и движений. В основном это онемение, покалывание и боль. Лечение в таком случае направлено на то, чтобы ситуация не становилось хуже и качество жизни не страдало из-за боли. Терапия самого амилоидоза может быть разной и зависит от ситуации. Для снятия боли врач, вероятно, назначит противоэпилептические препараты, антидепрессанты или обезболивающие, включая наркотические.
Акромегалия (аксональная и демиелинизирующая)
Акромегалия — это нейроэндокринное заболевание, при котором избыточное производство гормона роста приводит к ненормальному увеличение частей тела. У половины таких больных случается и полинейропатия, которая проявляется мышечной слабостью. Так как пациенты с акромегалией предрасположены к развитию сахарного диабета, повреждение нервов может возникать и из-за него. В остальных случаях это происходит из-за самой акромегалии, если её не контролировать — развитие полинейропатии зависит, в частности, от уровня инсулиноподобного фактора роста 1, который можно корректировать. Если слабость уже появилась, но заболевание взято под контроль, то возможно полное восстановление.
Криоглобулинемия, в том числе на фоне вирусного гепатита (аксональная)
Криоглобулины — это белки иммунной системы, которые выпадают в осадок на холоде (в тепле растворяются) и скапливаются в маленьких и средних артериях, провоцируя разнообразные проблемы. Смешанная криоглобулинемия нередко возникает на фоне хронического гепатита B или C. Как она проявляется? Симптомы самые разные: пальпируемая пурпура (объёмные кровоизлияния в коже), боль в суставах, артрит, почечная недостаточность, слабость, гипокомплементемия (дефицит комплемента — системы белков, участвующих в работе иммунитета). Полинейропатия при криоглобулинемии проявляется по-разному: это может быть боль, потеря чувствительности, к ней также в некоторых случаях добавляются двигательные нарушения. Однако назвать эти симптомы сильно ухудшающими качество жизни нельзя. Какое нужно необходимо при смешанной криоглобулинемии? Безусловно, необходимо лечить причину этого состояния. Когда речь идёт, например, о гепатите, то это противовирусные препараты. Если прогрессирование смешанной криоглобулинемии очень активное и жизнеугрожающее, то врач может назначить короткий курс глюкокортикоидов с ритуксимабом или циклофосфамидом. В некоторых случаях помогает плазмаферез.
Синдром Гийена — Барре (чаще демиелинизирующая)
Синдром Гийена — Барре возникает после развития некоторых инфекций (из-за заражения бактерией Campylobacter Jejuni, цитомегаловирусом, ВИЧ, вирусом Эпштейна — Барр): активизированный иммунитет принимает за «врага» также миелин и аксоны. В результате развивается тяжёлое состояние с полинейропатией. Самая распространённая форма синдрома Гийена — Барре — это острая воспалительная демиелинизирующая полинейропатия. Один из ранних её признаков — прогрессирующая слабость, которая может даже перейти в паралич, вовлекает все конечности, лицевые и дыхательные мышцы. Это в трети случаев приводит к искусственной вентиляции лёгких. Примерно у половины пациентов возникает боль.
Как лечат синдром Гийена — Барре? В основном, это наблюдение и уход. Иногда врач может назначить плазмаферез (очищение плазмы крови в специальном аппарате) или внутривенное введение иммуноглобулина. Лечение глюкокортикоидами при синдроме Гийена — Барре крайне не рекомендуется. Если возникла боль, то в тяжёлых случаях её можно лечить с помощью габапентина или карбамазепина. Если боль остаётся долгое время, то, вероятно, врач назначит трициклические антидепрессанты, прегабалин или трамадол. Ухудшение при синдроме Гийена — Барре длится обычно не больше двух недель, затем сменяется стабилизацией состояния, и за несколько недель или месяцев болезнь уходит. Однако у 5–10 процентов пациентов заболевание длится дольше и восстановление проходит тяжелее. В 2 процентах случаев слабость возникает снова и снова. Только иногда полинейропатия при синдроме Гийена — Барре остаётся необратимой.
Хроническая воспалительная демиелинизирующая полинейропатия
Такое состояние возникает, когда собственная иммунная система атакует миелин. В основном это происходит по непонятным причинам. Начало заболевания можно заметить не сразу — полинейропатия развивается медленно и прогрессирует не меньше двух месяцев. Обычно она в большей степени проявляется слабостью (человеку становится трудно ходить и управлять руками) и в меньшей — потерей чувствительности и покалыванием во всех конечностях. При этом вибрации и положение конечностей ощущаются хуже, чем боль и температура.
При таком виде полинейропатии врач должен назначить иммуноглобулин внутривенно, глюкокортикоиды или плазмаферез, иначе повреждение нервов будет необратимым. В принципе для подавляющего большинства пациентов прогноз при такой полинейропатии благоприятный, однако, по некоторым данным, в 15 процентах случаев заболевание надолго, если не навсегда, снижает качество жизни, в том числе из-за рецидивов.
Болезнь Шарко — Мари — Тута (демиелинизирующая)
Это группа наследственных заболеваний, при которых один из генов, отвечающий за формирование миелина, поломан. Полинейропатия, которая возникает на этом фоне, затрагивает и ощущения, и способность двигаться: появляется слабость в ногах, деформируются стопы (молоткообразные пальцы ног, чрезмерно высокий продольный свод стопы), потеря чувствительности касается в основном невосприятия вибрации и нарушения проприоцепции, то есть понимания, где находится та или иная часть тела. Симптомы появляются в детстве, подростковом возрасте, а при 2-м типе болезни и до 30 лет. Постепенно у людей с этим заболеванием атрофируются мышцы стоп и кистей рук. К сожалению, лечения от болезни Шарко — Мари — Тута ещё нет, пациентам рекомендуется ежедневно выполнять упражнения на растяжку, также часто требуется хирургическое вмешательство ортопедов, чтобы улучшить состояние суставов.
Кроме перечисленных, есть ряд заболеваний, при которых полинейропатия развивается либо крайне редко, либо она является следствием часто сопутствующего этой патологии состояния, описанного выше. Речь идёт о первичном билиарном циррозе, истинной полицитемии, хронической обструктивной болезни лёгких, множественной миеломе, лимфоме и др.
Ещё одной причиной развития полинейропатии может стать окружающая среда: например, вибрации, продолжительное влияние холода или снижение уровня кислорода в крови.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Наши специалисты

Заведующий отделением неврологии, врач-невролог, к.м.н.

Врач-невролог, к.м.н.

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Врач-невролог

Врач-нвролог

Врач-невролог, ведущий специалист отделения неврологии

Врач-невролог

Врач-невролог, к.м.н.
Цены на диагностику причин полинейропатии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Полиневропатия и полинейропатия разница. Полинейропатия смешанного генеза что это такое. Какие факторы заставляют страдать периферические нервы
Определение заболевания
Полинейропатия
представляет собой особо серьезное заболевание, при котором диагностируется сильное поражение периферических участков человеческой нервной системы. Такое уникальное заболевание главным образом характеризуется одной немаловажной характеристикой, когда вначале поражаются дистальные участки нервов, затем недуг принимает другой восходящий характер, постепенно распространяясь проксимально. Периферические параличи считаются основным проявлением полинейропатии.
Следует отметить, что на многих участках, сильно иннервируемых многочисленными пораженными нервами, всегда можно выделить серьезные вегетососудистые нарушения, признаки плохой трофики всех тканей и нарушенную чувствительность. Наряду с этим нередко поражаются и симметричные участки.
В медицине полинейропатии всегда классифицируются по нескольким критериям, главными видами в зависимости от причины процесса являются воспалительные, токсические, травматические и аллергические. В зависимости от патоморфологии можно отметить такие типы как демиелинизирующие полинейропатии и аксональные полинейропатии.
Острые аксональные полинейропатии нередко являются главным последствием сильнейших отравлений, которые преследуют основную цель суицида, а иногда совершаются и в качестве криминального явления. Протекает заболевание обычно на фоне наслаивающейся клиники типичного острого отравления. Именно поэтому все лечебные мероприятия в первую очередь направлены медиками на быструю детоксикацию организма.
Значительные клинические признаки представленного заболевания в большинстве случаев проявляются лишь спустя несколько дней, а восстановление организма человека происходит в течение нескольких недель.
Причиной подострых полинейропатий могут быть метаболические процессы организма и серьезные токсические поражения основной нервной ткани. Данный тип развивается обычно на протяжении приблизительно 18-20 дней, а протекает он, как правило, в течение нескольких месяцев. В отличие от подострых, хронические полинейропатии можно развиваются зачастую на протяжении более длительного времени. Хроническая интоксикация считается основной причиной этого типа.
Во многих случаях выявляют интоксикацию из-за этилового спирта. Другими причинами являются различные системные заболевания, к числу которых специалисты относят сахарный диабет, коллагенозы, и всевозможные онкологические заболевания.
Редкий синдром Гийена-Барре представляет собой довольно острую воспалительную демиелинизирующую полирадикулонейропатию. Она обычно развивается вследствие серьезных или длительных инфекционных заболеваний. Необходимо упомянуть, что до настоящего времени точная причина этого уникального недуга медиками не установлена. Некоторые специалисты причисляют данный тип заболевания к большой аутоиммунной группе. При этом характерна сегментарная демиелинизация.
Причиной дифтерийной полинейропатии считается токсин, который выделяется опасным возбудителем дифтерии. Именно он поражает многие черепные нервы, что нередко может сопровождаться серьезными нарушениями разного характера. К ним можно отнести расстройство речи, нарушения зрения и глотания, а также дыхания и многие другие. У некоторых пациентов появляются парезы, выпадают сухожильные рефлексы и даже нарушается чувствительность.
Такая форма, как диабетическая полинейропатия, сильно распространена в современном мире, поскольку с каждым годом увеличивается число людей, серьезно больных различными типами . В данном случае это проявляется у приблизительно половины всех людей, больных диабетом. Нередко именно данный недуг может быть начальным клиническим проявлением серьезного диабета.
Подострые демиелинизирующие нейропатии нередко могут иметь различное происхождение. Для представленных типов заболеваний, как правило, характерно особенное волнообразное течение, главным отличием которого являются периодические рецидивы. Этот недуг зачастую развивается за несколько недель. Однако следует отметить при этом полное отсутствие конкретных провоцирующих факторов.
Причиной развития хронических демиелинизирующих полинейропатий являются аналогичные причины, как и у хронических аксональных типов. Специалисты выявили, что широкий ряд определенных лекарственных препаратов может быть главным фактором развития недуга.
Причины развития полинейропатии
Если объединить все возможные причины развития разных видов полинейропатий, можно отметить различные острые отравления метиловым спиртом, мышьяком, угарным газом и многочисленными фосфорорганическими соединениями, такими как карбофос и дихлофос. Другими немаловажными факторами считаются серьезные хронические интоксикации, дифтерия, авитаминоз и сахарный диабет. К системным патологиям причисляют , цирроз печени, коллагенозы, гипотиреозы и опасные онкологические заболевания;
Нередко причиной развития полинейропатии являются некоторые лекарственные средства. главными из них считаются амиодарон, изониазид и метронидазол. Также не исключены и другие препараты.
Симптомы полинейропатии
Самыми основными симптомами полинейропатии специалисты выделяют мышечную слабость в немаловажных дистальных отделах конечностей, нарушения дыхания, существенное снижение всех рефлексов или их отсутствие, парестезии — длительные ощущения мурашек по всей коже, значительное снижение чувствительности болевой, кожной или тактильной, а также сильные поражения проприорецепторов в суставах, приводящие к нарушениям устойчивости.
Также можно упомянуть различные трофические расстройства, атрофию мышц, боли жгучего характера без конкретной четкости локализации, заметные нарушения потоотделения у человека, изменения температуры и стандартной окраски конечностей, а также отеки их дистальных отделов. немаловажными симптомами являются всевозможные проблемы с речью и глотанием, а также серьезные нарушения зрения, к которым можно отнести спазм аккомодации и нарушения движений человеческих глазных яблок.
Диагностика полинейропатии

Полинейропатию необходимо точно дифференцировать от других опасных заболеваний, сильно поражающих нервную систему человека. Многочисленные поражения некоторых нервов имеют особые клинические признаки, которые очень схожи с полинейропатией. Но в этом случае они считаются мононейропатиями. Помимо этого важную роль в современной диагностике полинейропатии играет и правильный сбор необходимого анамнеза.
Как правило, в большинстве случаев главным критерием, указывающим на данное заболевание, является определенное сопутствующее заболевание, её и вызывающее.
Уникальные электрофизиологические исследования позволят быстро дифференцировать аксональные полинейропатии от типичных демиелинизирующих. Полный анализ крови даёт возможность обнаружить имеющиеся токсины, за счет чего осуществляется обоснование точного диагноза. Современная магнитно-резонансная томография поможет выявить все очаги демиелинизации, а затем судить по ним об объёме и уровне определенных поражений.
Биопсия нерва является крайним методом, когда специалистам не удалось обнаружить конкретную патологию, возможно являющейся главной причиной полинейропатии. Особое гистологическое исследование п
Полинейропатия: причины, симптомы и лечение
Полинейропатия — это повреждение нескольких периферических нервов, которое также обычно называют периферической невропатией.
Периферические нервы — это нервы вне головного и спинного мозга. Они передают информацию между центральной нервной системой (ЦНС) и всеми другими частями тела. Головной и спинной мозг являются частью ЦНС.
Полинейропатия поражает несколько нервов в разных частях тела одновременно.В случае мононевропатии поражается только один нерв.
Полинейропатия может поражать нервы, ответственные за чувства (сенсорная невропатия), движения (моторная невропатия) или и то, и другое (сенсомоторная невропатия).
Он также может влиять на вегетативные нервы, отвечающие за управление такими функциями, как пищеварение, мочевой пузырь, кровяное давление и частота сердечных сокращений.
Хотя точное количество людей с полинейропатией неизвестно, Национальный институт неврологических расстройств и инсульта (NINDS) подсчитал, что примерно 20 миллионов человек в США страдают той или иной формой периферической невропатии, и большинство из них страдают полинейропатией.
Поделиться на PinterestНевропатия — это проблема нервов. Это может быть вызвано множеством основных условий.
Существует более 100 типов периферической невропатии, большинство из которых являются полинейропатиями.
Каждый тип классифицируется в зависимости от типа повреждения нерва, основной причины и симптомов, которые он вызывает.
Например, диабетическая невропатия возникает у людей с диабетом, тогда как идиопатическая невропатия, по-видимому, не имеет известной причины.
Существует три основных типа полинейропатии:
- Хроническая симметричная периферическая нейропатия : Большинство полинейропатий являются хроническими и развиваются в течение многих месяцев.
- Множественная мононевропатия : Повреждение как минимум двух отдельных областей нерва.
- Острая симметричная периферическая нейропатия : Это редко. Наиболее частой причиной является синдром Гийена-Барре, состояние, которое может быть фатальным.
Для развития некоторых невропатий могут потребоваться годы, а другие становятся тяжелыми в течение нескольких часов или дней после начала.
Различные заболевания и другие факторы могут вызывать полинейропатию, в том числе:
- Диабет : Это может быть значительным фактором риска, особенно если уровень глюкозы в крови плохо контролируется.Одно исследование с участием более 1400 человек с диабетом 2 типа показало, что каждый пятый человек страдает диабетической невропатией.
- Злоупотребление алкоголем : Алкоголь может повредить нервную ткань, а злоупотребление алкоголем часто связано с дефицитом питательных веществ, что способствует развитию невропатии.
- Аутоиммунные состояния : Иммунная система атакует организм, вызывая повреждение нервов и других областей. Заболевания включают синдром Шегрена, целиакию, синдром Гийена-Барре, ревматоидный артрит и волчанку.
- Бактериальные или вирусные инфекции : Некоторые инфекции могут приводить к нейропатии, включая болезнь Лайма, опоясывающий лишай, гепатит B, гепатит C и ВИЧ.
- Заболевания костного мозга : их примеры включают аномальные белки в крови, некоторые формы рака костей и лимфому.
- Воздействие токсинов : Токсическая невропатия может быть вызвана воздействием промышленных химикатов, таких как мышьяк, свинец, ртуть и таллий. Злоупотребление наркотиками или химическими веществами также является фактором риска.
- Наследственные заболевания : Определенные состояния, такие как болезнь Шарко-Мари-Тута, являются формами наследственной невропатии.
- Гипотиреоз : недостаточная активность щитовидной железы может привести к полинейропатии, хотя это случается редко.
- Болезнь почек : Уремическая нейропатия — это форма полинейропатии, которая поражает от 20 до 50 процентов людей с заболеванием почек, согласно данным Центра периферической невропатии.
- Заболевание печени : Исследования показывают, что периферическая невропатия очень часто встречается у пациентов с циррозом печени.
- Лекарства : Химиотерапия, наряду с некоторыми лекарствами, используемыми для лечения ВИЧ / СПИДа, может вызвать невропатию.
- Плохое питание : Недостаток витаминов B-1, B-6, B-12 и E может привести к полинейропатии, поскольку они жизненно важны для здоровья нервов.
- Физическая травма или травма : повторяющиеся движения, такие как набор текста, несчастные случаи или другие травмы, могут повредить периферические нервы.
Причины некоторых случаев полинейропатии неизвестны. Они известны как идиопатическая невропатия.
Полинейропатия может вызывать множество симптомов в зависимости от того, какие нервы поражены.
Симптомы, связанные с повреждением сенсорных или моторных нервов, могут включать:
- покалывание
- онемение
- иглы и иглы
- затруднения при использовании рук, ног, кистей или ступней
- усиление боли (например, жжение, колоть, замораживание или стреляющая боль)
- проблемы со сном из-за ночной боли
- неспособность чувствовать боль
- чрезмерная чувствительность к прикосновениям
- неспособность ощущать изменения температуры
- отсутствие координации
- учащение эпизодов падений
- изменения в кожа, волосы или ногти
- язвы стопы и голени
- инфекции кожи и ногтей
- мышечная слабость
- мышечные подергивания
Симптомы, связанные с повреждением вегетативных нервов, включают:
- нарушения артериального давления или пульса
- трудности есть или глотать
- неспособность определить температуру ча nges
Другие состояния со схожими симптомами
Фибромиалгия и полинейропатия могут иметь схожие симптомы, но причина фибромиалгии неизвестна.
Существует также сходство между рассеянным склерозом и периферической невропатией.
Состояния, связанные с полинейропатией
С полинейропатией связано множество состояний, в том числе:
Поделиться на Pinterest Проблемы с координацией и трудности с движением являются общими симптомами полинейропатии. Это может привести к дальнейшим травмам.
- амилоидоз
- целиакия
- Болезнь Шарко-Мари-Тута
- диабет
- дифтерия
- Синдром Гийена-Барре
- гепатит B
- гепатит C
- ВИЧ / СПИД
- болезнь почек
- гипофиз
- Заболевание печени
- Болезнь Лайма
- лимфома
- остеосклеротическая миелома
- пернициозная анемия (дефицит витамина B-12)
- радикулопатия
- ревматоидный артрит
- опоясывающий лишай
- , связанный с синдромом Шегрена 9
9035 полинейропатия включает:
- Падения и травмы : Отсутствие равновесия и координации, наряду с мышечной слабостью, может привести к учащению падений и травм, полученных в результате падений.
- Ожоги и повреждения кожи : Онемение и неспособность чувствовать боль или перепады температуры могут привести к случайным ожогам, порезам и другим повреждениям кожи.
- Инфекции : Травмы, ожоги и порезы, особенно на ногах и ступнях, могут остаться незамеченными, что ведет к повышенному риску заражения.
Диагноз ставится на основании истории болезни, медицинского осмотра и неврологического осмотра. В зависимости от симптомов пациента могут быть назначены анализы.
Врач подробно рассмотрит все симптомы, факторы образа жизни и семейный анамнез.
Они также будут проверять рост, вес, пульс, артериальное давление и температуру пациента. Также можно проверить сердце, легкие и брюшную полость, чтобы исключить альтернативные физиологические причины.
Могут быть назначены анализы крови для проверки на диабет, функцию щитовидной железы, иммунную функцию, дефицит питательных веществ и другие факторы, которые могут вызвать полинейропатию.
Могут быть простые тесты для проверки рефлексов, силы мышц, чувствительности к температуре и другим ощущениям, координации и осанки.
Другие тесты
Другие тесты, которые могут использоваться в диагностике полинейропатии, включают:
- МРТ или компьютерная томография : Эти методы визуализации ищут опухоли, грыжи межпозвоночных дисков или другие аномалии, которые могут влиять на функцию нервов.
- Электродиагностические тесты : Эти неинвазивные тесты измеряют электрическую активность в мышцах и нервах, помогая обнаружить повреждение нервов. Примерами являются электромиография и скорость нервной проводимости.s
- Биопсия : Врач может удалить небольшую часть нерва или образец кожи, чтобы проверить наличие нарушений функции нерва или нервных окончаний.
Американская академия семейных врачей рекомендует лечение периферической невропатии, направленное на устранение основного заболевания, устранение недостаточности питания и облегчение симптомов.
Доступные виды лечения включают лекарства, лечебные процедуры и процедуры, а также альтернативные методы лечения.
Лекарства
Для лечения невропатии и ее симптомов существует несколько различных лекарств. К ним относятся:
- Лекарства от сопутствующих состояний : С состояниями, которые могут вызывать полинейропатию, следует лечить с помощью различных методов лечения, включая лекарства, если это рекомендовано врачом. Примеры включают инсулин при диабете и гормоны щитовидной железы при гипотиреозе.
- Обезболивающие : Безрецептурные обезболивающие могут быть полезны для людей с легкой или умеренной болью.Эти лекарства не следует принимать длительно.
- Лекарства, отпускаемые по рецепту : Могут использоваться некоторые антидепрессанты, такие как группа лекарств, называемых ТЦА (включая амитриптилин или нортриптилин), и другая группа, называемая ИОЗСН, такая как дулоксетин, также может помочь. Инъекции кортикостероидов, возможно, могут быть использованы при мононевропатиях, а также могут помочь некоторые лекарства от судорог, такие как габапентин или прегабалин.
Лечебные процедуры
Доступны различные медицинские процедуры.К ним относятся:
- Чрескожная электрическая стимуляция нервов : Электроды пропускают через кожу слабый электрический ток. Это может помочь при боли и повышенной чувствительности.
- Плазмаферез : Эта терапия может помочь людям с воспалительными или аутоиммунными заболеваниями. Практикующий удаляет кровь из тела, затем отделяет от крови антитела и другие белки, прежде чем вернуть кровь в тело.
- Иммуноглобулинотерапия : Людям с воспалительными и аутоиммунными заболеваниями дают высокий уровень белков, которые действуют как антитела, которые помогают поддерживать иммунную функцию.
- Физическая терапия : Людям с мышечной слабостью или проблемами координации может быть полезна физиотерапия.
- Ортопедические и другие приспособления : Подтяжки, трости, гипсовые повязки, шины, ходунки и инвалидные коляски могут обеспечить поддержку и облегчить боль людям с невропатией рук, ступней, ног и рук.
Если невропатия вызвана давлением на нерв, может быть рекомендовано хирургическое вмешательство.
Альтернативные методы лечения
Альтернативные и дополнительные методы лечения могут помочь некоторым людям с полинейропатией.Примеры включают:
Однако эти средства не были широко изучены.
Профилактика полинейропатии включает ограничение факторов риска и лечение основных состояний. Человек с полинейропатией не сможет избежать всех факторов риска, но некоторые варианты образа жизни могут снизить риск. Это:
- отказ от алкоголя
- избегание воздействия токсинов, включая сигаретный дым
- ограничивающие факторы, которые способствуют физическим травмам или травмам, такие как повторяющиеся действия и ограничивающие положения
- получение достаточного количества сна и физической активности для поддержки иммунной функции
- соблюдают сбалансированную диету, богатую витаминами и минералами
- рассматривают добавки витамина B-12, если вы веган или вегетарианец
Устранение основных заболеваний
Устранение любых сопутствующих заболеваний может помочь предотвратить начало состояния.Люди с диабетом и другими состояниями, связанными с полинейропатией, должны внимательно следить за планом лечения, разработанным их врачом, а также следить за тем, чтобы они посещали все медицинские осмотры.
Перспективы
Перспективы полинейропатии варьируются и могут зависеть от первопричины, нервов и степени повреждения.
Для некоторых людей лечение основной причины может привести к улучшениям. Для других ущерб постоянный. В некоторых случаях симптомы со временем могут ухудшиться.
При появлении каких-либо симптомов полинейропатии, таких как слабость, боль или покалывание в руках или ногах, важно обратиться к врачу.
Выполнение плана лечения как можно скорее важно для управления симптомами и предотвращения дальнейшего повреждения нервов.
.
Полинейропатия: типы, причины и многое другое
Полинейропатия — это состояние, при котором у человека повреждаются периферические нервы. Это нервы, которые проходят по всему телу. Полинейропатия поражает нервы кожи, мышц и органов. Когда нервы повреждены, они не могут посылать регулярные сигналы обратно в ваш мозг. Однако это состояние не влияет на нервы в вашем мозгу или позвоночнике.
Есть две основные категории полинейропатии: острая и хроническая.
Острая полинейропатия
Острые формы возникают, когда заболевание возникает внезапно с серьезными симптомами.Этот тип часто встречается, когда у вас аутоиммунная реакция или инфекция, вызывающая повреждение нерва. Причиной может быть такое расстройство, как синдром Гийена-Барре. Острые случаи часто можно успешно вылечить за короткое время.
Хроническая полинейропатия
Хронические формы возникают, когда симптомы сохраняются длительное время и не поддаются быстрому лечению. Этот тип может быть вызван основными заболеваниями, такими как диабет или почечная недостаточность. У хронической полинейропатии может быть много разных причин.Причину не всегда легко выяснить, а в некоторых случаях нет явной причины.
Симптомы могут различаться в зависимости от того, что их вызывает. Наиболее частые симптомы включают:
- случайные странные ощущения, известные как парестезии
- внезапные острые боли
- ощущения жжения или покалывания, особенно в ногах и руках, известные как дистальная полинейропатия
- чувство чрезвычайно чувствительности к прикосновению, известное как аллодиния
- онемение
- ощущение слабости в ногах или руках (иногда из-за слабости или атрофии мышц)
- неспособность ходить прямо, приводящая к спотыканию или падению
- проблемы с глотанием
Причины могут быть идиопатическими, приобретенными и наследственными ,
Идиопатическая полинейропатия означает, что причина повреждения нерва неизвестна.
Приобретенный означает, что полинейропатия вызвана событием, происходящим вне тела, например, травмой или инфекцией. Это также может быть вызвано основным заболеванием, которое плохо лечится или вызывает осложнения, например витаминная недостаточность, диабет или рак.
Наследственная полинейропатия передается вам генетически от одного из ваших родителей. Эти состояния обычно вызывают медленное и постепенное повреждение нервов, например, при болезни Шарко-Мари-Тута.
Острые формы могут возникать по нескольким причинам. К ним относятся:
- определенные инсектициды
- аутоиммунные заболевания, при которых ваше тело атакует миелин в ваших нервных клетках, например синдром Гийена-Барре (GBS)
- некоторые антибиотики, противосудорожные и седативные средства
- рак, особенно те, которые непосредственно влияют на нервную систему, например, множественная миелома
Хронические формы часто бывают идиопатическими, но они также могут иметь такие причины, как:
- алкоголизм или употребление большого количества алкоголя в целом
- диабет и отсутствие контроля над уровнем сахара в крови уровни
- определенные тяжелые металлы
- недостаточность питательных веществ или витаминов, особенно тиамина или витамина B-12
- гипотиреоз
- почечная недостаточность
- некоторые виды рака, включая рак легких
Лечение полинейропатии зависит от состояния, вызвавшего ее.Это также может зависеть от того, где в вашем теле вы чувствуете симптомы. В некоторых случаях врач может прописать вам обезболивающие, чтобы облегчить боль и дискомфорт от повреждения нервов. К ним могут относиться нестероидные противовоспалительные препараты (НПВП).
Изменение образа жизни
Изменение образа жизни может помочь в лечении полинейропатии. Употребление меньшего количества алкоголя или отказ от определенных повторяющихся задач может помочь облегчить симптомы.
Если токсин или химическое вещество в окружающей среде вызывает полинейропатию, ваш врач может посоветовать вам найти способ ограничить ваше воздействие.
Для травматических повреждений
Если у вас полинейропатия после травмы, врач может порекомендовать физиотерапию. Это поможет вам восстановить полный контроль над своим телом. Вы также можете узнать, как управлять нервной болью и ощущениями, которые могли быть вызваны травмой.
Для аутоиммунных заболеваний
Если вашу полинейропатию вызывает аутоиммунное заболевание, ваш врач может порекомендовать различные методы лечения или терапии. К ним могут относиться:
- кортикостероидов
- иммуноглобулин, вводимый внутривенно (непосредственно в вены)
- плазмаферез, удаляющий токсины из крови
Для диабета
Если диабет вызывает вашу полинейропатию, ваш врач, вероятно, порекомендует план лечения, который поможет вам контролировать уровень сахара в крови.Этот тип плана лечения часто включает в себя пероральные препараты или инъекции инсулина самостоятельно. В редких случаях диабета 1 типа ваш врач может предложить операцию по трансплантации инсулин-продуцирующих клеток (известных как островковые клетки) из поджелудочной железы донора, чтобы помочь вашему организму вырабатывать и выделять больше инсулина. Это серьезная операция, и она, вероятно, будет рекомендована только в том случае, если все остальные методы лечения не помогут.
Для рака
Если раковые клетки или раковые опухоли вызывают вашу полинейропатию, ваш врач может порекомендовать операцию по удалению клеток или опухолей.Химиотерапия может помочь удалить опухоли или раковые клетки, которые оказывают стресс или давление на ваши нервы.
Ваше общее состояние здоровья может указывать на факторы риска полинейропатии. Общие факторы риска включают:
- сахарный диабет
- заболевания почек или печени
- аутоиммунные расстройства
- алкоголизм
- инфекции, включая ВИЧ, опоясывающий лишай и болезнь Лайма
- с повторным использованием определенных частей вашего тела (например, для промышленных работа), также называемая травмой из-за повторяющихся движений
Ваш врач, скорее всего, проведет несколько тестов, чтобы определить, есть ли у вас полинейропатия, а также что ее вызывает.
Полный медицинский осмотр поможет вашему врачу определить, какие части вашего тела больше всего страдают от повреждения нервов и боли. Медицинский осмотр также может помочь вашему врачу найти слабые или атрофированные мышцы, которые могли быть затронуты повреждением нервов.
Ваш врач может также провести электрические нервные и мышечные тесты, чтобы определить степень повреждения нерва.
Анализ крови, образцы мочи и биопсия области, пораженной нервом (иногда включая нервы), также помогут вашему врачу выяснить причину и степень полинейропатии.Другие тесты могут потребоваться, если ваш врач подозревает основное заболевание. Спинальная пункция или люмбальная пункция могут помочь вашему врачу выяснить, есть ли у вас аномальные уровни белка и лейкоцитов. Аномальные результаты могут означать, что у вас синдром Гийена-Барре.
Вы можете уменьшить повреждение нервов за счет раннего выявления определенных заболеваний. Таким образом, вы сможете получить лечение до того, как станет трудно справиться с болью или дискомфортом.
Если у вас есть какие-либо заметные симптомы полинейропатии, особенно после серьезной травмы, как можно скорее обратитесь к врачу.Они могут определить, есть ли у вас какие-либо состояния, которые могут вызывать полинейропатию. Раннее лечение симптомов — лучший способ уберечь вас от полинейропатии.
.
Полинейропатия — Обзор информации
Диагностика полинейропатии
Клинические данные, особенно скорость развития, помогают в диагностике и выявлении причины. Асимметричные невропатии предполагают поражение миелиновой оболочки или vasa nervorum, и симметричные, дистальные нейропатии — токсические или метаболические нарушения. Медленно прогрессирующие хронические невропатии могут быть наследственными, связанными с длительным воздействием токсических веществ или нарушениями обмена веществ.Острые невропатии предполагают аутоиммунное заболевание, васкулит или постинфекционную причину. Сыпь, кожные язвы и синдром Рейно в сочетании с асимметричной аксональной нейропатией предполагают состояние гиперкоагуляции, параинфекцию или аутоиммунный васкулит. Снижение массы тела, лихорадка, лимфаденопатия и массивные поражения предполагают опухоль или паранеопластический синдром.
Электродиагностические исследования. Чтобы определить тип нейропатии, необходимо сделать ЭМГ и определить скорость нервной проводимости.Для оценки асимметрии и степени поражения аксона ЭМГ проводится как минимум на обеих ногах. Поскольку ЭМГ и определение нервной проводимости более тесно связаны с толстыми миелинизированными волокнами в дистальных сегментах конечности, с проксимальной дисфункцией миелина (например, в начале синдрома Гийена-Барре) и с первичным поражением тонких волокон, ЭМГ может быть нормальной. В таких случаях следует количественно оценить чувствительность и функцию вегетативной нервной системы.
Лабораторные испытания.Среди основных лабораторных тестов: общий анализ крови, уровень электролитов, функция почек, экспресс-тест на реакцию, измерение сахара в крови натощак, гемоглобин A 1 s , витамин B 12 , фолиевая кислота и тиреотропный гормон. Необходимость проведения других анализов определяется конкретным типом полинейропатии.
Подход к пациентам с невропатией из-за острой демиелинизации такой же, как и при синдроме Гийена-Барре; Для определения начала дыхательной недостаточности измеряют форсированную жизненную емкость легких.При острой или хронической демиелинизации проводятся тесты на инфекционные заболевания и иммунную дисфункцию, включая тесты на гепатит и ВИЧ и электрофорез сывороточных белков. Кроме того, определяются антитела к миелин-ассоциированному гликопротеину. Если преобладает двигательная дисфункция, определяются антисульфатидные антитела, при первичной сенсорной дисфункции следует выполнить люмбальную пункцию. Демиелинизация из-за аутоиммунного ответа часто вызывает диссоциацию белок-клетку: повышенный уровень белка в спинномозговой жидкости (> 45 мг / дл) при нормальном количестве лейкоцитов (
При асимметричных аксональных невропатиях следует проводить тесты для выявления условий гиперкоагуляции и параинфекции или аутоиммунного васкулита (особенно при наличии клинических подозрений).Как минимум, определяют СОЭ, ревматоидный фактор, антинуклеарные антитела, креатинфосфокиназу (CKF) в сыворотке крови. КК может увеличиваться, когда быстрое развитие болезни приводит к сердечному приступу. При анамнестических показаниях соответствующих нарушений определяют факторы свертывания крови (например, белки С и S, антитромбин III, антикардиолипиновые антитела, уровень гомоцистеина) и даже тесты на саркоидоз, гепатит С или гранулематоз Вегенера. Если причина не установлена, следует провести биопсию мышц и нервов.Обычно берут пораженный икроножный нерв. Можно взять и прилегающий к нерву кусок мышечной ткани, от икроножной мышцы или четырехглавой мышцы бедра, двуглавой или трехглавой мышцы плеча, дельтовидной мышцы. Мышца должна иметь умеренную слабость, а место биопсии не должно содержать следов предыдущих введений иглы (включая ЭМГ). Биопсия нервов при асимметричных аксонопатиях более информативна, чем при других типах полинейропатий.
Если исследование не выявило причину дистальных симметричных аксонопатий, определяют содержание тяжелых металлов в суточной моче и проводят электрофорез белка в моче.При подозрении на хроническое отравление тяжелыми металлами проводится анализ волос из лобковой или подмышечной области. Анамнез и физикальное обследование диктуют необходимость дополнительных анализов для выявления других причин.
Полинейропатия — Диагноз
 [38], [39], [40], [41], [42], [43], [44], [45]
[38], [39], [40], [41], [42], [43], [44], [45]
,
Полинейропатия: наследственно-приобретенный тип


Патология
ПРОДОЛЖИТЬ ОБУЧЕНИЕ
НАЧИНАЙ СЕЙЧАС
ПРОДОЛЖИТЬ ОБУЧЕНИЕ
НАЧИНАЙ СЕЙЧАС

КАТЕГОРИИ

- Медицинская онлайн-библиотека Lecturio
- Pre-Med
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Бихевиоризм
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клиническая программа
- Анестезиология
- Кардиология
- Дерматология
- Скорая помощь
- Эндокринология
- Семейная медицина
- Гастроэнтерология
- Гинекология
- Гематология
- Гепатология
- Инфекционные болезни
- Медицинская генетика
- Неврология
- Офтальмология
- Отоларингология (ЛОР)
- Онкология
- Ортопедия
- Психиатрия
- Педиатрия
- Радиология
- Ревматология
- Болезни репродуктивной системы
- Респираторная медицина
- Хирургия
- Нефрология / урология
Учебная программа
.
